癌癥相關失眠評估工具及其評價指標研究進展
馬雪嬌 周慧靈 任似夢 劉杰
摘要 失眠是困擾癌癥患者的一個突出問題,不僅影響癌癥患者生命質量,還會增加疾病進展風險。患者報告結局可以有效評價失眠及其伴隨癥狀負擔,而對失眠的準確評估,能幫助患者進行有效的癥狀控制和改善生命質量。本文梳理了已經在癌癥患者群體中驗證過的主觀評估量表[匹茲堡睡眠質量指數(PSQI)、失眠嚴重程度指數(ISI)、阿森斯失眠量表(AIS)]和客觀評估工具[多導睡眠儀檢測(PSG)、多睡眠潛伏期測試(MSLT)、腕動儀(Actigraphy)、雙譜指數(BIS)],以期幫助臨床和科研工作者合理應用評估工具,更好地改善癌癥患者失眠癥狀,開展臨床研究。
關鍵詞 失眠;癌癥;量表;評估工具;研究進展;患者報告的臨床結局;中醫藥
Abstract Insomnia is a prominent problem that plagues cancer patients.It not only impair the quality of life,but also increases the risk of disease progression.Effective treatments for symptom control and improving quality of life are based on accurate assessment of insomnia.The outcome reported by the patient can evaluate insomnia,and it accompanies symptom burden and quality of life.This paper sorts out the subjective assessment scales that have been validated in cancer patients[Pittsburgh Sleep Quality Index(PSQI),Insomnia Severity Index(ISI),Athens Insomnia Scale(AIS)] and objective assessment tools[polysomnography Test(PSG),Multiple Sleep Latency Test(MSLT),Actigraphy,Bispectral Index(BIS)].In order to help clinical working groups and researchers rationally use assessment tools,better manage the insomnia symptoms of cancer patients,and carry out clinical research,clinical researches are conducted.
Keywords Insomnia; Cancer; Scale; Assessment tools; Research progress; Patient Reported Outcome(PRO); Traditional Chinese medicine
中圖分類號:R273;R256.23文獻標識碼:Adoi:10.3969/j.issn.1673-7202.2021.13.004
失眠是睡眠障礙中重要的組成部分,是指由于難以入睡,難以維持睡眠或過早醒來而導致的睡眠質量或睡眠時間不足,影響白天社會功能的一種主觀體驗。一般人群中失眠的患病率為9%~27%[1]。在癌癥患者這一群體中,由于疾病本身的癥狀、治療后不良反應或心理因素等,失眠的發病率很高。在不同癌癥種類、不同治療階段的患者研究中發現,新診斷或最近治療的癌癥患者中,有30%~50%的患者有睡眠困難,更有甚者需要接受干預治療[2-3]。據報道,癌癥患者中有近四分之一的患者使用安眠藥,而安眠藥的比例占到了這些患者處方藥中的50%[4-5]。此外,重度失眠癥狀(23%~44%)長期存在于癌癥患者治療階段中(2~5年)。由此可見失眠在相當大比例的癌癥患者中逐漸發展成了慢性病[6]。Innominato等[7]在轉移性結直腸癌患者的研究中發現,56%的患者(202例)在入組時即報告了睡眠問題,52%的患者(188例)在治療時報告了睡眠問題。入組時的睡眠問題與更高的早期死亡風險獨立相關(HR=1.36,P=0.011),與疾病進展(HR=1.43,P=0.002)和治療不良反應劇烈(RR=0.58,P=0.016)也有關系。這說明失眠不僅會影響患者的生命質量,而且導致了較低的總生存率,較快的疾病進展和更多治療的不良反應。
目前國際應用廣泛的失眠診斷標準主要出自美國精神醫學會編著的《精神障礙診斷和統計學手冊》(DSM)、世界衛生組織編著的《國際疾病分類》(ICD)和美國睡眠醫學會的《國際睡眠障礙分類》(ICSD)。雖然這3種診斷標準大體一致,如入睡困難或難以維持睡眠,白天的認知功能障礙或因為失眠痛苦,但是ICSD-Ⅱ還規定了一個附加的定義,即“盡管有充足的睡眠機會和環境,失眠仍會發生”[8-9];2016年出版的DSM-Ⅴ則列出“有充足的睡眠機會仍然失眠”作為診斷標準之一[10]。同時尚未有足夠證據可以支撐癌癥患者的失眠與健康人群失眠的發生及程度的異同,且缺乏一個權威的癌癥失眠診斷以及可用于測量和評價其臨床意義的標準量表。因此,為了讓后來的研究者能更好地實施安全有效的干預措施,提高癌癥患者的生命質量,我們現將在癌癥患者中得到驗證的失眠測量評價量表和其他客觀評估工具總結如下,以期厘清不同評估工具之間的特點和區別。
1 主觀性評估工具
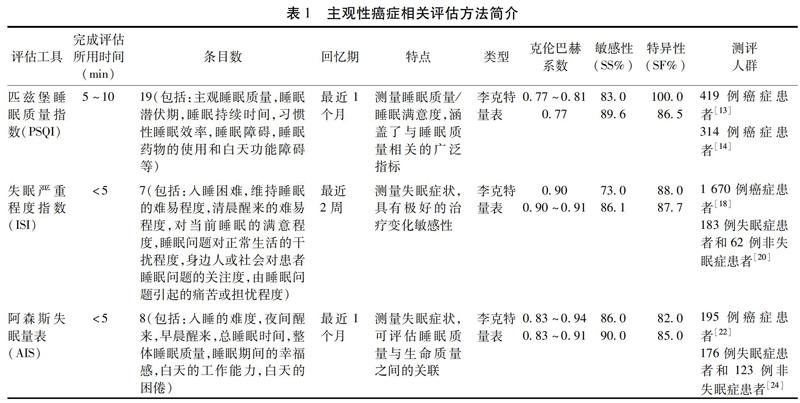
1.1 匹茲堡睡眠質量指數 匹茲堡睡眠質量指數(Pittsburgh Sleep Quality Index,PSQI)是1989年由匹茲堡大學精神科醫生Buysse等[11]在總結前人文獻和有關評估工具的基礎上編制而成的,是目前臨床和相關研究應用最廣泛的量表之一。見表1。Beck等[12]在2004年基于2個不同癌癥患者樣本共計419例受試者填寫PSQI問卷,發現PSQI的克倫巴赫系數為0.77~0.81,具有良好的內部一致性、可靠性和結構效度。而且2015年發表的PSQI量表Meta分析中提到,在不同病種的各種非臨床和臨床樣本中,PSQI量表都可以提供睡眠質量的標準化定量測量,涵蓋了與睡眠質量相關的廣泛性指標,具有良好的適用性[13]。
PSQI量表評定的時間明確規定為1個月,有助于鑒別臨時和長期的睡眠障礙[15];對計量和計數條目均采用0-3級計分,便于統計分析和比較[16];并且劃分的7個成分不單純來源于聚類分析,更結合臨床實踐,因此更貼合臨床研究的需求,適用于癌癥患者睡眠質量的評價及患者報告結果的測量[13]。但是PSQI量表題目較多、耗時長、不適用于臨床快速了解癌癥患者失眠嚴重程度和治療方案選擇等方面的信息需求。
1.2 失眠嚴重程度指數 失眠嚴重程度指數(Insomnia Severity Index,ISI)采用了DSM-Ⅳ和ICSD中概述的失眠診斷標準,即“患者報告說難以入眠,難以保持入睡狀態,或起得太早,在兒童或癡呆癥患者中,可能表現為在適當的時間難以入睡或在沒有護理人員幫助的情況下難以入睡;由于睡眠困難而引起白天的功能障礙;不能通過另一種睡眠障礙來更好地解釋覺醒困難”[17]。見表1。
Savard等[18]對1 670例不同癌癥種類的患者進行縱向研究評估,發現其克倫巴赫系數為0.90,相關系數為0.65~0.78,2~3個月間隔的重測信度為0.77和0.73,結果支持ISI的內部一致性和時間穩定性,結構效度也得到了各種睡眠測量和生命質量測量的相關性的支持。而且研究發現,ISI的臨床截斷值為8分,具有檢測睡眠困難的最佳敏感性和特異性。受試者治療前后的ISI總分差異有統計學意義(t=9.1,P<0.000 1);治療前后ISI總分與睡眠日記的睡眠效率之間呈顯著相關性(r=-0.36,P<0.01),說明睡眠效率越高,ISI分數越低。提示該量表具有極好的治療變化敏感性。
ISI主要針對失眠的主觀癥狀、帶來的后果以及由這些所引起的關注或痛苦的程度,能敏感地檢測到治療帶來的變化[19],是一個很好的可以在癌癥患者中應用的主觀性評估和篩選工具。但在使用過程中研究者需警惕患者主觀放大失眠感受出現假陽性結果的情況。
1.3 阿森斯失眠量表 阿森斯失眠量表(Athens Insomnia Scale,AIS)基于疾病和有關健康問題的ICD-10中描述的失眠設計而成[21],即A:主訴或入睡困難,或難以維持睡眠,或睡眠質量差。B:這種睡眠紊亂每周至少發生3次并持續1個月以上。C:日夜專注于失眠,過分擔心失眠的后果。D:睡眠量和(或)質的不滿意引起了明顯的苦惱或影響了社會及職業功能。見表1。
Sun等[22]在195例癌癥患者中應用阿森斯失眠量表進行研究,發現其克倫巴赫系數為0.83,3 d間隔的重測信度為0.94,可以從睡眠質量(PSQI-T問卷得分)中檢測出顯著有效性,且得分與生命質量的其他衡量指標(SF-36)密切相關,即生命質量較差的患者會經歷更嚴重的失眠。這不僅提示該量表在評估癌癥患者失眠與生命質量等關系的研究中具有一定優勢,更反映出失眠與患者的生命質量息息相關。
與ISI量表更強調患者的主觀感受不同,AIS量表含有睡眠時間等客觀問題,心理測量特性略遜于ISI,研究者需要警惕受試者因為回憶錯誤等引起結果偏差。而且在結合腕動儀(Actigraphy)客觀測量的數據中,AIS的效應量略小于ISI[23]。
2 客觀性評估工具
2.1 多導睡眠儀檢測 根據美國睡眠醫學學會(American Academy of Sleep Medicine,AASM)的指南及評分手冊規定[22-24],多導睡眠儀檢測(Polysomnography,PSG)包括心電圖(Electrocardiogram,ECG)、呼吸、血壓、脈搏、睡眠結構圖、快速眼動睡眠期(Rapid Eye Movement,REM)所占的百分比、非快速眼動睡眠期(Non-Rapid Eye Movement,NREM)所占的百分比、血氧飽和度、腦電圖(Electroencephalogram,EEG)、眼球運動、肌電圖和鼾聲頻譜分析等,是目前睡眠質量檢測的“金標準”。它可以通過儀器測量睡眠的生理特性、睡眠結構及其伴隨癥狀的病理、生理參數,檢測、確定、量化睡眠相關的呼吸異常和周期性肢體運動,客觀地評估前一天整晚的睡眠結構、睡眠質量和其他生理參數。但由于對研究者要求較高,設備較貴等因素,多導睡眠儀監測更多地被應用于睡眠呼吸障礙的評估。目前PSG被廣泛應用在癌癥相關領域,以評價患者的睡眠結構、睡眠/喚醒模式進而探索改善患者生命質量:Fox等[25]研究表明,患有乳腺癌的女性出現入睡困難、多夢易醒的情況后伴隨更嚴重的疲勞和白天認知功能障礙;Berger等[26]發現癌癥患者疲勞出現的頻率與夜間醒來次數正相關,而且這種情況在化療期間更為明顯;Parker等[27]研究發現晚期癌癥患者夜間睡眠時間明顯減少,且易醒次數明顯增多。
2.2 多重睡眠潛伏期測試 多重睡眠潛伏期測試(Multiple Sleep Latency Test,MSLT)可以客觀地衡量一個人入睡的傾向,是評價嗜睡的標準,可以靈敏測量睡眠剝奪類型(部分或完全,急性或慢性)或潛在的病理狀況[28-30]。雖然MSLT可以幫助診斷原發性嗜睡或特發性失眠癥,但僅憑此還不足以確診這2種疾病。MSLT檢測包括EEG、眼電圖和ECG。患者處于適合睡眠的環境(即黑暗,安靜的房間)中并嘗試入睡。若患者成功入睡,則會在每個睡眠周期進行持續15 min的REM睡眠檢測,記錄睡眠等待時間。若患者未能成功入睡,則在20 min后終止檢測,并記錄睡眠潛伏期為20 min[28]。因此必須確認至少6 h的睡眠才能使MSLT有效,以最大程度地減少睡眠剝奪對MSLT的混雜影響。
2.3 腕動儀 腕動儀是一種基于患者活動和睡眠質量的評估,可以客觀測量患者的睡眠-覺醒周期,并補充睡眠時間和一系列睡眠障礙(包括睡眠不足綜合征)等其他睡眠參數[31]。在通過驗證敏感性、特異性和準確性以評估腕動儀與PSG每分鐘一致率的研究中,腕動儀和PSG在成年人口中的總體時間一致性顯示為91%~93%[32]。在不同年齡段的健康受試者中,腕動儀和PSG之間的歷時一致性也很高(>85%)[33]。Grutsch等[34]對84例晚期非小細胞肺癌患者進行了腕動儀的驗證,研究結果表明,腕動儀可以有效評估癌癥患者的眠淺易醒是否由晝夜節律紊亂引起。與PSG比較,腕動儀具有以下優點:1)更便于使用;2)對患者無任何限制,并且可以直接觀察,并對同一時期的睡眠和覺醒重要參數進行量化;3)成本低(大約為PSG的5%);4)可以連續1個月進行每天24 h的記錄;5)用簡單的裝置繪制睡眠喚醒曲線,并自動計算[35];6)由于腕動儀是患者居家測量,因此與PSG比較,對某些睡眠參數具有更大的外部有效性。
2.4 雙譜指數 雙譜指數(Bispectral Index,BIS)監測在臨床上通常用于指導麻醉管理,并基于EEG指標間的關系提供參數,雙譜指數是一個由時域、頻域和高階譜子參數(EEG的特征)組合而成的復雜參數,根據大量臨床數據將多個EEG的不同參數整合到單個變量中,所以雙譜指數在此處的QEEG參數中是唯一的[36]。由于睡眠和麻醉之間腦電圖的相似性,BIS可以用于評估相關鎮靜和睡眠行為。且實施BIS檢測的設備是美國食品藥品監督局(FDA)目前唯一批準用于普通醫藥市場的設備。Giménez等[37]通過對12例患者進行BIS的有效性和可行性驗證,結果表明BIS在睡眠監測方面有一定的優勢。同時亦有研究表示,BIS值為75~90說明患者進行淺眠,BIS值為20~70則進行非快速眼動睡眠,BIS值為75~92為快速眼動睡眠,BIS能有效檢測患者的睡眠深度。不過由于雙譜指數檢測設備大多數應用于ICU等重癥監護病房,研究者使用它檢測睡眠腦電圖的時候也要因地制宜[38]。
3 總結與展望
3.1 評估工具的選擇和應用 PSQI,ISI,AIS均驗證了在癌癥患者中的高靈敏度和有效性。在睡眠質量評估方面,ISI和AIS均評估所有的失眠癥狀(在入睡、維持睡眠、清晨覺醒方面的困難),而PSQI不直接評估這些失眠癥狀,而是評估與睡眠質量相關的廣泛性指標。在可行性方面,ISI與AIS較PSQI量表題目少、耗時短、評分規則簡單易行便于推廣應用。綜上所述,臨床醫生或研究者在選擇恰當的診斷標準后可在受試者或患者人數較多,診療速度較快的場合應用ISI和AIS篩查失眠或測量治療結果;PSQI條目較多,患者測量負擔較重,可以應用于患者依從性較好或住院病房等不需要過快診療速率的場合。
不同的睡眠質量測量工具會導致相同的樣本中的睡眠障礙發生率的不同。客觀評估可以準確地評估患者具體某一階段睡眠的數據,但相對成本高、難度大、對研究者水平要求高且很難完整表達出患者的主觀感受,患者依從性較低,甚至會因為諱疾忌醫而出現抵觸行為;填寫量表評估睡眠質量則可有效保護患者隱私,使患者沒有心理負擔,如實填寫,可以更好地表達出患者的主觀感受,亦有助于澄清睡眠障礙對患者日常生活的影響,尤其是同時出現的健康問題(如疲勞、疼痛和痛苦等)。但是,截至2021年4月還沒有研究表明客觀評估方法與主觀評估之間存在很好的相關性[39-44]。
3.2 中醫藥對癌癥相關失眠的作用特點及量表開發 中醫對癌癥相關失眠的認識與現代醫學比較有許多的不同。中醫在診療癌癥相關失眠時,不僅會關注入睡困難、睡眠質量、失眠次數等普遍癥狀,還會詢問諸如“多夢易醒”“醒后是否容易入睡”“易醒的時間點”等特異性問題,收集更多的癥狀信息進行辨證分型。根據《惡性腫瘤中醫診療指南》[45],臨床表現為恐懼不能獨眠,寐而善驚,多夢易醒,口苦善太息,脈細而緩者,為膽氣虛怯證;表現為易醒寐不實,面色少華,心悸健忘,氣短懶言,舌淡苔薄,脈細弱者,辨證為心脾兩虛;表現為失眠伴有心煩,煩躁不安,口干舌燥,小便短赤,口舌生瘡,舌尖紅,苔薄黃,脈細數,則為心火亢盛證;表現為失眠伴隨多夢,甚至徹夜不眠,急躁易怒,頭暈頭脹,目赤耳鳴,口干口苦,便秘溲赤,舌紅苔黃,脈弦而數,為肝郁化火證;表現為失眠伴有心煩,惡心,噯氣,甚至嘔吐涎痰,頭重頭暈,口苦,舌紅苔黃膩,脈滑數,則為痰熱內擾證。中醫藥治療強調“隨證立法,依法處方”,但在癥狀評估和療效評價方面,仍未提出合理有效的評估工具,使得辨證論治的療效無法科學呈現。
綜上所述,臨床工作者不僅需合理規范應用現有失眠評估工具,而且要探索開發中醫癌癥相關失眠癥狀評估量表,雙管齊下方可提高對癌癥失眠患者的癥狀管理和臨床研究水平。
參考文獻
[1]Ford DE,Kamerow DB.Epidemiologic study of sleep disturbances and psychiatric disorders.An opportunity for prevention?[J].JAMA,1989,262(11):1479-1484.
[2]Couzi RJ,Helzlsouer KJ,Fetting JH.Prevalence of menopausal symptoms among women with a history of breast cancer and attitudes toward estrogen replacement therapy[J].J Clin Oncol,1995,13(11):2737-2744.
[3]Harrison LB,Zelefsky MJ,Pfister DG,et al.Detailed quality of life assessment in patients treated with primary radiotherapy for squamous cell cancer of the base of the tongue[J].Head Neck,1997,19(3):169-175.
[4]Derogatis LR,Feldstein M,Morrow G,et al.A survey of psychotropic drug prescriptions in an oncology population[J].Cancer,1979,44(5):1919-1929.
[5]Stiefel FC,Kornblith AB,Holland JC.Changes in the prescription patterns of psychotropic drugs for cancer patients during a 10-year period[J].Cancer,1990,65(4):1048-1053.
[6]Lindley C,Vasa S,Sawyer WT,et al.Quality of life and preferences for treatment following systemic adjuvant therapy for early-stage breast cancer[J].J Clin Oncol,1998,16(4):1380-1387.
[7]Innominato PF,Spiegel D,Ulusakarya A,et al.Subjective sleep and overall survival in chemotherapy-nave patients with metastatic colorectal cancer[J].Sleep Med,2015,16(3):391-398.
[8]The American Academy of Sleep Medicine.The AASM Manual for the Scoring of Sleep and Associated Events:Rules,Terminology and Technical Specifications,Version 2.6[EB/OL].(2020-01-10)[2020-04-26].https://aasm.org/clinical-resources/scoring-manual.
[9]Berry RB,Budhiraja R,Gottlieb DJ,et al.Rules for scoring respiratory events in sleep:update of the 2007 AASM Manual for the Scoring of Sleep and Associated Events.Deliberations of the Sleep Apnea Definitions Task Force of the American Academy of Sleep Medicine[J].J Clin Sleep Med,2012,8(5):597-619.
[10]Ancoli-Israel S,Liu L,Marler MR,et al.Fatigue,sleep,and circadian rhythms prior to chemotherapy for breast cancer[J].Support Care Cancer,2006,14(3):201-209.
[11]Buysse DJ,Reynolds CF 3rd,Monk TH,et al.The Pittsburgh Sleep Quality Index:a new instrument for psychiatric practice and research[J].Psychiatry Res,1989,28(2):193-213.
[12]Beck SL,Schwartz AL,Towsley G,et al.Psychometric evaluation of the Pittsburgh Sleep Quality Index in cancer patients[J].J Pain Symptom Manage,2004,27(2):140-148.
[13]Mollayeva T,Thurairajah P,Burton K,et al.The Pittsburgh sleep quality index as a screening tool for sleep dysfunction in clinical and non-clinical samples:A systematic review and meta-analysis[J].Sleep Med Rev,2016,25:52-73.
[14]Akman T,Yavuzsen T,Sevgen Z,et al.Evaluation of sleep disorders in cancer patients based on Pittsburgh Sleep Quality Index[J].Eur J Cancer Care(Engl),2015,24(4):553-559.
[15]Cronbach LJ.Coefficient alpha and the internal structure of tests[J].Psychometrika,1951,16(3):297-334.
[16]梁勇.睡眠質量測試系統的研究與設計[D].大連:大連理工大學,2006.
[17]Yusufov M,Zhou ES,Recklitis CJ.Psychometric properties of the Insomnia Severity Index in cancer survivors[J].Psychooncology,2019,28(3):540-546.
[18]Savard MH,Savard J,Simard S,et al.Empirical validation of the Insomnia Severity Index in cancer patients[J].Psychooncology,2005,14(6):429-441.
[19]Bastien CH,Vallières A,Morin CM.Validation of the Insomnia Severity Index as an outcome measure for insomnia research[J].Sleep Med,2001,2(4):297-307.
[20]Morin CM,Belleville G,Bélanger L,et al.The Insomnia Severity Index:psychometric indicators to detect insomnia cases and evaluate treatment response[J].Sleep,2011,34(5):601-608.
[21]Soldatos CR,Dikeos DG,Paparrigopoulos TJ.Athens Insomnia Scale:validation of an instrument based on ICD-10 criteria[J].J Psychosom Res,2000,48(6):555-560.
[22]Sun JL,Chiou JF,Lin CC.Validation of the Taiwanese version of the Athens Insomnia Scale and assessment of insomnia in Taiwanese cancer patients[J].J Pain Symptom Manage,2011,41(5):904-914.
[23]Lin CY,Cheng A,Nejati B,et al.A thorough psychometric comparison between Athens Insomnia Scale and Insomnia Severity Index among patients with advanced cancer[J].J Sleep Res,2020,29(1):e12891.
[24]Soldatos CR,Dikeos DG,Paparrigopoulos TJ.The diagnostic validity of the Athens Insomnia Scale[J].J Psychosom Res,2003,55(3):263-267.
[25]Fox RS,Ancoli-Israel S,Roesch SC,et al.Sleep disturbance and cancer-related fatigue symptom cluster in breast cancer patients undergoing chemotherapy[J].Support Care Cancer,2020,28(2):845-855.
[26]Berger AM,Farr L.The influence of daytime inactivity and nighttime restlessness on cancer-related fatigue[J].Oncol Nurs Forum,1999,26(10):1663-1671.
[27]Parker KP,Bliwise DL,Ribeiro M,et al.Sleep/Wake patterns of individuals with advanced cancer measured by ambulatory polysomnography[J].J Clin Oncol,2008,26(15):2464-2472.
[28]Littner MR,Kushida C,Wise M,et al.Practice parameters for clinical use of the multiple sleep latency test and the maintenance of wakefulness test[J].Sleep,2005,28(1):113-121.
[29]Carskadon MA,Dement WC,Mitler MM,et al.Guidelines for the multiple sleep latency test(MSLT):a standard measure of sleepiness[J].Sleep,1986,9(4):519-524.
[30]Zwyghuizen-Doorenbos A,Roehrs T,Schaefer M,et al.Test-retest reliability of the MSLT[J].Sleep,1988,11(6):562-565.
[31]Carskadon MA,Dement WC.Multiple sleep latency tests during the constant routine[J].Sleep,1992,15(5):396-399.
[32]Morgenthaler T,Alessi C,Friedman L,et al.Practice parameters for the use of actigraphy in the assessment of sleep and sleep disorders:an update for 2007[J].Sleep,2007,30(4):519-529.
[33]Ancoli-Israel S,Cole R,Alessi C,et al.The role of actigraphy in the study of sleep and circadian rhythms[J].Sleep,2003,26(3):342-392.
[34]Grutsch JF,Wood PA,Du-Quiton J,et al.Validation of actigraphy to assess circadian organization and sleep quality in patients with advanced lung cancer[J].J Circadian Rhythms,2011,9:4.
[35]Korszun A,Young EA,Engleberg NC,et al.Use of actigraphy for monitoring sleep and activity levels in patients with fibromyalgia and depression[J].J Psychosom Res,2002,52(6):439-443.
[36]De Weerd AW.Actigraphy,the alternative way?[J].Front Psychiatry,2014,5:155.
[37]Giménez S,Romero S,Alonso JF,et al.Monitoring sleep depth:analysis of bispectral index(BIS) based on polysomnographic recordings and sleep deprivation[J].J Clin Monit Comput,2017,31(1):103-110.
[38]Tung A,Lynch JP,Roizen MF.Use of the BIS monitor to detect onset of naturally occurring sleep[J].J Clin Monit Comput,2002,17(1):37-42.
[39]Sleigh JW,Andrzejowski J,Steyn-Ross A,et al.The bispectral index:a measure of depth of sleep?[J].Anesth Analg,1999,88(3):659-661.
[40]Sateia MJ.International classification of sleep disorders-third edition:highlights and modifications[J].Chest,2014,146(5):1387-1394.
[41]Chung KF,Yeung WF,Ho FY,et al.Cross-cultural and comparative epidemiology of insomnia:the Diagnostic and statistical manual(DSM),International classification of diseases(ICD) and International classification of sleep disorders(ICSD)[J].Sleep Med,2015,16(4):477-482.
[42]Buysse DJ,Ancoli-Israel S,Edinger JD,et al.Recommendations for a standard research assessment of insomnia[J].Sleep,2006,29(9):1155-1173.
[43]Buysse DJ,Hall ML,Strollo PJ,et al.Relationships between the Pittsburgh Sleep Quality Index(PSQI),Epworth Sleepiness Scale(ESS),and clinical/polysomnographic measures in a community sample[J].J Clin Sleep Med,2008,4(6):563-571.
[44]Lauderdale DS,Knutson KL,Yan LL,et al.Self-reported and measured sleep duration:how similar are they?[J].Epidemiology,2008,19(6):838-845.
[45]林洪生.惡性腫瘤中醫診療指南[S].北京:人民衛生出版社,2014:163.
(2021-04-23收稿 責任編輯:王明)

