脈沖泵及其給藥方式用于分娩鎮痛的效果
梁海洲 溫曉萍 黃霖彥 孫來保
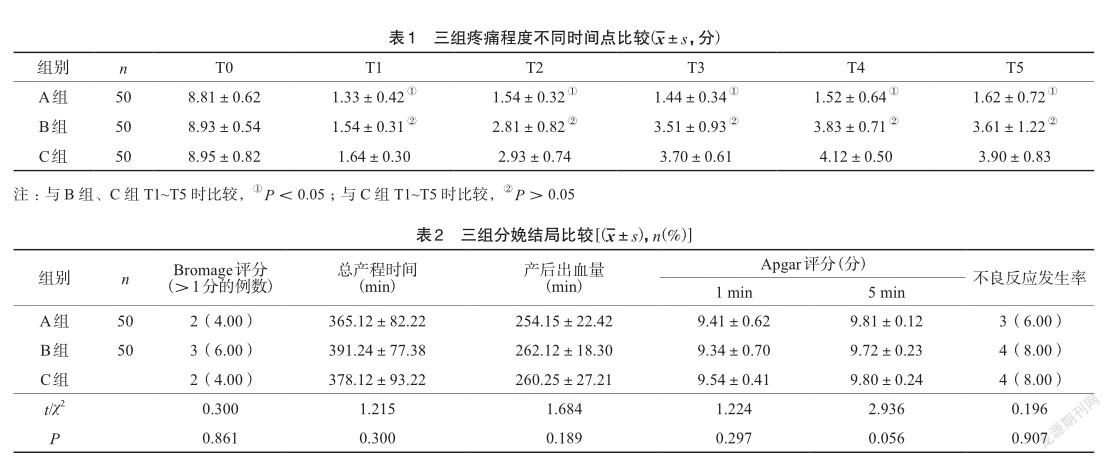
【摘要】目的:研究脈沖泵技術[程控硬膜外間歇脈沖注入+患者自控硬膜外鎮痛(CEI+PCEA)]對比持續泵技術[單純持續硬膜泵注+患者自控硬膜外鎮痛(PIEB+PCEA)]用于分娩鎮痛的效果及安全性。方法:選擇初產婦150例,隨機分三組。A組PIEB+PCEA,脈沖/h,6.mL/脈沖;B組PIEB+PCEA,脈沖/30.min,3.mL/脈沖;C組CEI+PCEA,6.mL/h。記錄各時段VAS評分及分娩結局。結果:鎮痛前三組視覺模擬(VAS)評分相近(P>0.05);T1~T5時A組VAS評分均較B組、C組低(P<0.05);B組、C組在T1~T5時間點中VAS評分相比均無統計學差異(P>0.05);兩組間運動升級阻滯(Bromage)評分、總產程時間、產后出血量、新生兒出生后1.min和5.min的Apgar評分、鎮痛期間出現不良反應次數等比較差異無統計學意義(P>0.05)。結論:脈沖泵技術對比持續泵技術用于分娩鎮痛的效果更好。
【關鍵詞】脈沖泵;PIEB;分娩鎮痛
【中圖分類號】R714.3.【文獻標識碼】A.【文章編號】2096-5249(2021)14-0222-02
經陰道分娩疼痛感受,為影響產婦分娩意愿、影響剖宮產率重要因素[1]。隨醫療技術發展,分娩鎮痛在經陰道分娩中應用頻率逐漸升高,可減輕產婦分娩痛苦感受,提升經陰道分娩安全性[2]。椎管內阻滯分娩鎮痛是目前最有效且對母嬰影響最小的分娩鎮痛方式[3],最接近“理想化”。其中以單純持續硬膜外泵注+患者自控硬膜外鎮痛(CEI+PCEA)應用最廣泛,但仍存在鎮痛不全等缺點。程控硬膜外間歇脈沖注入+患者自控硬膜外鎮痛(PIEB+PCEA)作為一種新型分娩鎮痛技術成為近年研究熱點,相比CEI,PIEB在安全性提高的同時可提高產婦滿意度,減少麻醉醫生的額外干預,節省醫療資源,優勢明顯。本研究對比脈沖泵和傳統持續泵技術,現報道如下。
1?對象與方法
1.1.研究對象
于2020年5月至2021年5月本院中選擇ASA分級Ⅰ級或Ⅱ級,年齡21~42歲,妊娠≥37周,宮口擴張1~3 cm,體重指數(BMI)<32 kg/ ㎡,單胎、頭位初產婦150例。隨機雙盲法分為A、B、C組,每組50例。A組年齡21~40(32.25±3.44)歲;妊娠時間37~42(39.85±0.38)周;宮口擴張1~3(2.51±0.20) cm;BMI21~31(26.52±1.02)kg/m2;ASA分級為Ⅰ級24例,Ⅱ級26例;B組年齡21~42(32.51±1.77)歲;妊娠時間37~42(39.47±0.41)周;宮口擴張1~3(2.47±0.31) cm;MI21~32(26.78±1.20)kg/m2;ASA分級為Ⅰ級22例,Ⅱ級28例;A組年齡22~42(33.01±2.45)歲;妊娠時間37~42(39.48±0.75)周;宮口擴張1~3(2.50±0.33) cm;BMI21~32(26.75±1.33)kg/m2;ASA分級為Ⅰ級23例,Ⅱ級27例。三組資料比較差異無統計意義(P>0.05)。
納入標準:(1)無椎管內麻醉禁忌癥;(2)近期未使用鎮痛、鎮靜藥物;(3)無基礎疾病;(4)對研究知情同意。
排除標準:(1)孕期并發癥;(2)陰道分娩過程中出現難產需要行產鉗助產、胎頭吸引方式助產或轉剖宮產。
1.2.麻醉方法
常規開通靜脈通路;鎮痛干預開始前,宮縮間隙對產婦進行視覺模擬評分法(VAS)調查統計;產婦均左側臥位,腰L2~L3硬膜外穿刺,頭方向置入3 cm硬膜外導管;回抽,未見腦脊液、血液后提示置管成功,并經導管給予3 mL的1.5%利多卡因(生產廠家:山西晉新雙鶴藥業有限責任公司;國藥準字H11022295;規格為5 mL∶0.1 g),維持5 min觀察產婦藥物反應,確認利多卡因輸注準確后,經導管注入0.5 μg/ mL舒芬太尼(生產廠家:宜昌人福藥業有限責任公司;國藥準字H20054172;規格為1 mL∶50 μg)+0.1%羅哌卡因(生產廠家:江蘇恒瑞醫藥股份有限公司;國藥準字H20060137;規格為10 mL∶100 mg),混合后取10 mL混合液經導管注入,另取100 mL混合液注入鎮痛泵后,連接鎮痛泵。(1)A組(PIEB+PCEA)經導管給藥完成后,用藥后1 h打開脈沖泵,將6 mL設置為單次脈沖劑量,推注速度為一個脈沖/ h,6 mL/脈沖。
(2)B組(PIEB+PCEA)經導管給藥完成后,用藥后0.5 mL打開脈沖泵,將3 mL設置為單次脈沖劑量,推注速度為一個脈沖/30 min,3 mL/脈沖。
(3)C組(CEI+PCEA)給予負荷劑量后立即打開鎮痛泵,按6 mL/ h持續泵注。三組均設置PCEA劑量為6 mL,控制0.5 h為鎖定時間。用藥期間保持全程胎心監護,強化產婦宮縮及生命體征監測。
1.3.觀察指標
(1)于分娩鎮痛前(T0)、鎮痛后1 h(T1)、2 h(T2)、3 h(T3)、宮口開全(T4)時和分娩(T5)時記錄VAS評分。VAS評分范圍為0~10分,分數高表示疼痛程度重;(2)比較三組分娩結局。包括運動阻滯程度、總產程、產后出血量、新生兒1 min和5 min的Apgar評分及鎮痛期間出現不良反應次數(低血壓、瘙癢、惡心、嘔吐等);其中運動神經阻滯程度采用Bromage評分法評價。
1.4.統計學分析
研究數據以SPSS 22.0軟件計算。以(x±s)、(%)表示計量、計數資料,采用t或F、χ2檢驗。當P<0.05提示差異有統計學意義。
2?結果
2.1.不同時間點三組疼痛程度
鎮痛前三組VAS評分相近(P>0.05);T1~T5時A組VAS評分均較B組、C組低(P<0.05);B組、C組在T1~T5時間點中VAS評分相比均無統計學差異(P>0.05),見表1。
2.2.比較三組分娩結局
兩組間Bromage評分、總產程時間、產后出血量、新生兒出生后1 min和5 min的Apgar評分、鎮痛期間出現不良反應次數等比較差異無統計學意義(P>0.05)。見表2。
3?討論
分娩時宮縮痛屬于VAS評分10分的劇烈疼痛可影響產婦自主神經穩定性,誘發內分泌紊亂,出現內啡肽、兒茶酚胺分泌量增加情況,可引發宮縮紊亂、子宮動脈受壓,進而影響胎盤血流灌注能力,增加胎兒宮內窘迫、新生兒窒息發生風險。我國剖宮產率居世界第一,達46.2%[4],其中一個重要原因就是產婦對分娩痛的擔心和恐懼[5-6]。硬膜外分娩鎮痛是目前分娩鎮痛的首選,也是最有效的方案。傳統的給藥方式為CEI+PCEA,其在降低爆發痛方面具有顯著優勢,并實現了用藥的個體化,但仍存在鎮痛不全[7-9]。
本研究中新型的脈沖給藥方式PIBE+PCEA(A組)鎮痛后2 h、3 h、宮口開全及分娩時的VAS評分明顯低于B組和C組,提示將脈沖時間延長至60 min,更有利于藥物均勻分布在硬膜外腔,脊神經阻滯范圍更廣。并且產婦自控鎮痛(PCA)按壓次數明顯減少,總產程用藥量減少均說明間隔60 min脈沖式給藥可有效減少藥物滯后出現鎮痛“窗口期”,有效減少爆發痛的發生,使整個產程的舒適性提高,最終體現在產婦對分娩鎮痛的滿意度上,PIBE+PCEA明顯更優。
本研究首次劑量和泵注維持均采用0.1%羅哌卡因,濃度在安全范圍。研究結果顯示,三組產婦運動阻滯情況改良Bromage評分>1分結果相近,對其用藥后行走能力無明顯影響,提示三種鎮痛方式不會明顯影響產婦運動能力。但因脈沖模式下,鎮痛藥物在高壓力、高速給藥作用下,鎮痛藥物會在短時間內均勻分布在硬膜外腔,但恒速泵注模式下鎮痛藥物給藥速度可能會呈現不均勻球狀擴散狀態,因此單側阻滯,或阻滯不全發生風險更高,所以在使用恒速泵鎮痛模式下行走運動時,需要更加謹慎。
另外,三組的總產程時間、產后出血量、新生兒Apgar評分、不良反應次數等比較均無統計學差異(P>0.05),說明本研究所采用的藥物濃度及給藥方式給藥量均可安全有效地應于分娩鎮痛,對母嬰安全。
綜上所述,間隔60 min的脈沖式給藥聯合患者自控鎮痛(PIEB+PCEA)在分娩鎮痛中比傳統的恒速給藥方式(CEI+PCEA)鎮痛效果更好,可顯著提升分娩鎮痛效果,同時此種鎮痛模式下對產婦行走需求無影響。
參考文獻
[1] 徐銘軍.分娩鎮痛是降低剖宮產率的有效手段[J].中國婦產科臨床雜志,2013,14(3):196-197.
[2] 昊方銀,張燕,肖兵,等.四川省非醫學指征剖宮產現狀分析[J].實用婦產科雜志,2012,28(3):187-190.
[3] 黃遐,楊娟,楊永秀.分娩鎮痛研究進展[J].國際婦產科學雜志,2017,44(2):197 -201.
[4] 徐銘軍,姚尚龍.中國分娩鎮痛現狀與對策[J].國際麻醉學與復蘇雜志 2018.39(4):289-337.
[5] 劉昱升,曹艷,姚獻強等.分娩潛伏期硬膜外鎮痛對宮縮的影響[J].江蘇醫藥,2013,39(6):671-674.
[6] 李志全,王茜,劉濤濤,等.羅哌卡因單用或聯合納布啡在程控硬膜外間歇脈沖注射分娩鎮痛中的效果比較[J].四川醫學,2020,41(9):898-902.
[7] 李飛,李興源,陳麗珍,等.機械泵持續硬膜外注射與電子脈沖泵間歇性注射麻醉劑對分娩鎮痛效果的比較[J].臨床和實驗醫學雜志,2020,19(17):1876-1879.
[8] 孫慧娟,林福清.右美托咪定聯合程控硬膜外脈沖式注射分娩鎮痛對產婦去甲腎上腺素及胎兒臍動脈血心鈉素、內皮素1水平的影響[J].廣西醫科大學學報,2019,36(6):934-938.
[9] 潘秀紅,段宏偉,Delivery R.硬背膜穿破硬膜外阻滯聯合程控硬膜外間歇脈沖給藥在分娩鎮痛中應用[J].海南醫學,2021,32(9):1132-1135.

