鮑曼不動桿菌醫院感染危險因素分析
葛苒苒 林秀芳
浙江省臺州恩澤醫療中心 (集團)恩澤醫院感染科,浙江臺州 318000
鮑曼不動桿菌(Acinetobacter baumannii,AB)是醫院感染常見的病原菌,廣泛存在于自然界與醫院環境中,具有較強的播散性,可引起醫院感染爆發,感染率呈逐年增長趨勢,且容易發生多重耐藥、泛耐藥及全耐藥,大大增加臨床治療難度,增加患者病死率,嚴重威脅患者的生命健康[1-2]。住院患者由于病情危重,免疫力低下,各種侵入性操作等多種因素,容易發生呼吸系統、泌尿系統、血源性及皮膚等AB感染[1,3-4]。因此,分析AB醫院感染危險因素,采取有針對性的防控措施預防AB,是目前臨床急需解決的問題。為此,我院感染科對AB醫院感染危險因素進行分析,為醫院感染防控提供依據。
1 資料與方法
1.1 一般資料
選取2019年1—12月臺州恩澤醫療中心(集團)恩澤醫院感染科收治的1272例患者為研究對象。納入標準:年齡≥18歲;住院時間>48 h;患者愿意參加本研究,并簽署知情同意書;臨床資料完整。排除標準:免疫系統缺陷疾病者;臨床資料不完善;48 h內自動出院或死亡者。其中,男763例,女509例,年齡18~85歲,平均(50.8±15.9)歲。本研究通過醫院醫學倫理委員會的批準。
1.2 方法
課題組參考相關文獻,結合臨床實際情況,設計鮑曼不動桿菌醫院感染調查表,對臨床病例采用回顧性調查。調查項目包含年齡、性別、吸煙飲酒史、基礎疾病史(高血壓、糖尿病)、聯合應用廣譜抗菌藥物、使用糖皮質激素、留置胃管/尿管、深靜脈置管、機械通氣時間及住院時間等。患者標本采集要符合要求,并及時送檢,采用全自動細菌鑒定儀器對AB進行鑒定,診斷AB感染的患者作為感染組,其他患者為非感染組[4]。
1.3 統計學處理
將收集到的臨床資料建立數據庫,用SPSS 17.0統計學軟件進行統計分析,計數資料以[n(%)]表示,采用χ2檢驗,危險因素分析用logistic回歸分析。P<0.05為差異有統計學意義。
2 結果
2.1 AB感染發病率
在本次調查期間,共調查1272例患者,發生AB感染48例,發病率為3.77%。
2.2 AB感染危險因素單因素分析
AB感染單因素分析,顯示年齡、聯合應用廣譜抗菌藥物、留置胃管/尿管、深靜脈置管、機械通氣及住院時間是AB感染的危險因素,見表1。
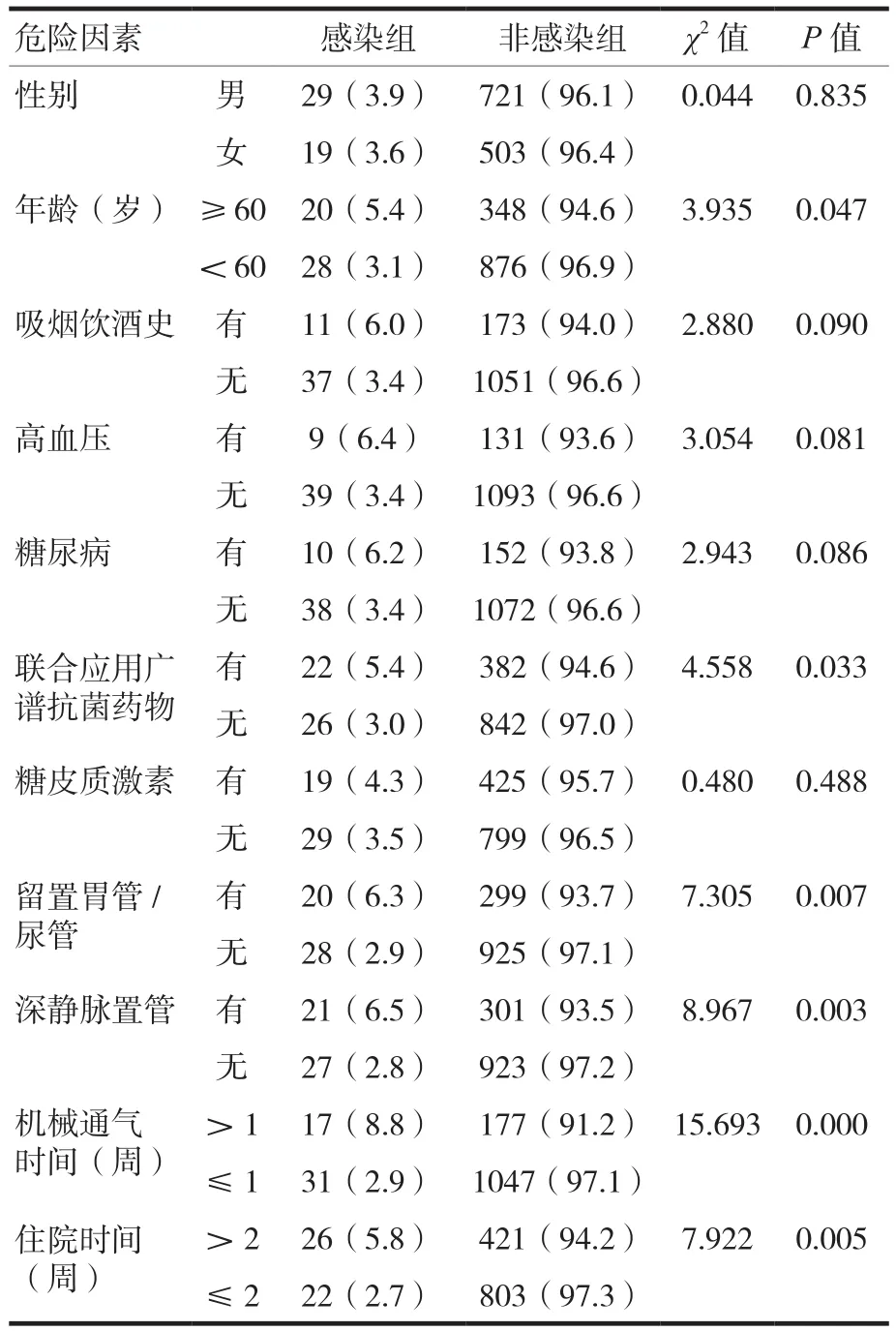
表1 AB感染危險因素單因素分析[n(%)]
2.3 變量賦值
各研究變量的賦值見表2。
表2 各研究變量賦值
2.4 AB感染危險因素多因素分析
將單因素分析篩選出的有意義變量進行多因素logistic回歸分析,共有4個變量進入最佳回歸方程,聯合應用廣譜抗菌藥物、深靜脈置管、機械通氣、住院時間是AB感染的獨立危險因素,見表3。
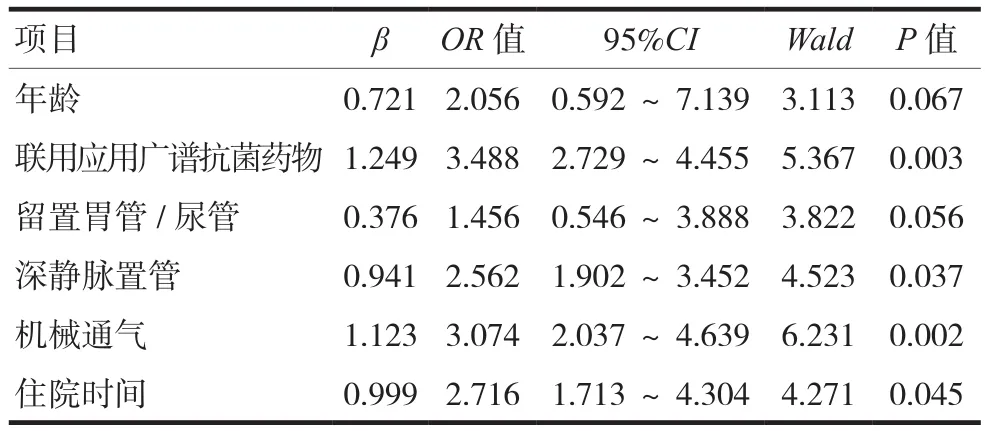
表3 AB感染危險因素的多因素logistic回歸分析
3 討論
鮑曼不動桿菌是六大超級細菌之一,在醫院環境中廣泛存在,生存能力極強,易引起醫院感染爆發流行和持續流行,多重耐藥菌株、甚至全耐藥菌株的日益增多,增加了臨床治療難度,嚴重影響患者預后[1,5]。分析AB感染的危險因素,針對危險因素進行綜合干預,對醫院感染的防控具有重要意義。
3.1 年齡
本研究發現,我院感染科發生AB醫院感染48例,發病率為3.77%,其中≥60歲的患者感染率為5.4%,而<60歲者感染率為3.1%,差異有統計學意義。這說明感染科老年患者容易發生鮑曼不動桿菌醫院感染,與以往研究類似[5-6]。調查發現,老年患者年齡越大,免疫力越低,越容易受到病原菌的侵襲,發生AB感染[7-9]。因此,老年患者是感染科醫院感染防控的重點人群,對于老年患者應采取有效防控措施,加強營養支持,增強抵抗力,必要時,采用保護性隔離,以預防醫院感染發生;同時要嚴密監測病情變化,及早發現醫院感染,及早進行治療[10]。
3.2 聯合應用廣譜抗菌藥物
本研究顯示,聯合應用廣譜抗生素患者AB感染發病率為5.4%,而其他患者發病率為3.0%,差異有統計學意義。多因素logistic回歸分析顯示,聯合應用廣譜抗菌藥物患者發生AB感染的危險性是其他患者的3.488倍,這提示聯合應用廣譜抗菌藥物增加感染科患者發生AB感染的危險性,與其他研究結果一致[11-12]。分析其原因,聯合應用廣譜抗菌藥物會導致患者體內菌群失衡,隨著敏感細菌被殺滅,條件致病菌AB就會增加定植、播散致病[10]。合理應用抗菌藥物,維持人體菌群平衡,是降低AB感染所致的醫院感染的最有效措施,因此,臨床醫務人員要根據藥敏結果,結合臨床及全基因測序技術提供的科學依據,有針對性地使用抗菌藥物,避免長時間聯合使用多種抗菌藥物,減少耐藥菌的快速增長和傳播[8,11]。
3.3 侵入性操作
本研究中,留置胃管/尿管患者AB感染發病率為6.3%,而其他患者發病率為2.9%,深靜脈置管患者AB感染發病率為6.5%,而其他患者發病率為2.8%,差異均有統計學意義。多因素logistic回歸分析顯示,深靜脈置管患者發生AB感染的危險性是其他患者的2.562倍。這提示侵入性操作增加感染科患者發生AB感染的危險性,與國內其他研究結果類似[11]。侵入性操作可能造成人體免疫屏障破壞,容易導致AB定植,增加感染機會[6,9,13]。因此,感染科患者深靜脈置管前,應嚴格按照置管指征進行評估,減少不必要的侵入性操作;置管時,嚴格按照操作規范,強化手衛生和無菌技術;每日評估拔管指征,縮短置管時間,以預防AB感染的發生[3,14]。
3.4 機械通氣
本研究結果表明,接受機械通氣>1周患者AB感染發病率為8.8%,而其他患者感染發病率為2.9%,差異有統計學意義,多因素logistic回歸分析顯示,機械通氣患者發生AB感染的危險性是其他患者的3.074倍。這表明機械通氣患者發生AB感染的危險性大大增加。有研究發現,氣管插管是引發多重耐藥AB感染的危險因素之一[6,15]。多因素分析顯示,機械通氣時間≥5 d為鮑曼不動桿菌VAP發生的獨立危險因素,與本研究結果相似[12,16]。分析其原因,氣管插管破壞患者呼吸道的自然屏障功能,而吸痰等操作破壞呼吸道屏障的同時又增加了病原菌入侵的機會,因此,機械通氣患者較其他患者更容易發生AB醫院感染[8]。在日常護理中,要加強機械通氣的護理,嚴格無菌操作,注意消毒隔離,每天評估機械通氣的必要性,及早拔管,以縮短機械輔助通氣時間,這是預防醫院感染的重要措施[12]。
3.5 住院時間
本研究中,住院時間>2周是感染科患者AB感染發生的危險因素。多因素logistic回歸分析顯示,住院時間長的患者發生AB感染的危險性是其他患者的2.716倍,與其他研究結論相似[16]。住院時間長,說明患者原發疾病危重,而且長時間住院,與病原菌接觸的時間長,機會多,正常菌群出現失調幾率大,所以容易發生醫院感染[9,14]。反之,患者發生醫院感染時,病情會加重,康復速度減慢,較非醫院感染者住院時間明顯延長。因此,要盡量縮短住院時間,以降低AB感染的發生。
總之,AB是感染科醫院感染的常見條件致病菌,容易產生多重耐藥,增加了醫院感染防控難度。分析AB醫院感染危險因素發現,年齡、聯合應用廣譜抗菌藥物、留置胃管/尿管、深靜脈置管、機械通氣及住院時間是AB的危險因素,其中聯合應用廣譜抗菌藥物、深靜脈置管、機械通氣、住院時間是AB感染的獨立危險因素。針對這些危險因素,采用有效的防控措施,預防與控制醫院感染的發生。

