胎兒電子監護在高危妊娠中的應用價值分析
李曉多 王婭 張元鈺 唐萍

【摘要】目的:分析胎兒電子監護在高危妊娠中的應用價值。方法:選取 2015 年 1 月至 2015 年 12 月門診高危妊娠 100 例及住院高危妊娠 50 例為對照組;另選取 2020 年 1 月至 2020 年 12 月門診高危妊娠 100 例及住院高危妊娠 50 例為研究組。兩組患者均采用胎兒電子監護基礎并實施針對性處理措施,對比兩組門診高危妊娠組死胎死產的發生率以及住院高危妊娠組產后新生兒窒息發生率和羊水渾濁發生率。結果:在對高危妊娠患者進行監測后,研究組門診高危妊娠組死胎死產發生率2.00 %,低于對照組14.00 %,差異有統計學意義(P<0.05);研究組住院高危妊娠患者處理后的新生兒窒息發生率2.00 %低于對照組9.00 %,差異有統計學意義(P<0.05);研究組住院高危妊娠患者處理后的羊水渾濁發生率為11.00 %低于對照組24.00 %,差異有統計學意義(P<0.05)。結論:利用胎兒電子監護對門診高危妊娠患者提前加強胎兒監護可減少死胎死產的發生率,對住院高危妊娠患者生產時進行持續胎兒電子監護能夠及時發現胎兒的宮內狀況,減少羊水渾濁情況以及降低新生兒窒息概率。胎兒電子監護具有操作簡便、安全性高的特點。
【關鍵詞】胎兒電子監護;高危妊娠;死胎;新生兒窒息
【中圖分類號】R714 【文獻標識碼】A 【文章編號】2096-5249(2021)06-0231-02
高危妊娠是指容易導致難產或危急母嬰生命健康的情況。高危妊娠的結局除正常分娩外,還會出現胎兒死亡、先天畸形、早產、新生兒疾病等情況,對孕婦和胎兒產生不利影響。因此,需要對高危妊娠患者進行重點監護,減少圍產期的發病率和死亡率,保障孕婦和胎兒的健康。目前臨床上的監護方式有常規人為監測處理和胎兒電子監護處理,常規人為監測處理需要患者到醫院進行檢測,容易使患者產生心理壓力和經濟負擔,而胎兒電子監護利用聽診器或多普勒胎心聽診儀監控患者和胎兒的狀況,為患者提供便利的同時,還可提高監護效果,改善出生人口質量[1-2]。本文旨在對胎兒電子監護在高危妊娠中的應用價值進行分析,闡述如下。
1 對象與方法
1.1 研究對象
從我院隨機選取2015年1月至2015年12月門診高危妊娠100例及住院高危妊娠50例為對照組;另選取2020年1月至2020年12月門診高危妊娠100例及住院高危妊娠50例為研究組。對照組高危妊娠患者年齡36~42(39.00±5.50)歲,初產婦有65例,經產婦有85例;研究組高危妊娠患者年齡36~40(38.00±6.00)歲,初產婦有61例,經產婦有89例。兩組患者的年齡、性別等一般資料差異無統計學意義(P>0.05),有可比性。本次研究符合本院倫理委員會標準,且予以審核通過。
納入標準:符合高危妊娠臨床診斷標準;年齡≤18歲或≥35歲;經體檢、血常規、尿常規檢查等確診;自愿參加本次研究并簽署知情同意書;一般資料齊全。
排除標準:有惡性腫瘤者;有心功能不全、肝功能障礙、腎功能異常者;存在神經系統疾病者;有血液循環障礙或其它嚴重疾病者;意識障礙者;一般資料不全者;不配合研究者。
1.2 方法
1.2.1 對照組門診高危妊娠患者從孕34周開始進行監護,包括檢測胎兒的胎心、胎動等。
研究組門診高危妊娠患者提前到孕32周時開始進行監護,包括檢測胎兒的胎心、胎動等。產前胎心監護判讀采用無刺激胎心監護(NST)三類判讀法,即NST反應型、不典型NST以及NST無反應型,通過提前孕周進行胎兒電子監護,并結合超聲檢查,及時發現妊娠過程中存在的問題,減少死胎死產的發生。
1.2.2 對照組住院高危妊娠患者在臨產時根據產程進展情況采用間斷胎兒電子監護。
研究組住院高危妊娠患者臨產時采用持續胎兒電子監護,具體操作如下:在進行監護之前,孕婦需要將膀胱內尿液排空,測量血壓、體溫、心率等基本生命體征;進行胎心監測,將耦合劑涂抹在胎心監測探頭上,之后將其置于胎心最響亮的部位,在宮底下二橫指部位放置宮縮探頭,使用腹帶進行固定后,開始檢測胎兒的胎心、胎動以及孕婦的宮縮狀況等。產時胎兒電子監護判讀法采用產時胎監三類判讀法,即I類胎監、II類胎監、III類胎監,根據監護情況及時了解胎兒宮內情況,及時進行宮內復蘇,適時終止妊娠,提高胎兒質量。
1.3 觀察指標
對兩組門診高危患者的死胎死產發生率和住院高危妊娠患者產后新生兒窒息發生率及羊水渾濁發生率進行比較。產后新生兒窒息診斷需要結合阿氏(Apgar)評分和臍動脈PH值兩項指標;Apgar評分又含皮膚顏色、心率、對刺激的反應、肌張力和呼吸等五項指標,每項0~2分,滿分為10分。新生兒窒息發生情況包括輕度窒息和重度窒息兩項指標。輕度窒息:Apgar評分1 min≤7分,或Apgar評分5 min≤7分,伴臍動脈血PH值<7.2;重度窒息:Apgar評分1 min≤3分,或Apgar評分5 min≤5分,伴臍動脈血PH值<7.0。
1.4 統計學方法
數據納入SPSS 20.0軟件分析,計量資料(新生兒狀況)以(x±s)表示,采用t檢驗;計數資料(死胎死產發生率、新生兒窒息發生率和羊水渾濁發生率)以[n(%)]表示,采用χ2檢驗,當P<0.05差異有統計學意義。
2 結果
2.1 對比兩組門診高危患者處理后的死胎死產發生率
研究組門診高危妊娠患者處理后死胎1例、死產0例,死胎死產發生率為2.00 %;對照組門診高危妊娠患者處理后死胎4例、死產3例,死胎死產發生率為14.00 %。組間比較差異有統計學意義(χ2=4,8913,P=0.0269;P<0.05)。
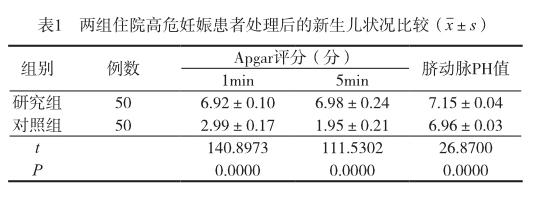
2.2 對比兩組住院高危妊娠患者處理后的新生兒狀況
研究組住院高危妊娠患者處理后的新生兒狀況優于對照組,差異有統計學意義(P<0.05),見表1。
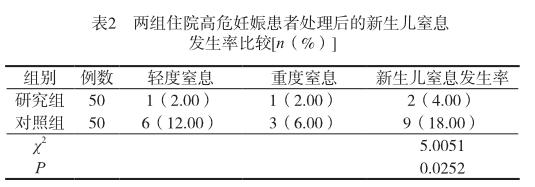
2.3 對比兩組住院高危妊娠患者處理后的新生兒窒息發生率
研究組住院高危妊娠患者處理后的新生兒窒息發生率低于對照組(P<0.05),差異有統計學意義,見表2。
2.4 對比兩組住院高危妊娠患者處理后的羊水渾濁發生率
研究組住院高危妊娠患者處理后的羊水渾濁發生率低于對照組(P<0.05),差異有統計學意義,見表3。
3 討論
高危妊娠是指對孕產婦和胎兒均有較高危險性的情況,一般包括孕婦年齡≤18歲或≥35歲、有習慣性流產、早產、死胎、死產等異常生育史、孕期有前置胎盤、胎盤早剝、羊水過多或過少、胎位不正、巨大兒、妊娠期高血壓疾病、慢性腎炎、糖尿病等情況。而隨著國家二胎政策的放開,高危妊娠有逐年上升的趨勢,這些均增加了不良妊娠結局的發生。許多高危妊娠患者在妊娠過程中,由于宮內缺氧導致胎兒發生氧化性損傷,甚至導致胎兒死亡或畸形,嚴重影響胎兒質量。目前臨床上監測胎兒宮內情況的方法有常規人為監測處理及在進行胎兒電子監護基礎上采取針對性措施處理。常規人為監測處理需要高危妊娠患者到醫院進行就診,達不到預期的效果,同時增加了高危妊娠患者的心理負擔和經濟壓力,容易出現患者未及時發現異常情況,從而導致不良妊娠結局的發生[3-6]。胎兒電子監護是目前最有效地監測措施,對于門診高危妊娠患者提前孕周進行電子監護,方便及時了解胎兒生長狀況,發現妊娠過程中可能存在的問題,及時采取措施,提高新生兒的質量[7]。
在本次研究中,對照組住院高危妊娠患者在臨產時進行間斷胎兒電子監護,研究組住院高危妊娠患者在臨產時進行持續胎兒電子監護,其不僅能夠及時監測胎兒生長狀況,及時發現宮內窘迫癥狀,進行合理的防治,還可降低胎兒的致殘率和死亡率,提高胎兒質量。本文研究結果顯示,研究組住院高危妊娠患者處理后的新生兒窒息發生率為2.00 %,羊水渾濁發生率為11.00 %,這與崔春明[8]等人研究結果中實驗組圍產兒結局的新生兒窒息發生率7.50 %,羊水渾濁發生率30.00 %相比均低。經過研究發現,實施胎兒電子監護能夠連續監測胎心率和子宮壓力的性能,有效提供胎心率和產力間的動態信息,與人工聽診胎心相比,不受宮縮影響,能捕捉瞬間的胎心變化,根據不同的監護圖像,及時獲得胎兒信息。此方式不僅能對胎兒狀況進行實時了解,為難產處理提供準確依據,而且還能夠對胎兒的儲備功能和多種并發癥進行準確評估,對胎兒預后和陰道分娩耐受性具有很好的預測價值,已成為提高產科質量的重要措施。
綜上所述,利用胎兒電子監護對門診高危妊娠患者提前加強胎兒監護可減少死胎死產的發生率,對住院高危患者產時進行持續胎兒電子監護能夠及時發現胎兒的宮內狀況,減少羊水渾濁情況以及降低新生兒窒息率,產婦接受度較高。胎兒電子監護具有操作簡便,安全性及準確性高的特點,值得在臨床上推廣應用。
參考文獻
[1] 封菊,杜增利,王青.胎心率監護聯合胎兒臍血流監測在預測產時胎兒情況中的應用[J].社區醫學雜志,2018,16(9):47-48.
[2] 陳以榮.遠程胎心監護在高危妊娠的臨床應用[J].臨床醫藥文獻電子雜志,2018,5(7):101.
[3] 常靚,那全,楊甜,等.高危妊娠遠程監護與傳統監護效果比較研究[J].中國實用婦科與產科雜志,2019,35(9):1047-1049.
[4] 陳敏.胎兒電子監護在產前檢查中的應用及護理分析[J].醫學美學美容,2019,28(12):116-117.
[5] 丁雪梅.胎兒電子監護儀在診斷胎兒窘迫中的應用[J].中國醫療器械信息,2020,26(5):71-72.
[6] 賈紅知,馬玉紅,劉歡, 等.基于互聯網的遠程胎兒電子胎心監護在妊娠晚期孕婦中的應用和效果觀察[J].中國計劃生育和婦產科,2019,11(8):45-48.
[7] 高琳.基于互聯網的遠程胎心監護在孕晚期高危妊娠患者中的應用[J].護理實踐與研究,2019,16(3):103-105.
[8] 崔春明,吳楠,孫強.互聯網遠程胎兒監護對高危妊娠的臨床意義研究[J].當代醫學,2018,24(2):46-49.

