血篩集中化核酸檢測質量指標監測的回顧性分析
周麗君,王珊,付薪靜,萬建華,穆耶賽爾,張洪斌
(烏魯木齊市血液中心,新疆 烏魯木齊)
0 引言
血篩核酸擴增技術(NAT)是在分子生物學水平的基礎上直接對病原體核酸進行檢測,作為對酶聯免疫吸附試驗(ELISA)血液檢測的補充,大大縮短檢測“窗口期”,降低輸血傳播疾病殘余風險[1-2]。新疆位于西北部,地大物博,各地區檢測水平參差不齊,核酸檢測對人員、環境、設備等方面要求較高,新疆地區對沒有開展核酸檢測的實驗室實行核酸集中化檢測,目前血站實驗室在業務運行、檢測前樣本質量、性能驗證、檢測中實驗室內質控、檢測后是否拆分、拆分陽性率、室間質評等的綜合評價領域,亟需建立一套系統、科學、有效、綜合的評價方法,制定業務發展和實驗室質量管理相適應的質量指標,建立同行實驗室之間標桿比對的體系[3]。本研究對本中心核酸檢測實驗室2017年1月至2020年12月核酸檢測質量監控中常用的指標進行分析,探究本實驗室核酸檢測自身業務運行和質量管理效果的真實狀態,有助于實驗室利用系統、科學的綜合評價結果,確保血液檢測結果準確、及時、有效。
1 材料與方法
1.1 核酸檢測設備和試劑
本研究使用兩套核酸檢測系統,A系統和B系統兩套系統互為備用,混樣分項目檢測,每批檢測均依據試劑說明書設置陰性質控和陽性質控,每個pool均含內標。室內質控濃度為最低檢測限2~5倍并且與已知陰性樣本混樣檢測,第三方室內質控品監控,A系統室內質控濃度分別為:50 IU/mL、200 IU/mL、1000 IU/mL;B系統200 IU/mL、2000 IU/mL、2000 IU/mL。按照混樣規則進行混樣檢測,混樣檢測為反應性的pool挑選出樣本,進一步做拆分實驗,拆分實驗為反應性的標本判定為核酸檢測結果陽性,無反應性則判定為核酸檢測結果陰性。
1.2 資料來源于本中心核酸檢測實驗室
對2017年1月至2020年12月核酸檢測的基本情況進行回顧性分析。
1.3 監測指標
樣本數、檢測批次、匯集陽性pool數、陽性標本數、核酸檢出率、拆分檢出率、樣本采集錯誤數量、樣本采集錯誤率、室間質評滿分次數、室間質評滿意度、室內質控失控次數、室內質控失控率、實驗失敗次數、實驗失敗率、設備故障天數、設備故障率。
1.4 常用質量監控指標計算方式
1.4.1 核酸陽性情況相關指標
核酸檢出率=(核酸陽性標本數/檢測標本總數)×100%。
拆分檢出率=(拆分陽性標本數/混樣陽性pool數)×100%。
1.4.2 樣本采集錯誤率
樣本采集錯誤率=(樣本錯誤/樣本總數)×100%。
1.4.3 室間質評滿意度
室間質評滿意度=(室間質評100分次數/參加總次數)×100%。
1.4.4 室內質控失控率
室內質控失控率=(第三方室內質控失控批次/總實驗批次)×100%。
1.4.5 實驗失敗率
實驗失敗率=(實驗失敗批次/總實驗批次)×100%。
1.4.6 設備故障率
設備故障率=(設備故障天數/可使用天數)×100%。
2 結果
A系統與B系統比較,見表1。
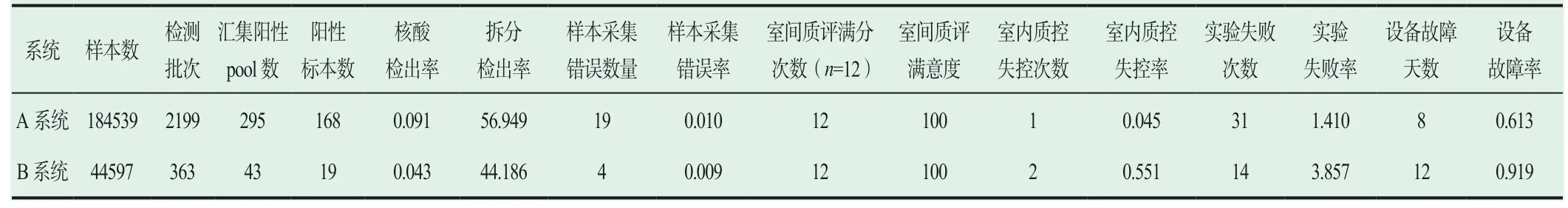
表1 A系統與B系統質量監測指標比較(n,%)
3 討論
血站實驗室可借鑒國際通用的醫學實驗室質量指標體系框架。如2010年美國臨床和實驗室標準協會(CLSI)頒布了《建立使用質量指標實施實驗室過程改進和質量監控》(GP35 A)[4],2017年,我國國家衛計委頒布了《臨床實驗室質量指標》(WS/T496 2017),為我國臨床實驗室質量指標體系的建立提供了標準依據[5]。烏魯木齊2017年1月至2020年12月共檢測核酸樣本229136例,采用幾種主要指標對核酸檢測日常運行情況進行監控,質量指標項目主要來源于每月給國家衛健委上報的質量指標[3],2017~2020年總體核酸檢測情況,A系統和B系統比較,核酸檢出率、實驗失敗率有顯著性差異(P<0.05),其余無顯著性差異(P>0.05);兩個系統均進行兩兩比較,A系統樣本采集錯誤率2018年與2019年有顯著性差異(P<0.05),實驗失敗率2017年與2018年有顯著性差異(P<0.05),其余無顯著性差異(P>0.05);B系統設備故障率:2017年與2020年有顯著性差異(P<0.05),設備故障率:2018年與2020年有差異(P<0.05),其余無顯著性差異(P>0.05);樣本采集錯誤率0.010%,標本錯誤主要原因是:樣本不足量、核酸酶免試管條碼貼錯、集中化樣本因冷凍后在運輸過程中導致嚴重溶血;核酸檢出率A系統0.091%高于B系統0.043%,主要與檢測試劑最低檢出限等有關;A系統拆分檢出率56.949%,與山東[6]接近,反映匯集反應性pool拆分效率的指標,本實驗室在每月分析中可以看出,在檢測室間質評之后的1周拆分效率較低,可能是室間質評樣本中有HBV DNA、HCV RNA、HIV RNA陽性樣本,檢測之后沒有消毒徹底導致;室間質評滿意度12次結果均為100分,但其中一次B系統核酸檢測設備檢測結果中,有一室間質評樣本HIV項目混樣檢測結果為陰性,但仔細觀察擴增圖異常才分析得出正確結果;室內質控失控率較低,主要出現為HCV RNA匯集未檢測出,室內質控失控及時填寫失控報告并進行分析;實驗失敗率,A系統低于B系統,實驗失敗主要為陽性未檢測出、內標未出、陰性檢測到陽性結果、實驗室溫度超出30 ℃、實驗室干燥、人為因素、其他原因實驗失敗等;設備故障率,主要為匯集表現為未加上樣本頻繁;提取故障主要表現為維護無法進行、設備報錯、提取磁珠異常等;擴增故障未出現過。本實驗室機采血小板、RH樣本按照混樣規則分配在不同的pool中,與全血已知陰性樣本混樣,拆分當日進行,保證樣本在采集后72 h內發放結果,并且機采血小板、RH樣本可提前檢測出結果,運行效果良好。
本研究的實驗室在2016年建立了實驗室質量體系之后,通過新疆臨檢中心PCR實驗室驗收,本研究通過對本實驗室質量指標的分析探索,不斷持續改進,以提高實驗室檢測能力。

