老年二尖瓣置換術患者靶控輸注丙泊酚麻醉后發生室性心律失常的影響因素
高長勝 黃符香 張爽 王文軍 宋歌
(儋州市人民醫院麻醉科,海南 儋州 571700)
作為現階段二尖瓣置換術中常用的麻醉措施之一,靶控輸注丙泊酚麻醉可有效保護患者的心肌舒張和收縮功能,但因麻醉過程中易受多種因素的影響,導致部分患者在靶控輸注丙泊酚麻醉后仍會出現室性心律失常(VA)〔1〕。研究指出,VA是一種常見且危害極大的并發癥,可直接影響二尖瓣置換術患者的治療效果,嚴重可增加患者病死風險〔2〕。同時,老年患者因機體條件低下,且多合并內科疾病,若在二尖瓣置換術后發生VA,將進一步影響老年患者的晚年生存質量,不利于預后〔3〕。因此,早期若能找出預測老年二尖瓣置換術患者靶控輸注丙泊酚麻醉后發生VA的影響因素,對早期預防尤為必要且關鍵。目前,有研究指出,心臟瓣膜術后VA的發生與患者疾病的病程、血流動力學等多種因素有關〔4〕。但關于二尖瓣置換術患者靶控輸注丙泊酚麻醉后發生VA的研究較少,尤其是關于老年患者的報道更不多見。本研究擬分析老年二尖瓣置換術患者靶控輸注丙泊酚麻醉后發生VA的影響因素。
1 資料與方法
1.1一般資料 回顧性分析2018年9月至2020年6月儋州市人民醫院接受二尖瓣置換術治療且經靶控輸注丙泊酚麻醉后發生VA的90例老年患者臨床資料,納入發生組,并選取同期醫院接受二尖瓣置換術治療且經靶控輸注丙泊酚麻醉后未發生VA的90例老年患者臨床資料作為未發生組。納入標準:(1)美國麻醉醫師協會(ASA)〔5〕分級為Ⅲ級;(2)首次接受二尖瓣置換術治療;(3)美國紐約心臟學會(NYHA)〔6〕心功能分級Ⅱ~Ⅲ級;(4)年齡≥60歲;(5)臨床資料完整。排除標準:(1)合并免疫系統疾病;(2)既往冠心病動脈手術治療;(3)合并心肌梗死;(4)嚴重肝腎功能障礙。兩組基線資料比較差異無統計學意義(P>0.05),有可對比性。見表1。
1.2VA評估方法 參照《內科學》〔7〕中關于VA的診斷標準,包括室性心動過速(心電圖有3個或以上室性期前收縮連續出現,心室率為100~250次/min,心房獨立活動與QRS波無固定關系)、括室性期前收縮(提前發生QRS波,時常超0.12 s,寬大畸形;QRS波方向與ST段與T波的方向相反)、心房撲動(心電圖呈正弦圖形,波大且規則,QRS波呈單形性,頻率150~300次/min)與心室顫動(無法辨認QRS波群、心電圖波形、頻率、振幅均極不規則)。
1.3基線資料統計方法 設計基線資料填寫表,詳細填寫兩組基線資料,包括性別(男、女)、年齡、合并高血壓(是、否,符合《中國高血壓防治指南2010》〔8〕中診斷標準)、合并糖尿病(是、否,符合《中國2型糖尿病防治指南(2017年版)》〔9〕中診斷標準)、NYHA分級(Ⅱ級、Ⅲ級)、主動脈阻斷時間、體外循環時間、低心排出量綜合征(是、否,心臟指數<2.5 ml/m2,收縮壓下降>術前基礎血壓20%,且持續2 h或以上)、誘導期丙泊酚用量、維持期丙泊酚用量。
1.4影像學參數 所有患者術前影像學資料均完整,檢查方法:采用飛利浦iE33型彩色脈沖多普勒超聲顯像儀測定左室舒張末期內徑(LVEDD)、左室射血分數(LVEF)水平,采用X線機采集心胸比。
1.5統計學方法 采用SPSS24.0軟件進Shapiro-Wilk正態性檢驗、t檢驗、χ2檢驗及Logistic回歸分析。
2 結 果
2.1發生與未發生VA患者基線資料比較 發生與未發生VA患者主動脈阻斷時間、體外循環時間、低心排出量綜合征、LVEF、心胸比差異有統計學意義(P<0.05,P<0.001)。見表1。

表1 發生與未發生VA患者基線資料比較
2.2老年二尖瓣置換術患者靶控輸注丙泊酚麻醉后發生VA影響因素的Logistics回歸分析 將老年二尖瓣置換術患者靶控輸注丙泊酚麻醉后發生VA情況作為因變量(1=發生,0=未發生),將2.1基線資料中差異有統計學意義的變量作為自變量,逐個納入作單項Logistics回歸分析,后將P條件放寬至<0.2,納入符合條件的變量(主動脈阻斷時間、合并高血壓、體外循環時間、維持期丙泊酚用量、低心排出量綜合征、LVEF、心胸比)同時作為自變量,其中合并高血壓賦值情況:1=是,0=否;低心排出量綜合征:1=是,0=否;LVEF:1=<50%,0=≥50%;心胸比:1=≥0.70,0=<0.70。建立多元回歸模型,結果顯示,主動脈阻斷時間長、體外循環時間長、低心排出量綜合征、LVEF<50%、心胸比≥0.70均是老年二尖瓣置換術患者靶控輸注丙泊酚麻醉后發生VA的影響因素(OR>1,P<0.05)。見表2。
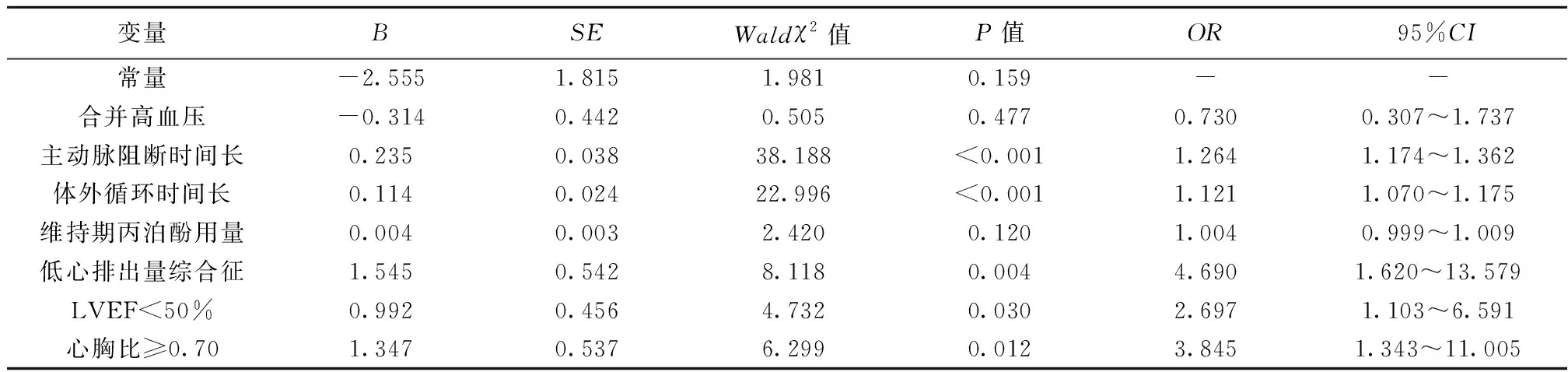
表2 老年二尖瓣置換術患者靶控輸注丙泊酚麻醉后發生VA影響因素的Logistics回歸分析結果
3 討 論
靶控輸注丙泊酚麻醉方法主要是通過計算機控制給藥速率變化,達到調節麻醉、鎮痛、鎮靜的目的,具有起效快、蘇醒快、血流動力學穩定的優點,目前已在臨床得到廣泛應用〔10〕。同時,靶控輸注丙泊酚麻醉能夠有效抑制促炎因子的產生和釋放,保護心肌的舒張和收縮功能〔11〕。但研究顯示,靶控輸注丙泊酚麻醉過程中因受多種因素的影響,部分二尖瓣置換術患者在麻醉后仍會出現VA,對二尖瓣置換術治療效果造成影響,不利于患者的預后〔12〕。特別是老年患者,經靶控輸注丙泊酚麻醉后發生VA風險更高,嚴重影響老年患者的手術效果,增加病死風險〔13〕。因此,尋找老年二尖瓣置換術患者靶控輸注丙泊酚麻醉后發生VA的影響因素尤為必要。
本研究結果顯示,主動脈阻斷時間長、體外循環時間長、低心排出量綜合征、LVEF<50%、心胸比≥0.70均是老年二尖瓣置換術患者靶控輸注丙泊酚麻醉后發生VA影響因素。逐個分析可能的原因:
體外循環時間長、主動脈阻斷時間長:主動脈斷流期間,患者心肌細胞可能出現嚴重缺血缺氧,加重心肌損傷程度,而隨著主動脈阻斷時間的延長,心肌細胞長時間缺血后再復流,可導致心肌組織、細胞發生缺血-再灌注損傷,增加VA發生風險〔14〕;另外,體外循環是一種利用特殊裝置臨時替代心肺功能的技術,體外循環時間過長則易導致患者發生低鎂、低鉀血癥,進而出現電解質失調及酸堿平衡紊亂情況,導致心肌電活動異常,增加VA發生風險〔15,16〕。因此在行二尖瓣置換術時,應在控制好麻醉深度和呼吸的同時盡量縮短體外循環及主動脈斷流時間,并在麻醉實施期間密切監測患者的電解質水平,若發現患者發生電解質紊亂時應及時采取相關干預措施,如針對性補鉀、維生素及神經營養物質,降低麻醉后發生VA風險。低心排出量綜合征:低心排出量綜合征又稱血流動力學紊亂,但患者合并低心排出量綜合征時,可導致其心排量下降,冠狀動脈血流減少增加了全身缺氧和肺循環淤血的風險,進一步加重了機體代謝性酸中毒的程度及手術、人工瓣膜和麻醉劑對心臟的影響,可顯著增加VA發生風險〔17〕。對此,建議麻醉醫師在術中應盡可能聯合使用保護心肌細胞藥物,若術后出現低心排出量綜合征,應合理判斷患者的病情,避免在短期內大量正性肌力藥物的應用,加重心臟負荷,降低VA發生風險。LVEF<50%:LVEF與心肌收縮能力有關,心肌收縮能力越強,每搏輸出量越多,LVEF越大,若LVEF<50%,此時患者的心功能明顯較差,進而可顯著增強機體的代償機制作用,但長期代償可顯著增加心室重構風險,為VA的發生創造必要的病理條件〔18〕。對此,建議在術前盡量提高患者的LVEF水平,糾正心肌收縮功能,降低VA發生風險。心胸比≥0.70:心胸比是用于評估心臟增大程度的指標,若患者的心胸比≥0.70,說明此時心臟增大程度較高,心肌損害及心室重構較為嚴重,增加VA發生風險〔19〕。對此,建議應加強術中心肌保護,降低VA發生風險。
綜上,體外循環時間長、主動脈阻斷時間長、低心排出量綜合征、LVEF<50%、心胸比≥0.70可能與老年二尖瓣置換術患者靶控輸注丙泊酚麻醉后發生VA有關,應在術前密切監測患者的LVEF、心胸比,改善患者心功能,同時,術中應盡可能減少體外循環及主動脈阻斷時間,可能對減少VA發生有積極意義。

