CXCR3及其配體在腫瘤免疫治療中的研究進展①
肖文璐 蔣敬庭 盧斌峰
(蘇州大學附屬第三醫院腫瘤生物診療中心,江蘇省腫瘤免疫治療工程技術研究中心,蘇州大學細胞治療研究院,常州213003)
趨化因子是一類與G蛋白耦聯受體亞群相互作用的小分子蛋白,根據N端兩個保守半胱氨酸殘基的位置,可分為兩個主要亞家族(CX3C和CXC)和兩個次要亞家族(CC和C)[1]。趨化因子能夠與表達相應受體的靶細胞相結合并介導其功能[2]。趨化因子受體CXCR3由3種IFN-γ誘導型配體CXCL9、CX‐CL10和CXCL11激活[3]。CXCR3活化后優先在Th1型CD4+T細胞、效應CD8+T細胞、NK細胞以及NKT細胞上高表達。CXCR3在效應T細胞向炎癥和腫瘤部位的遷移中起關鍵作用[4]。
根據是否具有ELR(谷氨酸-亮氨酸-精氨酸)基序,將CXC趨化因子分為兩種形式:具有ELR基序者可促進嗜中性粒細胞遷移和血管生成,不具有ELR基序者能促進淋巴細胞遷移并抑制血管生成[5]。CXCL9,10,11是ELR陰性的CXC趨化因子,可通過抑制血管生成,發揮抗腫瘤作用。然而,也有研究發現CXCL9,10,11增加腫瘤增殖和轉移,可能是由于配體對CXCR3變體(CXCR3-A,CXCR3-B和CXCR3-alt)產生的不同影響[6]。CXCL9,10,11/CXCR3通路主要調節免疫細胞的活化、分化和遷移,通過募集免疫細胞,如細胞毒性淋巴細胞(cyto‐toxic lymphocytes,CTL)、NK細胞、NKT細胞和巨噬細胞等發揮免疫應答效應。
1 CXCR3及其配體
CXCR3,也稱為G蛋白偶聯受體9(GPR9)或CD183,是一種7跨膜結構域G蛋白偶聯受體。人類趨化因子受體CXCR3存在3種剪接變體:CXCR3-A,CXCR3-B和一個截短的變體CXCR3-alt。CX‐CR3-A和CXCR3-B的 配 體 為CXCL9、CXCL10和CXCL11,而CXCR3-alt僅 結 合CXCL11[7]。CXCR3在CD4+Th1細胞、CD8+細胞毒性T細胞以及NK和NKT細胞上表達,但在初始T細胞上不表達。CX‐CL9和CXCL10均能增強Th1細胞的效應功能,但CXCL11結合在CXCR3受體上的不同位點,并介導相反的功能,促進分化Foxp3?調節性T細胞(T-regu‐latory 1,Tr1)的表達,抑制效應T細胞的功能[8-9]。
趨化因子CXCL9,亦稱IFN-γ誘導的單核因子(MIG),在免疫細胞的趨化中發揮重要作用,可由多種細胞分泌,包括免疫細胞(T淋巴細胞、NK細胞、樹突狀細胞、巨噬細胞和嗜酸性粒細胞等)和非免疫細胞(內皮細胞,腫瘤細胞和成纖維細胞等)[10]。CXCL9主要介導淋巴細胞浸潤至局灶性部位并抑制腫瘤生長。
趨化因子CXCL10,亦稱IFN-γ誘導蛋白10(IP-10)。人類CXCL10基因最初發現是在淋巴瘤細胞系(U937)中由IFN-γ誘導的早期反應基因。CX‐CL10在胸腺、脾臟和淋巴結基質中以低水平表達,可通過IFN-α、IFN-β、IFN-γ或LPS刺激,誘導其在多種細胞高表達,包括內皮細胞、成纖維細胞、單核細胞和中性粒細胞等,是活化T細胞的化學誘導物[11]。CXCL10除誘導效應Th1細胞外,還可將CX‐CR3+CD8+T細胞募集到腫瘤部位,并通過這些細胞誘導顆粒酶-b的產生,從而增強抗腫瘤效應[12]。
趨化因子CXCL11,亦稱干擾素誘導的T細胞α化學引誘物(I-TAC)或IFN-γ誘導蛋白9(IP-9)。CXCL11是與CXCR3結合親和力最高的配體,這種相互作用促進嗜酸性粒細胞從骨髓中釋放并進入外周組織[1]。此外,CXCL11可與CXCR7結合,這與細胞的侵襲性相關并減少腫瘤細胞的凋亡[13]。
2 CXCL9,10,11/CXCR3通路在腫瘤中的作用
CXCL9,10,11主要由單核細胞、內皮細胞、成纖維細胞和腫瘤細胞分泌產生。CXCL9,10,11/CXCR3通路有兩種作用方式:免疫激活的分泌信號和腫瘤細胞衍生的增殖轉移信號[14]。免疫激活的分泌信號主要作用于免疫細胞的遷移、分化和激活,通過該通路募集CTL、NK細胞、NKT細胞和巨噬細胞發生免疫反應性,介導Th1細胞極化,通過IFN-γ反應而激活免疫細胞。對于腫瘤細胞衍生信號,腫瘤衍生的配體主要通過CXCR3-A使腫瘤細胞具有轉移傾向,并且腫瘤衍生的趨化因子促進Th2細胞、調節性T細胞(regulatory T cells,Tregs)和骨髓來源的抑制性細胞(myeloid-derived suppressor cell,MDSC)的募集,產生促腫瘤作用(見圖1)。
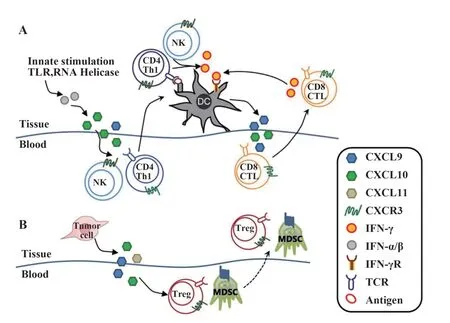
圖1 CXCL9,10,11/CXCR3通路在腫瘤微環境中的作用[14-15]Fig.1 CXCL9,10,11/CXCR3 pathway in tumor micro?environment[14-15]
2.1 抗腫瘤作用 CXCL9和CXCL10是許多免疫反應的關鍵組成部分,通過與CXCR3結合激活NK和Th1細胞,并誘導其進入炎癥部位。ADDISON等[16]發現人類早期非小細胞肺癌中高表達ELR?CX‐CL9,重組人細胞因子(recombinant human cytokine CXCL9,rhCXCL9)或CXCL9的基因轉移均可抑制腫瘤衍生的血管生成,抑制腫瘤的生長和轉移。在乳腺癌小鼠模型中發現,腫瘤細胞表達的CXCL9通過募集宿主NK細胞和大量CXCR3+CD4+及CX‐CR3+CD8+宿主T細胞抑制局部腫瘤生長和轉移[17]。CXCL9和CXCL10的高表達與CD8+T細胞的高密度顯著相關,能夠募集記憶CD8+T細胞和巨噬細胞。在Treg細胞耗竭的腫瘤中,CXCL9和CXCL10選擇性增加,CXCR3+T細胞募集,這表明靶向Treg細胞并上調CXCL9和CXCL10的表達可作為一種潛在的免疫療法[18]。
CXCL10對腫瘤發生具有雙重作用,這取決于相應CXCR3受體的剪接變體。CXCR3-B具有生長抑制特性,而CXCR3-A促進細胞增殖[19]。CXCL10與腫瘤細胞表面的CXCR3-B受體結合,直接發揮抗增殖作用,縮短腫瘤細胞的生存期;與CXCR3-A受體結合,減弱FAS(CD95)介導的細胞凋亡作用[20]。CXCL10是有效的血管生成阻斷劑,與CXCR3受體結合后,抑制腫瘤血管生成從而降低腫瘤內血管密度,增加腫瘤細胞凋亡使腫瘤組織壞死[21]。CXCL10可招募多種免疫細胞直接殺傷腫瘤細胞,發揮抗腫瘤作用[12]。另外,CXCL10還可干擾致癌因子的表達,促使腫瘤細胞凋亡[22]。
2.2 促腫瘤作用 CXCL9與受體亞型CXCR3-A結合,激活rhCXCL9誘導的p-ERK1/2-MMP2/MMP9通路,增強CD133+肝細胞癌的遷移和侵襲能力[23]。EJAEIDI等[24]發現在轉移性乳腺癌患者血清中,CX‐CL9、CXCL10和CXCL11的表達水平明顯升高。血清中的這3種趨化因子,通過激活存活蛋白、β-鏈蛋白、絲裂原活化的蛋白激酶磷酸酶1(MKP-1)和基質金屬蛋白酶1(MMP-1),在乳腺癌的發展中發揮重要作用。此外,抑制CXCL9的表達可促進細胞內肌動蛋白聚合,細胞黏附和細胞存活,還可增加細胞內的鈣濃度,誘導黑色素瘤細胞的遷移[25]。
腫瘤細胞分泌CXCL10,趨化CXCR3+CD4/CD8/Treg細胞進入腫瘤組織,CXCL10的促進或抑制作用可能取決于CXCR3+CD8+T細胞與CX‐CR3+Treg細胞間的平衡。CXCL10變體拮抗免疫細胞募集,使早期T細胞募集功能受損,增加Treg細胞的滲透比率。急性期肝移植后增強的CXCL10/CX‐CR3信號直接誘導Treg細胞的動員和募集,從而促進肝細胞癌的生長和移植后的復發[26]。因此,高表達CXCL10及CXCR3的某些腫瘤細胞具有更強的轉移和侵襲能力。
3 CXCL9,10,11/CXCR3通路作為腫瘤免疫治療的靶點
CXCL9,10,11/CXCR3途徑通過激活免疫活化分泌信號,抑制腫瘤細胞衍生信號作為腫瘤治療的新靶點(見表1)。將Th1細胞、CTL、NK細胞、NKT細胞和M1巨噬細胞募集到腫瘤部位的配體可作為有效的抗腫瘤策略。攜帶CXCL9的質粒載體聯合順鉑治療可控制結腸癌和肺癌的發展,增強CTL的激活[27]。在腎細胞癌模型中,腫瘤內CXCL9和系統性IL-2通過腫瘤內浸潤的CXCR3+單核細胞抑制腫瘤生長和血管生成[28]。在骨髓瘤小鼠模型中,CX‐CL10-Ig融合蛋白具有更長的半衰期,并保持重組蛋白的特征,可誘導CTL和NK細胞浸潤到腫瘤部位[29]。另外,一種新的CXCL10-EGFRvIII融合蛋白(IP10-scFv)在神經膠質瘤小鼠模型中成功誘導了腫瘤浸潤淋巴細胞,延長小鼠生存期[30]。由于CX‐CL11可誘導Treg細胞遷移或促進Tr1和Th2細胞的極化,因此其能否作為腫瘤治療的靶點可能存在爭議。CXCR3的拮抗劑AMG487在體外抑制結腸癌和骨肉瘤細胞的生長,在體內模型中抑制肺轉移,但AMG487不能抑制肝轉移和轉移瘤的生長[31-32]。AMG487靶向CXCR3的所有變體,抗CXCR3可通過旁分泌CXCL9,10,11/CXCR3途徑抑制腫瘤轉移,還可抑制抗腫瘤宿主反應。
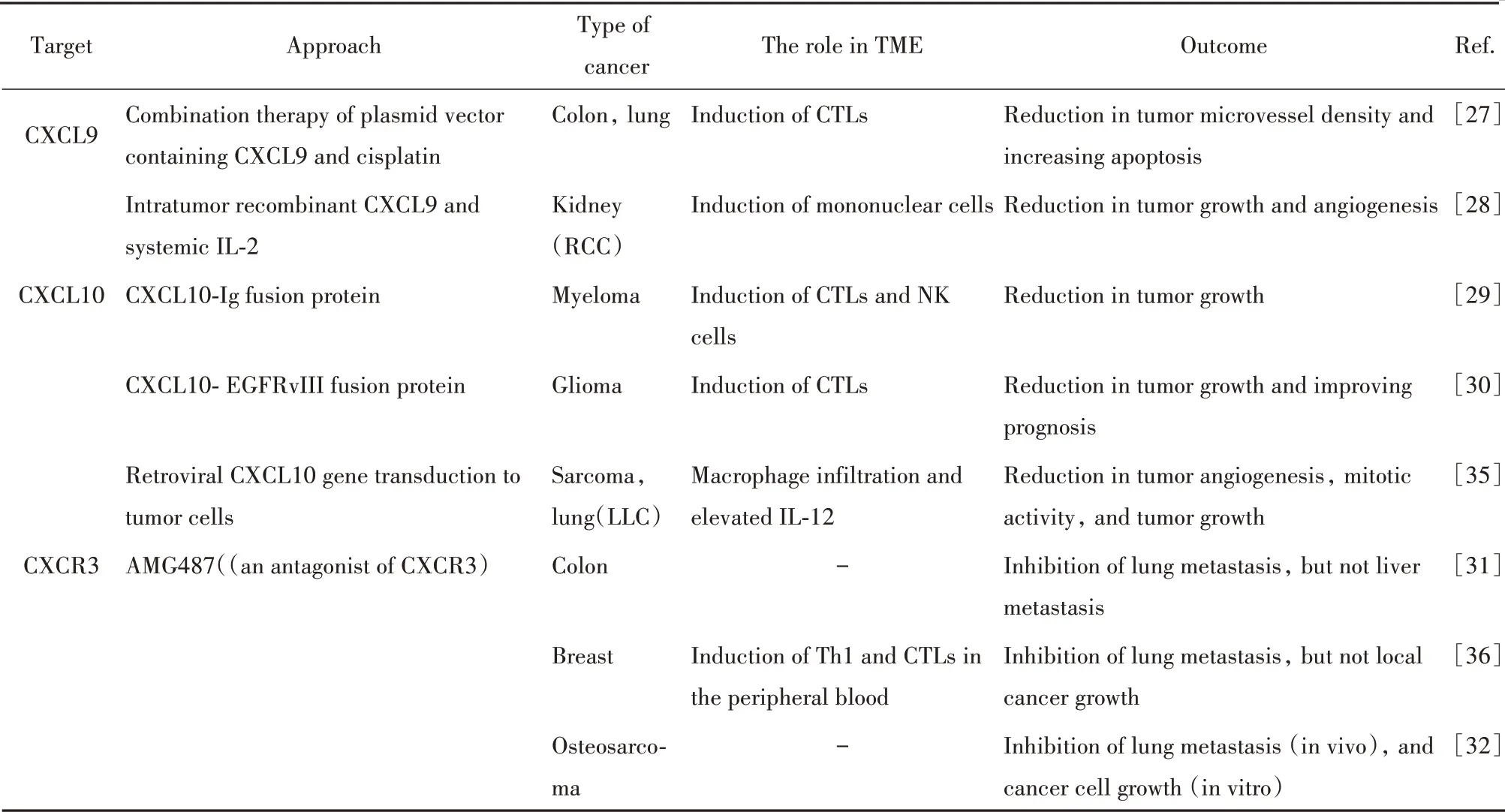
表1 基于CXCL9,10,11/CXCR3通路的腫瘤免疫治療研究Tab.1 Tumor immunotherapy based on CXCL9,10,11/CXCR3 pathway
CXCL9,10,11/CXCR3通路與PD-1/PD-L1之間的關系是一個重要的研究領域,將該途徑與其他免疫療法相結合,通過多種機制改善對腫瘤發展的抑制作用,提高腫瘤免疫治療的療效。CHOW等[33]揭示了抗PD-1免疫療法的成功應用需要CD8+T細胞表達CXCR3,以及CD103+DC產生CXCL9。在抗PD-1治療的荷瘤小鼠中,CXCR3及其配體在產生CD8+T細胞反應中至關重要,腫瘤內CD103+DC細胞產生CXCL9促進抗PD-1誘導的抗腫瘤反應,表明CXCR3促進了腫瘤微環境中DC與T細胞之間的相互作用[33]。PD-1和CTLA-4免疫檢查點雙重阻斷后,CXCL9和CXCL10的表達顯著上調,CD8+T細胞浸潤和治療效果均依賴CXCR3。在荷瘤小鼠模型和經免疫檢查點阻斷治療的患者中發現,巨噬細胞是這兩種趨化因子的主要來源,其消耗可降低CD8+T細胞的浸潤和免疫檢查點雙重阻斷的療效[34]。
4 展望
目前人們已經了解到CXCR3趨化因子系統在炎癥過程中的作用,既增加CD4+和CD8+T淋巴細胞募集,驅動炎癥反應,也可誘導和募集Th1型特異性調節T細胞發揮抑制作用。然而CXCR3如何調節這些關鍵反應之間的平衡有待進一步研究。CX‐CR3及其配體在血管生成、腫瘤生長和轉移中具有重要作用,但對于腫瘤組織中趨化因子的表達和定位,以及CXCL9,10,11/CXCR3通路在淋巴和外周組織中T細胞遷移的作用需要進一步明確。CXCR3趨化因子系統的特征和作用使其成為免疫治療的潛在靶點,為腫瘤治療帶來新的希望。

