心電圖參數聯合血清學指標對慢性心力衰竭患者發生室性心律失常的診斷價值
楊榮,朱曙光,魯蘭蘭,寧淑英,鄧瓊,陳燕
(馬鞍山十七冶醫院心電圖科,安徽 馬鞍山 243000)
慢性心力衰竭是老年人群最常見的慢性器質性心臟疾病之一,主要繼發于高血壓、心肌病、冠心病等基礎性心臟疾病,具有發病率高、預后差的特點[1]。近年來,隨著醫療衛生技術水平的不斷提高,慢性心力衰竭患者的總體死亡率有所下降,但28 d死亡率未見明顯改善[2]。其中,心律失常是慢性心力衰竭死亡患者的主要致死原因之一,部分慢性心力衰竭患者隨著病情進一步惡化,在一定誘因下常可出現心室機械功能障礙,從而導致不同類型的心律失常,猝死風險較高,嚴重威脅患者生命健康[3-4]。因此,準確預測慢性心力衰竭患者室性心律失常的發生風險并采取針對性干預措施及個體化治療,對改善慢性心力衰竭患者預后、降低猝死率具有重要的臨床意義。
隨著心肌細胞電生理診斷技術的不斷發展,以校正QT間期為代表的一系列新的心電指標在室性心律失常中的預測價值逐漸受到關注。強望遠等[5]通過分析發現,急性心肌梗死合并室性心律失常患者的QT間期變異度顯著高于健康人群,提示QT間期變化可能與室性心律失常的發生有關。此外,還有學者通過血清指標[高敏C反應蛋白(high sensitive C-reactive protein,hs-CRP)、尿酸、腦鈉肽(brain natriuretic peptide,BNP)等]預測室性心律失常的發生,結果提示,上述血清學指標水平的升高與室性心律失常的發生均存在密切關系[6]。然而,單獨某一種檢查手段評估慢性心力衰竭患者室性心律失常發生風險的診斷價值可能有限。本研究旨在探討心電圖參數聯合血清指標對慢性心力衰竭患者發生室性心律失常的診斷價值,現報道如下。
1 資料與方法
1.1一般資料 選取2015年7月至2020年6月馬鞍山十七冶醫院心血管科收治的125例慢性心力衰竭患者作為研究對象,其中男79例、女46例,年齡37~84歲,平均(64±13)歲;體質指數22.31~27.19 kg/m2,平均(26±6) kg/m2;合并原發性高血壓72例,合并糖尿病29例,長期吸煙飲酒者80例。根據慢性心力衰竭患者住院期間24 h動態心電圖檢查是否發生室性心律失常分為未發生室性心律失常組(64例)和發生室性心律失常組(61例),其中室性期前收縮29例、室性心動過速32例。
納入標準:①符合《慢性心力衰竭基層診療指南(2019年)》[7]相關慢性心力衰竭診斷標準;②室性心律失常由24 h心電圖證實;③年齡≥18歲;④入院時行心電圖和相關血清學檢查;⑤臨床資料完整。排除標準:①伴有嚴重血清電解質紊亂;②既往有室性心律失常病史;③合并嚴重肝腎功能障礙或惡性腫瘤性疾病。
1.2研究方法 ①記錄兩組患者一般臨床資料,包括性別、年齡、體重以及高血壓、糖尿病、吸煙飲酒史等。②記錄兩組患者入院時12導聯同步心電圖檢查相關參數,包括QT間期、Tp-Te間期和R-R間期等,并計算QTc、TP-Tec,其中QTc和TP-Tec采用Bezett公式QTc=QT/(R-R)0.5,TP-Tec=(TP-Te)/(R-R)0.5計算得出。③采用雙通道細胞計數電阻抗法檢測患者入院時血液常規指標,包括白細胞計數、中性粒細胞絕對值、淋巴細胞絕對值、紅細胞計數、血紅蛋白、血小板計數,檢測儀器:五分類全自動血細胞分析儀(深圳邁瑞生物醫療電子股份有限公司生產,型號:BC-5800型)。④采用電化學發光免疫法檢測患者入院時血液生化指標,包括白蛋白、血肌酐、血尿酸、hs-CRP、空腹血糖、總膽固醇、低密度脂蛋白膽固醇、高密度脂蛋白膽固醇及BNP,檢測儀器:全自動生化分析儀[美國貝克曼庫爾特有限公司生產,型號:AU-5800型]。

2 結 果
2.1兩組一般臨床資料比較 兩組慢性心力衰竭患者性別、年齡、體質指數及高血壓史、糖尿病史、吸煙飲酒史比例比較差異無統計學意義(P>0.05),見表1。

表1 兩組慢性心力衰竭患者一般臨床資料比較
2.2兩組QTc和TP-Tec比較 發生室性心律失常組QTc和TP-Tec較未發生室性心律失常組明顯延長(P<0.01),見表2。

表2 兩組慢性心力衰竭患者QTc、TP-Tec比較
2.3兩組血清學指標比較 兩組白細胞計數、中性粒細胞絕對值、淋巴細胞絕對值、紅細胞計數、血紅蛋白、血小板計數、白蛋白、血肌酐、空腹血糖、總膽固醇、低密度脂蛋白膽固醇、高密度脂蛋白膽固醇比較差異無統計學意義(P>0.05),發生室性心律失常組尿酸、hs-CRP及BNP水平顯著高于未發生室性心律失常組(P<0.05或P<0.01)。見表3。
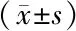
表3 兩組慢性心力衰竭患者血清學指標比較
2.4Logistic回歸分析 將兩組差異有統計學意義的心電圖參數及血清學指標納入二元Logistic回歸分析,結果顯示,QTc、TP-Tec、hs-CRP、BNP及血尿酸是慢性心力衰竭患者發生室性心律失常的獨立危險因素(P<0.05)。見表4。

表4 二元Logistic回歸分析結果
2.5ROC分析結果 以QTc、TP-Tec、hs-CRP、BNP及尿酸作為檢驗變量,將發生室性心律失常組和未發生室性心律失常組作為參考標準繪制ROC曲線,結果顯示,QTc、TP-Tec、hs-CRP、BNP及血尿酸預測慢性心力衰竭患者室性心律失常的AUC分別為0.635、0.779、0.860、0.765和0.539,5項指標聯合預測慢性心力衰竭患者室性心律失常的AUC為0.903,較單項指標顯著提升(P<0.01)。見表5和圖1。

表5 各因素的AUC比較
3 討 論
慢性心力衰竭是以心肌重構為主要病理表現,高血壓等基礎性心臟病是其重要誘發因素,在疾病早期,由于心臟具有一定的代償能力,故病理學改變通常不明顯[8]。隨著心肌細胞形態學改變,心肌結構發生變化,心肌細胞電生理隨之發生適應性變化,導致心肌細胞興奮性的傳導和復極順序改變,隨著心室肌厚度增加,局部動作電位時程延長,跨壁復極離散度增加,可能誘發室性心律失常[9-10]。

ROC:受試者工作特征曲線;BNP:腦鈉肽;hs-CRP:高敏C反應蛋白;QTc:經心率校正QT間期;TP-Tec:經心率校正TP-Te間期;UA:血尿酸
QT間期是指心電圖QRS波起點至T波終點的時間,反映心室除極和復極時間的總和,是現階段觀察心肌細胞復極化較經典的指標[11]。有學者提出,僅關注QT間期而忽視T波的變化,可能導致無法準確反映跨室壁復極離散程度情況[12]。本研究結果顯示,發生室性心律失常組QTc和TP-Tec較未發生室性心律失常組明顯延長,QTc和TP-Tec是慢性心力衰竭患者發生室性心律失常的獨立危險因素(P<0.05)。
QT間期的變化與慢性心力衰竭等并發室性心律失常的風險存在密切關系。劉晶等[13]對86例急性心肌梗死患者QT間期變異度與病情預后的關系進行研究,結果發現,QT間期變異度在評估病情嚴重程度和室性心律失常發生率方面具有較高的預測價值。此外,TP-Te是目前用于預測室性心律失常的有效指標。研究證實,TP-Te可直接定量反映跨室壁復極離散程度[14]。Salem等[15]對長QT綜合征患者的研究表明,長QT綜合征并發尖端扭轉型室性心動過速患者的TP-Te間期明顯長于不伴尖端扭轉型室性心動過速患者,故認為TP-Te對尖端扭轉型室性心動過速具有較高的預測價值。但需要注意的是,臨床觀察和應用TP-Te時應排除心率因素的干擾。
本研究除心電生理參數外,還評估了血清學指標對慢性心力衰竭患者并發室性心律失常的診斷價值。尿酸作為人體嘌呤代謝的產物,尿酸長期處于較高水平可累及腎臟和關節系統,且尿酸水平與心血管疾病特別是心律失常的發生有密切關系[16]。馮思利等[17]研究發現,合并高尿酸血癥急性心肌梗死患者的室性心律失常發生率高達32%。本研究中,與未發生室性心律失常組相比,發生室性心律失常組慢性心力衰竭患者的血尿酸水平顯著升高,且血尿酸是慢性心力衰竭患者發生室性心律失常的獨立危險因素(P<0.05)。Nodera等[18]將56例心力衰竭患者分為高尿酸組和低尿酸組,經30個月隨訪發現,高尿酸組患者發生室性心動過速的比例顯著高于低尿酸組患者,認為合并高尿酸血癥慢性心力衰竭患者更易發生室性心律失常,高尿酸血癥是導致心力衰竭患者發生室性心動過速的獨立危險因素。此外,hs-CRP和BNP與慢性心力衰竭的發生亦有密切關系,血清hs-CRP和BNP水平上升可能是慢性心力衰竭患者發生室性心律失常的危險信號[19]。瞿珍清等[20]分析70例慢性心力衰竭患者和70名健康志愿者的hs-CRP和BNP水平,結果發現,慢性心力衰竭患者的hs-CRP和BNP水平顯著高于健康志愿者,且hs-CRP和BNP水平與慢性心力衰竭患者的心功能分級呈正相關。本研究結果顯示,發生室性心律失常組患者hs-CRP和BNP水平顯著高于未發生室性心律失常組,hs-CRP和BNP是慢性心力衰竭患者發生室性心律失常的獨立危險因素(P<0.05),與上述研究結果一致。
目前血尿酸、hs-CRP和BNP水平升高誘發室性心律失常的具體機制尚不明確,可能與以下因素有關[21]:①hs-CRP直接反映體內炎癥水平,而炎癥反應可誘導心肌細胞膜電位的變化;②hs-CRP可通過與細胞膜上的磷脂結合,對心肌細胞膜造成損傷;③炎癥反應損傷血管內皮細胞,使NO水平下降,引起交感神經興奮性反應性增高;④BNP水平上升是心室重構的重要誘因,可直接導致跨室壁復極離散程度增加,誘發心肌各層折返發病;⑤BNP水平上升可導致心肌細胞動作電位縮短引起早期后除極形成;⑥BNP水平上升可激活腎素-血管緊張素-醛固酮系統,使體內兒茶酚胺大量釋放引起心肌電生理不應期離散加劇,導致室性心律失常。
慢性心力衰竭的形成是一個復雜的病理過程,患者發生嚴重的室性心律失常往往由多種因素作用,因此單純心電圖或某一類血清標志物對室性心律失常發生風險的預測作用往往有限。本研究中,QTc、TP-Tec、hs-CRP、BNP及血尿酸5項指標聯合預測慢性心力衰竭患者室性心律失常的AUC高于單獨某一項指標(P<0.05)。
綜上所述,慢性心力衰竭患者的QTc、TP-Tec、hs-CRP、BNP及尿酸水平與室性心律失常發生的關系密切,聯合以上指標可顯著提升對慢性心力衰竭患者發生室性心律失常的預測價值。

