院前救治的兒童意識障礙淺析
紀學穎,樊冬雪,陳志剛,吳 敏,章 衡
有研究表明,超過60%的兒童在接受緊急醫療服務(Emergency Medical Service,EMS)中至少會有一項初始生命體征表現異常[1]。然而,絕大多數兒童患者都是因為普通和良性疾病而接受EMS治療[2],這些疾病通常不需要/或很少需要院前干預[7]。但是對于患有嚴重疾病的兒童群體來說,臨床救治結果很差[2-3]。意識障礙是判斷疾病或損傷嚴重程度的一個標志,本研究旨在探討分析院前救治意識障礙兒童的病因特點。包括概述這些患者的院前救治情況。
1 資料與方法
1.1 基礎資料 選取鎮江市急救中心在2019-01-01至2019-12-31救治的兒童病例(≤14歲),收集病歷中記錄的患者的臨床數據,包括生命體征和患者病史等,對以上數據進行回顧性分析。
1.2 納入和排除標準 納入標準:格拉斯哥昏迷評分(Glasgow Coma Scale,GCS)≤9且年齡≤14歲的患者,選擇GCS≤9作為臨界值,僅納入意識障礙嚴重的兒童,是因為該值被視為某些臨床情況下氣管插管的指征[4-5]。排除標準:(1)>14歲的患者;(2)有腦癱或先天性認知障礙等神經系統疾病的患者;(3)排除醫院間轉移的患者。
1.3 病例性質分類 分為抽搐、呼吸系統、外傷、溺水、原發性心臟驟停,中毒和其他。年齡組被定義為嬰兒(<1歲)、學齡前兒童(1-4歲)、幼兒(5-8歲)和學齡兒童(9-14歲)。對于≤4歲的兒童,意識狀態的評估遵循GCS的修訂版,而標準版本用于4歲以上的兒童,詳見表1[6]。鑒于高級氣道管理是病情急性和嚴重性的重要參數,故將院前高級氣道管理的必要性作為關鍵干預措施。響應時間為從接到緊急呼叫到第一輛救護車到達的時間,現場時間為從到達時間到離開現場將兒童運送醫院的時間。
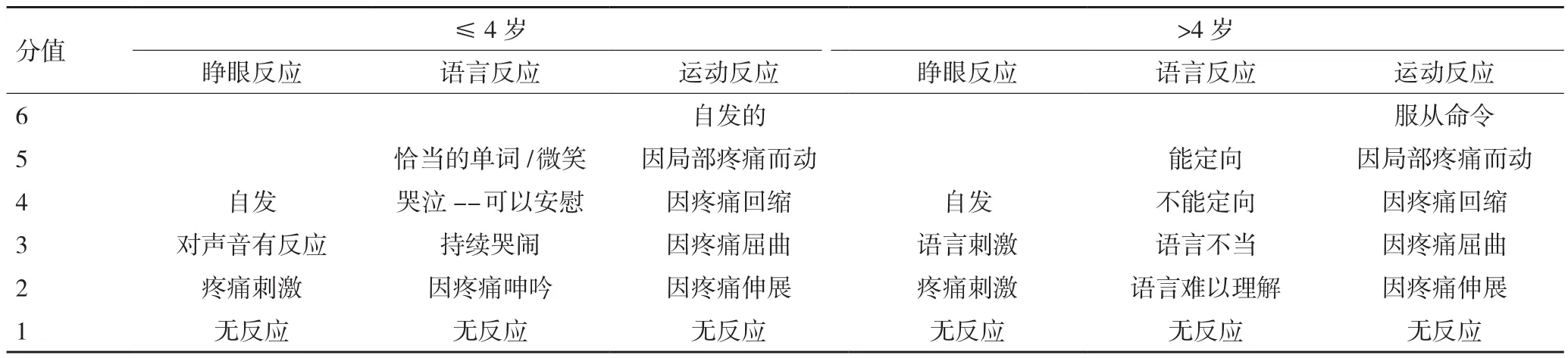
表1 意識狀態評估(GCS評分)
1.4 統計學方法 所有數據采用SPSS 19.0軟件進行統計分析。分類數據采用頻率和比例的形式進行描述。連續數據以中位數和四分位數間距(Inter Quartile Range,IQR)表示。組間比較采用Fisher確切概率法,Wilcoxon符號秩檢驗用于初始生命體征和送到醫院時的生命體征作比較。P<0.05為差異有統計學意義。
2 結 果
2.1 一般性特征 在研究期間,共有133名兒童符合納入標準(占當年度救治患者總數的0.83%)。其中77例為男性患者(57.9%)。1-4歲的兒童患者人數最多(64例,48.1%)詳見表2。

表2 兒童的一般特征(n=133)
2.2 病因分類 抽搐是所有年齡組中最常見病因,共54例(40.6%),但其在不同年齡組別中分布差異明顯(P<0.001),1~4歲年齡組涉及人數最多。導致意識障礙(GCS≤9)的呼吸系統急癥在嬰兒組中未出現,其余年齡組中人數大致相當。心臟驟停僅2例,均發生在嬰兒。中毒兒童隨著年齡增大有更常見趨勢。不能按具體類別分類的病例在學齡兒童組中比其他年齡組更常見(P=0.36),詳見表3。
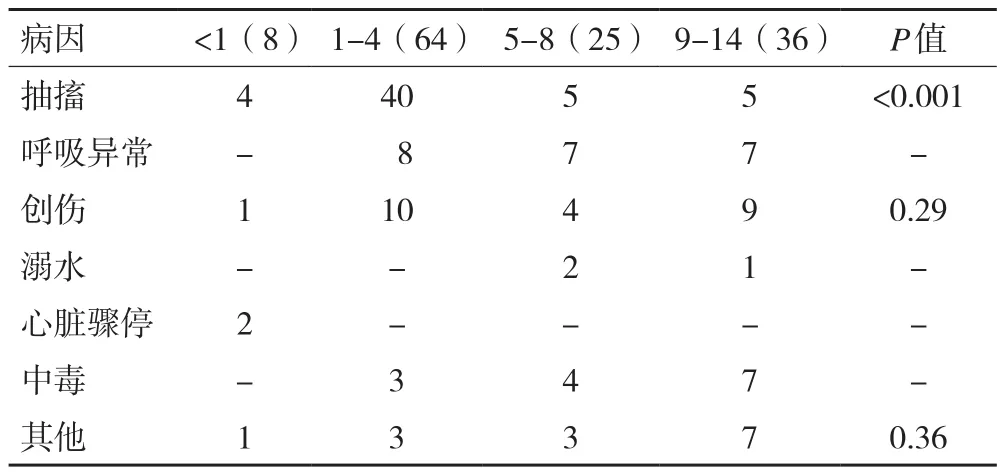
表3 不同年齡段兒童的病因分布(n )
2.3 生命體征 除嬰兒外,所有年齡組的中位心率從初始評估到醫院交接時均明顯下降。所有兒童的血氧飽和度均有統計學意義的增加。所有年齡組的GCS中位數從首次出現到抵達醫院的時間都有所改善(所有年齡組的P<0.05),詳見表4。
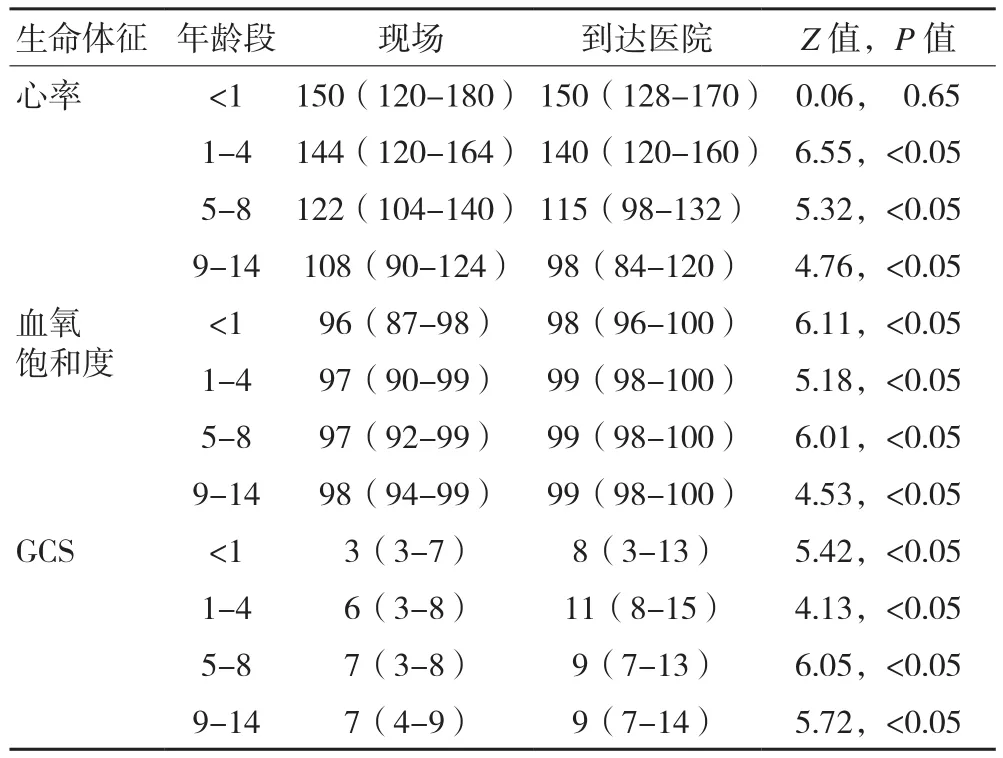
表4 患兒的生命體征
2.4 氣道管理 31例(23.3%)使用了口咽氣道輔助裝置,57例(42.9%)通過球囊面罩通氣,沒有兒童采用聲門上氣道裝置、喉罩、氣管插管和快速誘導氣管插管。
2.4 現場時間 不同患者組的現場救治時間不同。溺水現場時間救治最長,心臟驟停救治最短。溺水時間為24 min,IQR為16~42;創傷時間為16 min,IQR為8~23;其他緊急情況時間為18 min,IQR為13~24;中毒時間為16 min,IQR為11~24;呼吸急癥時間為13 min,IQR為7~21;抽搐病例時間為12 min,IQR5~18;心臟驟停最短2例,時間分別為4 min和6 min。
3 討 論
在EMS中,兒童患者相對少見,僅占EMS日常服務的4~13%[7]。由于對兒童病例的接觸較少,院前急救人員在理論知識和實踐技能方面可能存在著嚴重的不足。與成人相比,評估兒童意識障礙與否更有挑戰性,但采用適當的方法仍然可對兒童進行可靠的準確的判斷[8-10]。本次研究排除了14歲以上的青少年是因為在緊急情況下他們的判斷依據/方法更趨同于成年人[11]。本組數據中顯示1-8歲的兒童占所有病例的三分之二以上(66.9%),與其他研究報告基本一致[2,12]。其中1-4歲的學齡前兒童占了所有救治兒童人數的幾乎一半(64,48.1%),而且抽搐是EMS服務的最常見原因(54,40.6%)。
結果表明EMS服務人群中,年齡在1歲以下的患兒較為少見,這突出表明院前急救人員缺乏對此類患者服務的臨床經驗。因此通過定期進行模擬訓練或在臨床兒科危重救治環境中進行訓練是增加相關技能和提高服務水平的必由之路。平時需要多開展針對兒童急救的專門技能培訓,如兒童插管、心肺復蘇、止血包扎等[13]。其中特別需要強調的是,為了凸顯針對兒童患者的持續培訓的必要性,應盡早確定相關的首要任務,其中應將院前兒童氣道管理確定為院前急救人員繼續教育的首要任務之一[7]。在訓練缺乏的情況下,如果能夠直接與兒科醫院或專門的兒科急診進行電話咨詢,會達到最佳的臨床救治效果[14]。
在研究數據中,抽搐是導致意識障礙的主要原因,但是不同年齡組的發病率有顯著差異。熱性驚厥是兒童最常見的抽搐類型,其主要危險人群為3個月至5歲之間的患者,發病高峰為18個月[15]。這可能是結果中學齡前兒童組中觀察到的抽搐發病率高的原因,但是,由于沒有明確的醫院診斷可供我們分析,故所救治的抽搐不能進一步具體化分,例如劃分為創傷性或癲癇等。同樣的,部分兒童的疾病被歸類為“其他”,這一類別包括了內分泌和代謝紊亂,例如血糖紊亂等很難歸類的廣泛的醫學問題[1]。然而,院前只是根據已有病史及典型臨床表現進行的假設,可能存在一定的錯誤或誤判,雖然根據GCS判斷其評分≤9,但僅根據GCS可能尚不能確定此類特定的患者臨床問題的嚴重程度和緊急程度。因此筆者認為,院前急救人員單純依靠GCS評分來確定疾病的嚴重程度,并以此對兒童患者進行臨床干預需要慎重斟酌。
在所有年齡組中,從急救人員到達現場到送達醫院的時間內,GCS中位數都有明顯的改善。兒童的心率正常值隨著年齡的增長而不斷變化。因此,看趨勢比看絕對數字更有用,結果顯示,從臨床相關性的角度來看,所有的生命體征在院前救治期間都得到了改善或保持穩定,這表明大多數患者在得到院前救治和轉送醫院期間沒有惡化。但必須警醒的是,還無法推斷這究竟是代表了疾病的自然過程,還是代表了院前醫護人員的救治效果。因此,盡管此次針對的是意識障礙的兒科患者,其中危重病人的比例可能較高,但可能依然能夠表明大多數EMS救治的患兒沒有生命危險。
結果數據顯示患兒的血氧飽和度在抵達醫院時在統計學上具有有意義的改變,但由于沒有關于氧氣使用的具體數據,因此臨床意義可能有限。31例(23.3%)使用了口咽氣道輔助裝置,57例(42.9%)通過球囊面罩通氣,沒有兒童采用聲門上氣道裝置、喉罩、氣管插管和快速誘導氣管插管,這一事實可能表明在院前,需要對兒童進行高級氣道管理的情況也很少見,但數據同時顯示有2例心臟驟停兒童患者,在氣道管理方面說明院前急救人員可能尚缺乏相應的技能,因此面對復雜和罕見的情況,如心臟驟停,溺水等,院前救治將更具有挑戰性。
本次研究尚存在一定的局限。首先,選擇的樣本只局限于1年,由于意識障礙的兒科急癥相對罕見,使得樣本量偏少。其次,由于院前醫護人員問診不足、和/或對病人和病例細節的記錄可能不夠,例如既往史可能影響數據的篩選,因此對于描述性的、回顧性的數據分析可能存在偏差。再次,院前的診斷不是最終的確定性的診斷,可能導致對結果的判斷存在一定的影響。總之,在研究中顯示對于意識障礙的兒科患者,最常見的呼叫EMS緊急救援的原因是抽搐。這種情況最常見于1-4歲的幼兒。而在院前的救治過程和轉運過程中,兒童的生命體征通常能夠保持穩定或改善。

