病房行神經阻滯加術后PCIA對老年骨科患者圍手術期疼痛程度及疼痛介質、應激狀態的影響研究
張明敏,羅方毅,龐 波
(四川省樂山市人民醫院麻醉科,四川 樂山 614000)
舒適化醫療是近年來研究較熱的一個方面,其更為重視對患者整個住院期間的不適感控制,且是臨床控制的熱點。而老年骨科手術患者作為手術及疾病(創傷)極為突出的一類人群,其疼痛程度相對較高,對患者的圍術期生存質量,乃至術后恢復等均極為不利[1-2],因此老年骨科患者圍手術期疼痛的控制需求較高。而病房行神經阻滯加術后靜脈自控鎮痛(patient controlled intravenous analgesia,PCIA)作為更為有效地改善患者圍術期舒適度的干預方式,其在老年患者中的應用研究雖可見,但是對于老年骨科手術患者疼痛相關方面及不良應激的影響研究未見。因此,本研究就病房行神經阻滯加術后PCIA對老年骨科患者圍手術期疼痛程度及疼痛介質、應激狀態的影響進行探究,以為其臨床應用提供參考依據,現報告如下。
1 資 料 與 方 法
1.1一般資料 選取2018年1月—2020年1月老年骨科手術患者90例為研究對象,將其隨機分為A組(術后PCIA組)、B組(“雞尾酒”局部注射鎮痛加PCIA組)及C組(病房行神經阻滯加術后PCIA組),每組各30例。A組男性18例,女性12例,年齡為60~75歲,平均(66.3±3.7)歲,手術時間為28~65 min,平均(37.3±5.6)min,其中股骨頸骨折者20例,其他患者10例。B組男性17例,女性13例,年齡61~76歲,平均(66.6±3.6)歲,手術時間29~70 min,平均(38.0±5.5)min,其中股骨頸骨折者21例,其他患者9例。C組男性18例,女性12例,年齡60~77歲,平均(66.5±3.9)歲,手術時間為29~68 min,平均為(37.7±5.3)min,其中股骨頸骨折者20例,其他患者10例。3組一般資料比較差異無統計學意義(P>0.05),具有可比性。
本研究經醫院倫理學委員會批準。
納入標準:男女不限;年齡在60歲及以上者;下肢骨科手術患者;患者和(或)家屬對研究知情同意。
排除標準:合并其他部位創傷者;合并代謝性疾病者;精神障礙及認知異常者;凝血障礙者;合并心肝腎等功能異常者。
1.2方法 3組中同類骨折者的手術方式及麻醉均相同。在此基礎上,A組僅于術后進行PCIA,以舒芬太尼100 μg、右美托咪啶100 μg、地塞米松10 mg及托烷司瓊10 mg加入生理鹽水中,至100 mL,以靜脈自控鎮痛泵進行術后鎮痛;B組進行“雞尾酒”局部注射鎮痛加PCIA,以腎上腺素0.3 mg、酮咯酸30 mg、羅哌卡因400 mg及嗎啡5 mg加入70 mL生理鹽水中進行局部注射,術后給予PCIA,應用方式與A組相同; C組則進行病房行神經阻滯加術后PCIA,于病房內即進行股神經置管,術前30 min,從置管處注入羅哌卡因(0.2%)15 mL,間隔6 h注入1次,直至術后48 h,另給予PCIA,方式方法與A組相同。
1.3觀察指標 比較3組的術后2 h、4 h、6 h、12 h、24 h及48 h的VAS評分、入院時及術后12 h及48 h血清疼痛介質及應激狀態(應激激素及氧化應激)指標。
1.4檢測方法 于入院時及術后12 h、48 h采集3組的外周靜脈血,將血標本進行離心,以醫用離心機進行離心,離心半徑、速度及時間分別為15 cm、3 000 r/min及5min,取血清進行疼痛介質及應激狀態(應激激素及氧化應激)指標的檢測,其中疼痛介質包括P物質(substance P,SP)及前列腺素E2(prostaglandin E2,PGE2),應激激素包括皮質醇(cortisol,Cor)及血管緊張素Ⅱ(angiotensinⅡ,Ang-Ⅱ),氧化應激指標包括總抗氧化力(total antioxidant capacity,TAC)及超氧化物歧化酶(superoxide dismutase,SOD)。上述方面均采用酶聯免疫法試劑盒進行定量檢測。
1.5評價標準 疼痛程度:采用視覺模擬評分法(visual analogue scale,VAS)進行評估,本標準的評分范圍為0~10分,其中0分表示無痛,隨著分值升高表示疼痛感增強,10分為劇烈疼痛,由患者根據自身的疼痛感受從中選取,其中≤3分、4~6分及7~10分分別表示輕度疼痛、中度疼痛及重度疼痛[3]。
1.6統計學方法 應用SPSS23.0統計軟件分析數據。計量資料比較采用重復測量方差分析、t檢驗,計數資料比較采用χ2檢驗。P<0.05為差異有統計學意義。
2 結 果
2.13組的術后不同時點VAS評分比較 術后2 h、4 h、6 h、12 h、24 h及48 h 3組的VAS評分先升高后降低,且C組的VAS評分顯著低于A組及B組,B組則顯著低于A組,差異有統計學意義(P<0.05),見表1。

表1 3組的術后2 h、4 h、6 h、12 h、24 h及48h的VAS評分比較Table 1 Comparison of the VAS scores of three groups at 2 h,4 h,6 h,12 h,24 h and 48 h after operation 分)
2.23組入院時及術后12 h及48 h血清疼痛介質指標比較 術后12 h及48 h 3組的血清疼痛介質指標均先升高后降低,且C組的血清疼痛介質指標顯著低于A組及B組,B組則顯著低于A組。3組組間、時點間、組間·時點間交互作用差異有統計學意義(P<0.05),見表2。
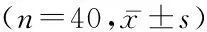
表2 3組入院時及術后12 h及48 h血清疼痛介質指標比較Table 2 Comparison of the serum pain mediators at admission and 12 h, 48 h after operation
2.33組入院時及術后12 h及48 h血清應激激素指標比較 術后12 h及48 h 3組的血清應激指標均先升高后降低,且C組的血清應激激素指標顯著低于A組及B組,B組則顯著低于A組,3組組間、時點間、組間·時點間交互作用差異有統計學意義(P<0.05),見表3。
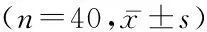
表3 3組入院時及術后12 h及48 h血清應激激素指標比較Table 3 Comparison of the serum stress hormones at admission and 12 h,48 h after operation
2.43組入院時及術后12 h及48 h血清氧化應激指標比較 入院時、術后12 h及48 h 3組的血清氧化應激指標均先降后升,且C組的血清氧化應激指標顯著高于A組及B組,B組則顯著高于A組,3組組間、時點間、組間·時點間交互作用差異有統計學意義(P<0.05),見表4。
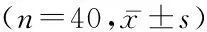
表4 3組入院時及術后12 h及48 h血清氧化應激指標比較Table 4 Comparison of the serum oxidative stress indexes at admission and 12 h,48 h after operation
3 討 論
骨科患者多存在疼痛突出的情況,且此類不適感貫穿于患者術前及術后較長時間,這對患者的機體及心理均造成顯著不良影響,導致其生存質量較差[4-5]。而隨著臨床對于患者生存質量重視程度的提升,舒適化醫療在骨科中的應用也不斷增加,其通過對患者整個就醫治療過程中不適感的控制,達到提升其生存質量的目的。老年骨科患者的疼痛控制是臨床研究重點之一,此類患者疼痛感較強的情況下不僅僅影響到生理及心理狀態,且對于治療順利進行及術后康復效果、康復速度等造成較大不良影響[6-8],因此對于本類老年患者進行舒適化醫療干預的需求相對更高。另外,有研究顯示,圍術期疼痛感較為強烈時,機體的疼痛介質多呈現顯著升高的狀態[9-10],而SP及PGE2作為常見的疼痛介質,其在血液中的表達水平相對較高;同時,應激激素及氧化應激狀態也受之影響較大,表現為相關指標顯著異常的狀態,而這與創傷組織的修復等密切相關[11-13],因此對老年骨科手術患者進行舒適化醫療干預的意義較高,患者對疼痛控制的需求也不斷提升。
本研究就術后PCIA、“雞尾酒”局部注射鎮痛加PCIA及病房行神經阻滯加術后PCIA對老年骨科患者圍手術期疼痛程度及疼痛介質、應激狀態的影響進行探究,結果顯示,病房行神經阻滯加術后PCIA的應用效果相對更好,表現為術后2 h、4 h、6 h、12 h、24 h及48 h的VAS評分、術后12 h及48 h C組的血清疼痛介質及應激狀態指標均相對更低,因此肯定了病房行神經阻滯加術后PCIA在本類老年患者中的綜合應用效果。分析原因,術前進行神經阻滯的方式有效保證了患者術前疼痛等不適感的控制,而此類干預呈現延續進行,因此對患者的疼痛干預呈現持續及連續性,而術后加用PCIA強化了鎮痛效果,其相對于術后進行鎮痛的患者具有更為突出的優勢,可能與之術前即進行干預對于疼痛介質等指標的前期表達控制更好有關[14-16],因此相關的機體應激得到有效控制,表現為應激激素及氧化應激指標表達的有效調控[17-20]。綜上所述,病房行神經阻滯加術后PCIA可顯著控制老年骨科患者圍手術期疼痛程度,且對疼痛介質及應激狀態的影響相對更好,因此在老年骨科手術患者中的應用價值更高。

