多模式麻醉監測管理應用于全憑靜脈麻醉下老年胃腸腫瘤手術患者的效果分析
李梅花,萬兆星,宋付海
(1.安陽市第六人民醫院 麻醉科,河南 安陽 455000;2.濮陽市安陽地區醫院 麻醉科,河南 安陽 455000)
胃腸腫瘤是老年人群常見的疾病,外科手術是治療該疾病的有效手段[1],而手術麻醉管理是重要的環節,目前臨床對于老年胃腸腫瘤手術患者多采用常規麻醉監測方式,包括監測生命體征、無創血壓、氣道壓、通氣量等,但該方式無法精確把握麻醉程度,患者容易因麻醉深過淺而出現術中血流動力學波動較大,不利于手術順利進行[2]。多模式麻醉監測管理是采用多重監測麻醉模式[3],對麻醉程度進行有效的量化,幫助醫師和麻醉師進行更好的配合與治療。其用于老年胃腸腫瘤手術患者中值得研究,基于此,本研究將探討多模式麻醉監測管理應用于全憑靜脈麻醉下老年胃腸腫瘤手術患者的效果,現報道如下。
1 資料與方法
1.1 一般資料
經醫院倫理委員會批準,患者及家屬同意后,將安陽市第六人民醫院2018 年3 月至2020 年4 月收治的125 例老年胃腸腫瘤手術的患者為研究對象,按照組間基線資料匹配原則分為對照組(n=62)和觀察組(n=63)。納入標準:①符合胃腸腫瘤手術指征;②麻醉分級Ⅱ~Ⅲ級;③術前無認知功能障礙。排除標準:①合并其他部位腫瘤;②合并嚴重血液代謝性疾病;③對術中使用的麻醉藥物過敏者。對照組男32 例,女30 例;年齡60~70歲,平均(65.84±3.16)歲;體重指數(BMI)20~23 kg/m2;平均(22.18±1.01)kg/m2;腫瘤部位:胃部42 例,腸道20 例。觀察組男34 例,女29 例;年齡61~70 歲,平均(65.88±3.17)歲;BMI 20~23 kg/m2;平均(22.12±1.01)kg/m2;腫瘤部位:胃部40 例,腸道23 例。上述資料兩組比較差異無統計學意義(P>0.05),具有可比性。
1.2 方法
兩組均予以全憑靜脈麻醉,手術均由同一組醫師主刀。
術后監測:對照組入室后常規監測平均動脈壓(MAP)、心率(HR)、血氧飽和度、心電監護、有創動脈壓監測等。觀察組則在上述監測措施基礎上,連接Vigileo 監護儀(美國愛德華生命科學公司)監測每搏輸出變異度(SVV)、心臟指數(CI);采用BIS-EEG-VISTA 腦電雙頻指數(BIS)麻醉深度監測儀(美國Covidien 公司)監測BIS;采用HXD-Ic028 肌松監測儀(黑龍江華翔科技開發有限公司)監測4 個成串刺激反應比值(TOF);采用近紅外光儀監測局部腦氧飽和度(rSO2)。
麻醉誘導:麻醉誘導前給予0.4 μg/kg 負荷量右美托咪定(四川國瑞藥業,國藥準字H20110097,2 mL∶0.2 mg)后靜脈以0.4 μg/(kg·h)速度持續泵注至手術結束前30 min;把控輸注(西安力邦制藥,國藥準字H19990282,20 mL∶200 mg),至血藥濃度達1.0 mg/L 時進行麻醉誘導,患者無意識后開始推注0.5~0.6 μg/kg 舒芬太尼(宜昌人福藥業,國藥準字H20054172,2 mL∶100 μg)。0.2 mg/kg順式阿曲庫銨(江蘇恒瑞醫藥,國藥準字H20123332,10 mg)。對照組由麻醉醫師根據經驗判斷患者肌松滿意度,觀察組則待BIS 值穩定在50 左右后行氣管插管機械通氣。
麻醉維持:對照組由麻醉醫師根據經驗調整麻醉藥物輸注速度,觀察組則嚴格參照各項監測指標調整,其中BIS 值維持在45~60;rSO2>54%;TOF<0.25;CI>2.5 L/(min·m2),SVV<13%。術畢停止麻醉藥物。
兩組均觀察至術后3 d。
1.3 觀察指標和評價標準
觀察兩組術中麻醉用量、術后麻醉恢復情況、血流動力學及術后POCD 發生率。
①術中麻醉用量、術后麻醉恢復情況:記錄舒芬太尼、丙泊酚和順式阿曲庫銨用量,同時記錄術畢至護呼之睜眼和術畢至拔管時間。②血流動力學:記錄麻醉誘導前、麻醉誘導后、切皮時、術畢(T0~T3)MAP 和HR。③術后POCD 發生率:采用簡易精神狀態檢查量表(MMSE)評估術后3 d POCD 發生率,MMSE 評分24 分以下定義為POCD[4]。
1.4 統計學方法
數據均錄入SPSS 22.1 軟件中分析。計數資料以百分率(%)表示,采用χ2檢驗;計量資料以均數±標準差()表示,采用t檢驗。P<0.05為差異有統計學意義。
2 結果
2.1 兩組患者術中麻醉用量和術后麻醉恢復情況比較
觀察組術中麻醉用量較對照組少,麻醉恢復時間較對照組短,差異有統計學意義(P<0.05)。見表1。
表1 兩組患者術中麻醉用量和麻醉恢復情況比較()

表1 兩組患者術中麻醉用量和麻醉恢復情況比較()
2.2 兩組患者血流動力學比較
觀察組T1~T3 時間點的MAP、HR 均較對照組低,差異有統計學意義(P<0.05)。見表2。
表2 兩組患者血流動力學比較()
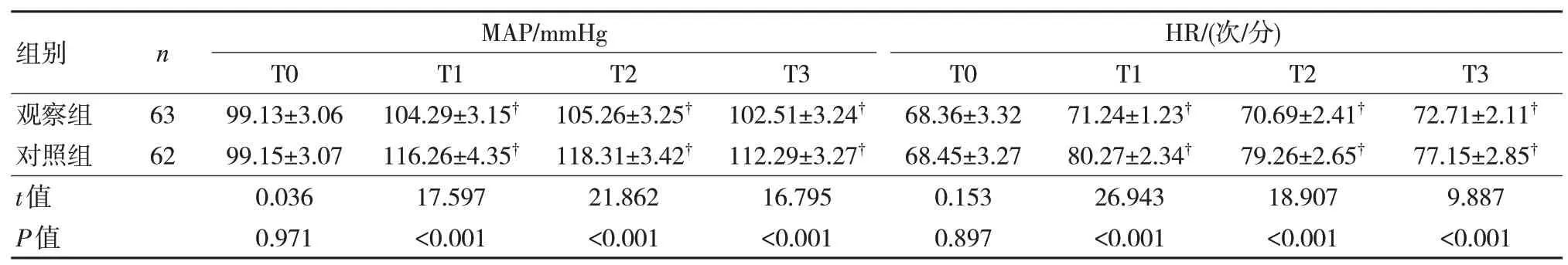
表2 兩組患者血流動力學比較()
注:?與T0 時間點比較,P<0.05。
2.3 兩組患者術后POCD 發生率比較
觀察組術后3 d 發生3 例POCD,發生率為3/63(4.76%),對照組發生13 例POCD,發生率為13/62(20.97%),觀察組發生率低于對照組,差異有統計學意義(χ2=7.353,P=0.007)。
3 討論
老年胃腸腫瘤患者因衰老程度較大,手術應激時將出現心排血量降低,血液灌流不足等,不利于手術順利進行。故提高麻醉管理技術是老年胃腸腫瘤患者手術中的重要措施。以往臨床常規麻醉監測管理因無法精確判斷麻醉深度,進而導致患者在術后血流動力學波動較大,甚至容易出現麻醉用藥劑量過大而延長術后麻醉恢復時間,增加術后POCD 發生風險。為此,轉變麻醉管理技術是當前研究重點。
多模式麻醉監測管理是借助多種儀器監測麻醉深度,通過精準麻醉防止麻醉過淺或術中知曉造成的應激反應,穩定血流動力學。其中SVV、CI 可評估機體對液體治療的反應性,針對性予以液體補充;TOF、BIS 監測可精確掌握肌松水平和麻醉深度;通過監測rSO2可及時、連續顯示腦氧代謝和氧耗情況,以及時處理腦部缺氧,降低腦損傷風險及減少術后POCD 發生。
本研究中,觀察組術中麻醉用量較對照組少,麻醉恢復時間短于對照組(P<0.05),說明多模式麻醉監測管理可通過減少全憑靜脈麻醉下老年胃腸腫瘤手術患者術中麻醉藥物使用劑量,縮短麻醉恢復時間。分析原因:多模式麻醉監測管理中BIS 監測可迅速反應大腦皮質功能狀態,以敏感、準確反應鎮靜深度;TOF 的監測主要采用閉環輸注系統,根據麻醉對肌松的要求合理泵注麻醉藥物,利于控制麻醉用量,上述麻醉監測管理可通過精確掌握肌松水平和麻醉深度,以確保麻醉全程平穩且可控,以減少麻醉用量,縮短麻醉恢復時間。
液體治療是老年胃腸腫瘤手術患者圍術期麻醉管理的重要部分,理想化的容量符合是穩定血流動力學的關鍵[5]。本研究中,觀察組T1~T3 時間點MAP、HR 低于對照組(P<0.05),說明多模式麻醉監測管理可穩定全憑靜脈麻醉下老年胃腸腫瘤手術患者術中血流動力學。其可能原因為:胃腸腫瘤手術血液循環豐富,若術中出現粘連易導致出血量過多而延長手術時間,同時在摘除腫瘤后腹腔壓力將快速降低,導致回心血量相應下降而造成血流動力學波動。常規麻醉管理方案多參考中心靜脈壓等麻醉監測指標,同時結合麻醉醫生經驗予以液體補充,該方法缺乏精確性,機體易受到血管順應性、胸腔內壓力等因素的影響,致其對液體治療的反應性較差,故不利于穩定血流動力學。而多模式麻醉監測管理中SVV 監測通過評估機體對液體治療的反應性,進行適時和個性化的容量治療,同時可通過液體負荷方式優化CI,以維系最佳狀態循環血量,確保血流動力學更加穩定。
目前對于POCD 的發病機制尚未完全明確,老年患者因各系統功能下降,且腦部功能逐漸衰退,加之術中麻醉藥物的使用等因素,導致術后POCD 發生率相對較高。一項國外研究表明[6],老年手術患者在術后1 周POCD 發生率可達25.8%,隨著時間的推移其發生率逐漸降低。國內研究報道POCD 發生率可達29.6%~40.5%[7]。本研究中,觀察組術后3 d POCD 發生率(4.76%)低于對照組(20.97%)(P<0.05),說明多模式麻醉監測管理可降低全憑靜脈麻醉下老年胃腸腫瘤手術患者術后POCD 發生率。其原因在于多模式麻醉監測管理同時監測麻醉深度、局部腦氧飽和度和肌松情況等,可防止麻醉過淺導致的強烈應激反應及止星型細胞被激活。且相關研究表明[8],rSO2基礎值水平下降是POCD 發生的高危狀態,多模式麻醉監測管理中通過監測rSO2,因rSO2以信號主要來自靜脈血,其不受低溫灌注的影響,故可及時、連續監測腦氧代謝和氧耗情況并予以對癥處理,以減輕對老年胃腸腫瘤患者神經系統代謝和神經遞質功能產生損傷,進而降低術后POCD 發生率。
綜上所述,多模式麻醉監測管理可通過減少全憑靜脈麻醉下老年胃腸腫瘤手術患者麻醉用藥量,穩定術中血流動力學,縮短術后麻醉恢復時間,降低術后POCD 發生率。

