體位護理管理預防髖部骨折患者術后肺部感染的效果分析
王俊飛 天津市第四中心醫院骨科 300110
髖部骨折是一種常見的骨折類型,約占全身骨折的3.6%,且隨著老齡化的加劇,其發病率每年以1%~3%的速度遞增,不但給患者造成巨大的身體創傷,同時還給患者帶來沉重的心理負擔,嚴重影響患者日常生活[1]。目前臨床上針對髖部骨折多選擇手術治療,盡管手術療效確切,但手術創傷較大,術后由于活動受限,長期臥床休養,極易誘發多種并發癥,其中最為常見的就是肺部感染,發生率高達4%~9%,一旦發生,患者術后30d的死亡風險將增加8.2倍,是導致患者死亡的主要因素[2]。最新研究表明[3],圍術期不同體位干預對髖部骨折患者術后肺部感染的預防效果亦不同。因此,加強對髖部骨折手術患者的體位護理管理至關重要。本文對我院接收的48例髖部骨折手術患者在常規圍術期護理同時輔以體位護理管理,效果滿意,現報道如下。
1 資料與方法
1.1 一般資料 選取我院骨科2018年8月—2020年8月接收的95例髖部骨折手術患者。納入標準:(1)均經影像學檢查確診為髖部骨折;(2)單側肢體病變;(3)接受髖部骨折手術治療,手術耐受性較佳;(4)傷前無運動障礙;(5)傷前無急性感染性疾病;(6)意識清晰,問答自如;(7)對研究知情同意。排除標準:(1)病理性骨折;(2)合并其他部位骨折;(3)手術禁忌證;(4)入院時合并有肺部感染;(5)合并有神經性關節炎;(6)合并有重要臟器功能障礙;(7)合并有凝血功能異常;(8)合并有嚴重慢性基礎性疾病;(9)合并有精神障礙類疾病。將其根據隨機數字表法分為對照組(47例)與體位組(48例)。對照組男26例,女21例;年齡28~79歲,平均年齡(49.28±7.41)歲;行人工髖關節置換術29例,內固定術18例。體位組男29例,女19例;年齡27~78歲,平均年齡(48.69±7.52)歲;行人工髖關節置換術30例,內固定術18例。兩組一般資料比較差異無統計學意義(P>0.05)。
1.2 方法 兩組患者的手術操作均由同一組醫師進行,對照組給予常規圍術期護理,包含術前告知、術前訪視、術前準備、術中配合、術后巡視、術后常規抗感染及抗凝治療、術后定期翻身等。體位組則在對照組基礎上輔以體位護理管理,具體如下:
1.2.1 術前牽引體位管理: 術前遵醫囑給予有效牽引,根據患者的骨折部位及疼痛情況適當變換體位,若骨折移位較嚴重,疼痛感知較劇烈,可協助患者取頭高腳低平臥位,將床頭上抬30°~40°,若骨折移位較小,疼痛感知較輕微,白天可協助患者取直立坐位,2h后再轉換為平臥位30min,循環進行,晚上協助患者取頭高腳低平臥位,將床頭上抬20°~30°。
1.2.2 術后活動體位管理:術后6h內協助患者去枕平臥,指導家屬對患者雙下肢進行被動肌肉按摩;術后6h麻醉消退后協助患者取頭高腳低平臥位,將床頭上抬30°~45°,使膈肌下降,以便促進支氣管內分泌物的排出,并各取一軟枕墊于患者雙下肢中間及腘窩下5cm 處,保持患肢外展25°中立位,指導患者進行雙下肢踝泵活動、股四頭肌收縮鍛煉,2h后撤除腘窩下軟枕;術后第1~2天協助患者取坐立位,將床頭抬高60°~90° ,并指導患者進行床上主動活動,包含患肢伸展鍛煉、3點支撐引體抬臀活動、髖關節屈伸活動等,活動時避免屈髖>90°;術后第3~4天指導患者進行床邊活動,加強雙下肢踢腿功能鍛煉;術后第5~6天鼓勵患者早期下床活動,協助患者患肢不負重站立,病情許可情況下使用助行器下床行走,活動期間安排專人陪同,并做好防跌倒措施,患者出院后叮囑患者繼續進行功能鍛煉。
1.2.3 術后進食體位管理: 術后進食時盡量取坐位或半座位,頸部輕度屈曲,進食后30min內維持原體位,以促進食物排空消化。睡眠時可將床頭上抬20°~30°,并將頭部偏向一側,以避免內容物反流至咽部,若不允許抬高床頭,可協助患者取健側臥位,避免誤吸。
1.2.4 術后叩背排痰體位管理: 術后責任護士每2h協助患者叩背排痰1次,一般于霧化完成后10min、餐后2h至餐前30min間進行,以達到稀釋痰液,降低黏稠度作用,且能夠避免叩背時嘔吐的發生。叩背排痰時需將床頭抬高35°,協助患者去枕側臥位,操作者將手固定成背隆掌空狀,有節奏地由外向內、由上至下均勻地敲打,100~200次/min,持續10~15min,叩背完成后鼓勵患者主動咳嗽,指導患者先深呼吸5次,再用力將痰液咳出。
1.3 觀察指標 (1)肺部感染:觀察兩組患者術后肺部感染的發生情況,參照臨床肺部感染評分(Clinical pulmonary infection score,CPIS)進行判斷,量表共包含7項指標,總分為12分,分值≥5分可診斷為肺部感染,分值越高表示肺部感染越嚴重[4]。(2)髖關節功能:采用Harris髖關節功能評分(Harris Hip score,HHS)標準進行評價,包含疼痛(44分)、功能(47分)、畸形(4分)及活動度(5分)4個維度,總分100分,分值越高表示髖關節功能恢復越佳[5],于術后及術后3個月各測評1次。

2 結果
2.1 兩組患者術后CPIS評分及肺部感染發生情況比較 體位組的CPIS評分及肺部感染發生率均顯著低于對照組,差異有統計學意義(P<0.05),見表1。

表1 兩組患者術后CPIS評分及肺部感染發生情況比較
2.2 兩組患者術后HHS評分變化比較 體位組術后3個月的HHS評分上升幅度顯著高于對照組,差異有統計學意義(P<0.05),見表2。
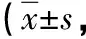
表2 兩組患者術后HHS評分變化比較分)
3 討論
手術依然是髖部骨折首選的治療技術,但術后由于長期臥床,呼吸道纖毛運動能力減弱,分泌物易附著于肺、支氣管內,極易誘發肺部感染的發生,輕者加大患者痛苦,重者將會直接威脅患者生命[6]。因此,如何有效預防及控制髖部骨折患者術后肺部感染的發生成為骨科護理的重點與難點。抗感染藥物是臨床上用來預防感染最為直接的方式,但髖部骨折術后肺部感染的發生機制較復雜,單一采用抗感染藥物預防作用十分有限,且易產生用藥不良反應,因此,聯合采用非藥物預防至關重要[7]。有研究表明[8],對髖部骨折患者手術期間給予不同時期的體位管理,對肺部感染的預防具有積極的促進作用。本文結果顯示,術后體位組的CPIS評分及肺部感染發生率均顯著低于對照組,且術后3個月的HHS評分上升幅度顯著高于對照組(P<0.05)。
髖部骨折由于骨折部位靠近臀部,受疼痛或牽引限制,肢體活動受限,術前加強對患者的牽引體位管理,能夠有效避免骨折移位,減輕患者的疼痛程度。術后加強對患者的活動體位管理,術后6h指導家屬按摩患者雙下肢肌肉較為豐富的部位,有效促進患者雙下肢血液循環,術后6h協助患者平臥位時取頭高腳低位,有效促使膈肌下降,促進呼吸道分泌物的排出,指導患者保持患肢外展25°中立位,有效避免假體脫位的發生,術后指導患者循序漸進進行功能鍛煉,能夠逐步恢復患者的髖關節功能。術后加強對患者的進食體位管理,能夠有效促進食物排空消化,避免內容物反流至咽部,術后加強對患者叩背排痰體位管理,通過胸壁震動氣道使肺、支氣管內的分泌物脫落,能夠有效促進痰液排出,避免痰液堵塞在肺部,從而預防肺部感染。
綜上所述,對髖部骨折手術患者在常規圍術期護理同時輔以體位護理管理,能夠有效預防術后肺部感染發生,促進術后髖關節功能恢復,值得推廣。

