丙泊酚和七氟烷麻醉對老年胰腺癌手術患者生存率的影響
呂蕊 王賽 陶妍
(1三亞市婦幼保健院(三亞市婦女兒童醫院)麻醉科,海南 三亞 572000;2解放軍總醫院第五醫學中心麻醉科;3三亞市中心醫院麻醉科)
胰腺癌是人類最致命的癌癥之一,在2030年可能成為癌癥死亡原因中的第二位〔1〕。胰腺癌最常見的組織學類型是腺癌〔1〕,胰腺癌預后較差,中位生存期僅6個月,5年生存率只有5%左右〔1〕。手術切除是治療包括胰腺癌在內的很多惡性腫瘤的重要手段〔2〕。然而,外科手術也可能導致神經內分泌和代謝的改變,可能導致細胞介導的功能受損〔3〕。這種潛在的免疫反應受損和癌細胞接種增加了癌癥的易感性和癌癥手術患者術后轉移,與胰腺癌的生存率下降有關。麻醉過程中麻醉技術對術后復發或轉移的潛在作用已引起重視〔3〕。
研究數據表明,不同的麻醉劑可能通過不同途徑影響免疫系統〔4~9〕。研究表明,不穩定的麻醉藥(VAs)具有促炎癥作用,可能影響免疫過程,這可能導致炎癥增加術后轉移的發生率〔8~12〕。有研究報道圍術期給予地塞米松與提高胰腺癌手術患者的生存率有關〔13〕。同時,有研究表明丙泊酚麻醉與較低的術后并發癥有關〔14〕。然而,截至目前,很少有研究比較七氟烷與丙泊酚麻醉對胰腺癌手術后患者的預后的影響。本研究旨在比較七氟烷與丙泊酚麻醉對老年胰腺癌患者存活率、術后復發率的影響。
1 材料與方法
1.1研究對象 納入解放軍總醫院第五醫學中心2014年1月至2016年12月就診的100例老年胰腺癌患者,隨訪4年。見表1。
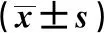
表1 兩組基線資料比較
納入標準:①具備完整手術記錄,胰腺癌手術使用七氟烷或丙泊酚麻醉;②年齡≥60歲;排除標準:①手術時基線臨床資料缺失;②合并胰腺癌以外的其他腫瘤;③胰腺癌手術以腹腔鏡進行。隨機分為七氟烷組與丙泊酚組,兩組一般資料差異無統計學意義(P>0.05)。
1.2方法 麻醉誘導前未用藥。手術中對研究對象進行標準監控,包括心電圖、無創血壓測試、脈搏血氧儀、潮氣末二氧化碳(ETCO2)測量、中心靜脈導管插入進行動脈血壓監測。麻醉誘導使用芬太尼、丙泊酚、順式阿曲庫銨或羅庫溴銨。使用丙泊酚在效應部位濃度維持為3~4 μg/ml靶控輸注(TCI)維持麻醉。丙泊酚麻醉患者接受流速為300 ml/min 的100%氧氣。七氟烷麻醉患者以0.3 L/min吸入含有4%~10%七氟烷的氧氣。術中根據需要調整丙泊酚和七氟烷的用量。收集研究對象的基線臨床資料,包括年齡、性別、BMI、高血壓、糖尿病史等。
1.3統計學方法 采用SPSS22.0軟件進行t檢驗、χ2檢驗及Cox回歸分析。
2 結 果
2.1胰腺癌患者的死亡風險Cox分析 未校正時,與七氟烷相比,丙泊酚降低胰腺癌患者死亡風險27%(HR=0.73,95%CI:0.52~0.94,P=0.02);年齡每增加1歲,胰腺癌患者死亡風險增加7%(HR=1.07,95%CI:1.03~1.15,P<0.001);與非高血壓患者相比,胰腺癌合并高血壓患者死亡風險增加35%(HR=1.35,95%CI:1.12~1.67,P<0.001);與腫瘤TNM分期Ⅰ期患者相比,Ⅲ期患者腺癌患者死亡風險增加5.33倍(HR=6.32,95%CI:3.45~14.15,P<0.001);與腫瘤分級Ⅰ級患者相比,Ⅲ級患者腺癌患者死亡風險增加2.72倍(HR=3.72,95%CI:1.87~6.01,P<0.001);與術后未化療患者相比,術后化療患者死亡風險增加49%(HR=1.49,95%CI:1.31~2.62,P=0.02);與術后未復發患者相比,術后復發患者死亡風險增加3.16倍(HR=4.16,95%CI:2.27~6.83,P<0.001);與術后未轉移患者相比,術后轉移患者死亡風險增加1.75倍(HR=2.75,95%CI:1.56~4.29,P<0.001)。在充分校正年齡、性別、BMI、高血壓、糖尿病、腫瘤TNM分期、腫瘤分級、術后化療和術后復發后,與七氟烷相比,丙泊酚降低胰腺癌患者死亡風險37%(HR=0.63,95%CI:0.42~0.89,P=0.03)。根據麻醉藥使用種類進行生存曲線分析見圖1。
2.2兩組死亡風險亞組分析 進一步根據主要風險因素對胰腺癌患者死亡風險進行亞組分析發現,充分校正年齡、性別、BMI、高血壓、糖尿病、腫瘤TNM分期、腫瘤分級、術后化療和術后復發后,與七氟烷相比,丙泊酚降低胰腺癌患者癌癥相關死亡風險33%(HR=0.67,95%CI:0.48~0.92,P=0.03);在無術后轉移組內,與七氟烷相比,丙泊酚降低胰腺癌患者死亡風險46%(HR=0.54,95%CI:0.38~0.87,P= 0.01);在TNM腫瘤分期Ⅱ期組內,與七氟烷相比,丙泊酚降低胰腺癌患者死亡風險34%(HR=0.66,95%CI:0.41~0.87,P=0.02)。其他亞組內,未發現丙泊酚與七氟烷組胰腺癌患者死亡風險有統計學差異(均P>0.05)。

圖1 不同麻醉類型從手術日期開始的總生存曲線
3 討 論
本研究發現在開放性胰腺癌手術中,與七氟烷相比,丙泊酚麻醉可提高生存率,降低術后復發風險。本研究結果與以往丙泊酚在胃腸道手術后表現出較好存活率的研究結果一致,如食管癌、肝內膽管癌、肝癌或結腸癌〔15~17〕。有報道顯示80%胰腺癌患者疾病進展(術后胰腺癌的復發或術后轉移)發生在術后2年內〔18〕。
手術切除是治療實體性、可切除腫瘤的金標準。但手術可能抑制重要的宿主防御并刺激轉移的發展。因此胰腺癌手術后,結果仍然很差,中位生存期只有20~22個月〔19〕。術后轉移形成與腫瘤復發對胰腺癌患者的預后和生存有影響;因此,對胰腺癌的研究重點是尋找途徑,通過降低死亡率來改善患者的總體生存率〔20〕。腫瘤轉移的風險取決于腫瘤轉移灶宿主防御之間的平衡,其中自然殺傷細胞的功能和細胞介導的免疫是重要部分〔21〕。來自人類癌細胞系和動物研究的數據顯示,不同的麻醉技術或麻醉劑可能以不同的方式影響免疫系統〔4~9〕并影響癌癥復發或轉移的風險及癌癥患者的生存〔6,8~11〕。
Shoair等〔19〕研究表明,與七氟烷麻醉相比,丙泊酚麻醉與無并發癥或低分級(1級或2級)并發癥有關,且無復發與轉移或死亡有關。本研究發現與七氟烷相比,丙泊酚使得胰腺癌患者死亡風險降低了47%。之前研究報道丙泊酚麻醉與結腸癌、肝癌復發轉移降低有關〔20,21〕。本研究發現TNM分期越高,腫瘤分級越高,與胰腺癌手術后生存率低有關,與之前研究結論一致〔20,21〕。本研究還發現術中使用地塞米松與胰腺癌手術中生存率的提高有關,與之前的研究一致〔21〕。地塞米松的抗炎作用可能是有助于更好的生存〔22〕,但需要進一步研究證實。
來自人類胰腺癌細胞系的數據支持丙泊酚通過不同的途徑對胰腺癌細胞的生長和存活產生影響〔22~24〕。有報道顯示丙泊酚通過抑制N-甲基-D-天門冬氨酸受體對胰腺癌細胞起作用,可以抑制血管內皮生長因子的表達和胰腺癌細胞的遷移能力〔25〕。此外,有研究揭示丙泊酚通過上調microRNA-133a的表達來抑制癌細胞,從而抑制胰腺癌細胞的增殖和侵襲〔26〕。此外,Zhang等〔27〕也發現丙泊酚通過調節miR-21/Slug信號通路,從而抑制胰腺癌細胞的生長和侵襲。最近,有報道顯示丙泊酚通過上調miR-328和下調ADAM8來抑制腫瘤細胞的增殖和轉移〔28〕。提示丙泊酚可能是治療胰腺癌的有效藥物,但仍需要進一步的臨床研究加以證實。本研究仍然存在一定局限。首先,樣本量較小,對于研究結論的可靠性需要在更大樣本量研究中進行驗證。其次,不同組織類型的胰腺癌對術后生存率有較大影響,但本文沒有掌握研究對象的胰腺癌組織分型,無法在分析時校正這個重要的混雜因素,需要更全面的研究進行更充分深入的分析。綜上,在開放性胰腺癌手術中,與七氟烷麻醉相比,丙泊酚麻醉可提高生存率,減少復發和轉移。臨床麻醉藥選擇對于改善胰腺癌患者術后遠期生存有重要臨床意義。

