老年全麻術患者血清HIF-1α,S-100β蛋白,BDNF水平及rSO2的動態檢測與圍術期神經認知紊亂的相關性分析
馬 磊,蔡親東,陳基勝
(海口市第三人民醫院麻醉科,海口 570100)
圍術期神經認知紊亂(perioperative neurocognitive disorders,PND)是全身麻醉術后常見的并發癥,常見于老年患者,臨床表現為注意力、記憶、執行功能減退及信息處理速度減慢等,PND 明顯延長住院時間,增加住院死亡率[1]。全身麻醉術后PND 的發病機制尚不清楚,可能與手術、麻醉劑毒性作用、神經炎癥反應、神經營養因子缺乏、內源性神經變性等有關[2]。探討與老年患者全身麻醉術后PND 發病相關的分子機制對于術后早期PND 識別、臨床干預均有重要意義。低氧誘導因子-1α(hypoxia inducible factor-1α,HIF-1α)是低氧狀態下機體適應性反應的調節因子,參與異氟醚誘導的認知障礙上游機制[3]。S-100β 蛋白主要存在于神經膠質細胞中,是中樞神經系統損傷的敏感標志物,在老年全身麻醉術后認知功能障礙患者中S-100β 水平也明顯升高[4]。腦源性神經營養因子(brain-derived neurotrophic factor,BDNF)是突觸可塑性,突觸之間信號傳導的中介,BDNF 水平降低與神經退行性疾病、神經疾病和精神疾病有關[5]。腦氧飽和度(cerebral regional oxygen saturation,rSO2)可反映圍術期腦組織氧供需變化和認知功能[6],術中監測rSO2和維持rSO2穩定可降低心血管手術患者PND 發生率[7]。本研究擬通過檢測老年全身麻醉患者圍術期血清HIF-1α,S-100β 蛋白、BDNF 水平以及rSO2變化,探討其與PND 的關系,旨在為臨床PND 診治提供參考。
1 材料與方法
1.1 研究對象 本研究獲得我院倫理委員會批準,選擇2019年3月~2020年9月海口市第三人民醫院手術室接診的141 例接受全身麻醉手術的老年患者。納入標準:①選擇全身麻醉手術治療者;②年齡60 歲以上,80 歲以下;③美國麻醉醫師協會(ASA)分級Ⅱ~Ⅲ級。排除標準:①并發嚴重基礎疾病;②術前不能良好控制的高血壓、高血糖;③接受神經叢阻滯麻醉、椎管內麻醉者;④文盲、交流障礙、無法完成量表評估;⑤既往精神疾病、神經系統疾病、阿爾茲海默癥、血管性癡呆等存在認知功能障礙者;⑥嗜酒、酒精性脂肪肝、并發心腦血管疾病、貧血、高鈉和低鈉血癥、感覺障礙者;⑦術中輸血者。男性82 例,女性59 例,年齡61~73 歲,平均年齡67.87±3.68 歲,文化程度:初中41 例,中專或大專59 例,本科41 例;ASA 分級:Ⅱ級69 例,Ⅲ級72 例;手術部位:頭頸部手術38例,胸腹部手術62 例,脊柱或四肢手術41 例。樣本數量估算方法: 假定老年全麻術后PND 發生率為25%,絕對誤差不超過3%,α=0.05,PASS 軟件正態近似法計算得出需要樣本例數為113 例,考慮脫落率20%,最終樣本例數141 例(113/1-20%)。
1.2 儀器和試劑 ALISEI 全自動酶標儀,HIF-1α,S-100β 蛋白、BDNF 試劑盒購自北京科美東雅生物技術有限公司。美國Somanetics 公司INVOS 無創rSO2監測儀。
1.3 方法
1.3.1 血清HIF-1α,S-100β 蛋白、BDNF 水平以及rSO2檢測:分別于術前,術后1 天、3 天和7 天采集空腹靜脈血5ml,取上清液置于TGL-15M 臺式微量高速冷凍離心機4℃ 3 000r/min 離心15min(離心半徑10cm),取血清-80℃保存待檢。快速解凍血清樣品,應用酶聯免疫吸附試驗檢測血清HIF-1α,S-100β 蛋白、BDNF 水平。采用無創rSO2監測儀監測術前、術后1 天、3 天、7 天基線處rSO2變化。
1.3.2 認知功能評估:分別于術前,術后1 天、3 天、7 天評估患者認知功能。中文版蒙特利爾認知評估量表 (MoCA)[8]評估患者認知功能,評分越低認知功能越低,<26 分為異常。簡易智能精神狀態檢查量表(MMSE)[9]從定向、回憶、計算、語言、復述、執行功能與命名7 項評估,評分越低認知功能越低,<26 分為異常。以術后MoCA評分或MMSE 評分降低 >2 分者歸為PND 組(n=33),其余為認知功能正常組(n=108)[10]。PND 組中包括:男性20 例,女性13 例;ASA 分級:Ⅱ級16 例,Ⅲ級17 例;手術部位:頭頸部8例,胸腹部16 例,脊柱或四肢9 例;術后清醒時間12~28h,平均20.35±6.13h。認知功能正常組包括:男性62 例,女性46 例,ASA 分級:Ⅱ級53例,Ⅲ級55 例;手術部位:頭頸部30 例,胸腹部46 例,脊柱或四肢32 例;術后清醒時間12~28h,平均21.03±6.29h 。以上數據差異無統計學意義(P>0.05)。
1.4 統計學分析 SPSS 25.00 進行數據分析,HIF-1α,S-100β 蛋白,BDNF,rSO2,MMSE 評分、MoCA 評分以均數±標準差(±s)表示,不同時間點比較采用重復測量方差分析。性別、文化程度、ASA 分級、手術部位以率(%)表示,采用χ2檢驗。Pearson 相關分析HIF-1α,S-100β 蛋白、BDNF水平以及rSO2與MMSE 評分、MoCA 評分之間相關性,受試者工作特征曲線(ROC)分析HIF-1α,S-100β 蛋白、BDNF,rSO2診斷老年全身麻醉患者圍術期PND 的價值。檢驗水準α=0.05。
2 結果
2.1 PND 組、認知功能正常組基線資料比較 見表1。PND 組年齡大于認知功能正常組,差異具有統計學意義(t=3.106,P<0.05),文化程度初中比例高于認知功能正常組,差異具有統計學意義(χ2=10.590,P<0.05)。
表1 PND組,認知功能正常組基線資料差異(±s,n%)
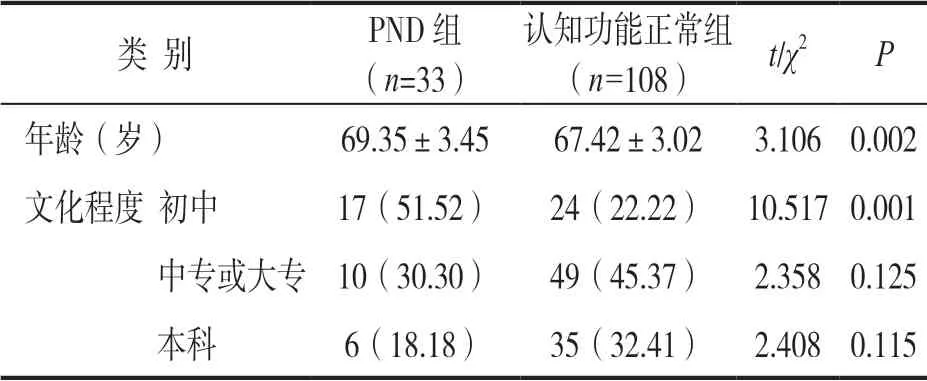
表1 PND組,認知功能正常組基線資料差異(±s,n%)
類 別PND 組(n=33)認知功能正常組(n=108)t/χ2P年齡(歲)69.35±3.4567.42±3.023.106 0.002文化程度 初中17(51.52)24(22.22) 10.517 0.001中專或大專 10(30.30)49(45.37) 2.358 0.125本科6(18.18)35(32.41) 2.408 0.115
2.2 PND 組和認知功能正常組圍術期MMSE 評分、MoCA 評分變化 見表2。PND 組和認知功能正常組圍術期間MMSE 評分、MoCA 評分變化,差異具有統計學意義(F=12.054,15.24,均P<0.001),MMSE 評分、MoCA 評分呈先降低后升高變化趨勢,差異具有統計學意義(F=6.352,7.485,均P<0.001)。PND 組和認知功能正常組MMSE評分、MoCA 評分變化存在組間和時間交互效應(F=8.005,9.467,均P<0.001),進一步組間比較,PND 組術后1 天,術后3 天,術后7 天 MMSE 評分、MoCA 評分低于認知功能正常組,差異均具有統計學意義。
表2 PND 組,認知功能正常組圍術期MMSE 評分,MoCA 評分變化(±s,分)
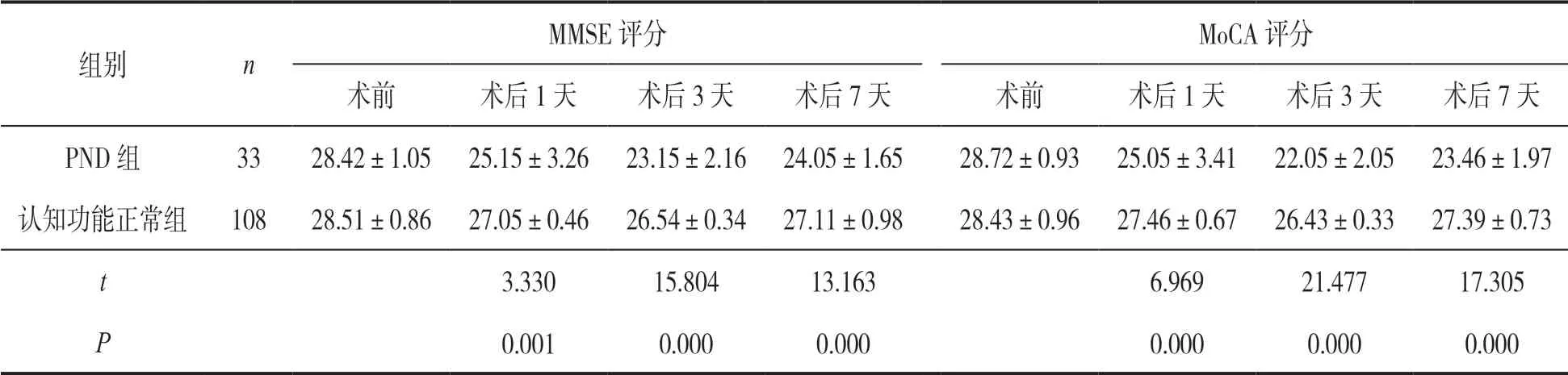
表2 PND 組,認知功能正常組圍術期MMSE 評分,MoCA 評分變化(±s,分)
組別n MMSE 評分MoCA 評分術前術后1 天術后3 天術后7 天術前術后1 天術后3 天術后7 天PND 組3328.42±1.05 25.15±3.26 23.15±2.16 24.05±1.6528.72±0.93 25.05±3.41 22.05±2.05 23.46±1.97認知功能正常組10828.51±0.86 27.05±0.46 26.54±0.34 27.11±0.9828.43±0.96 27.46±0.67 26.43±0.33 27.39±0.73 t 3.33015.80413.1636.96921.47717.305 P 0.0010.0000.0000.0000.0000.000
2.3 PND 組和認知功能正常組圍術期血清HIF-1α,S-100β 蛋白、BDNF 水平以及rSO2變化 見表3。PND 組和認知功能正常組圍術期血清HIF-1α,S-100β 蛋白、BDNF 水平以及rSO2變化差異具有統計學意義(F=19.356,25.134,18.094,15.346,均P<0.001)。血清HIF-1α,S-100β 蛋白、rSO2水平呈先升后降趨勢,BDNF 水平變化呈先降后升趨勢,差異有統計學意義(F=14.264,18.498,12.054,9.658, 均P<0.001)。PND 組和認知功能正常組血清HIF-1α,S-100β 蛋白、BDNF 水平以及rSO2變化存在組間和時間交互效應(F=13.054,17.154,13.054,7.882, 均P<0.001),進一步組間比較,PND 組術后1,3,7 天血清HIF-1α,S-100β,rSO2蛋白水平高于認知功能正常組,差異均有統計學意義(P<0.05),而BDNF 水平低于認知功能正常組,差異具有統計學意義(P<0.05)。
表3 PND 組和認知功能正常組圍術期血清HIF-1α、S-100β 蛋白、BDNF 水平以及rSO2 變化(±s)
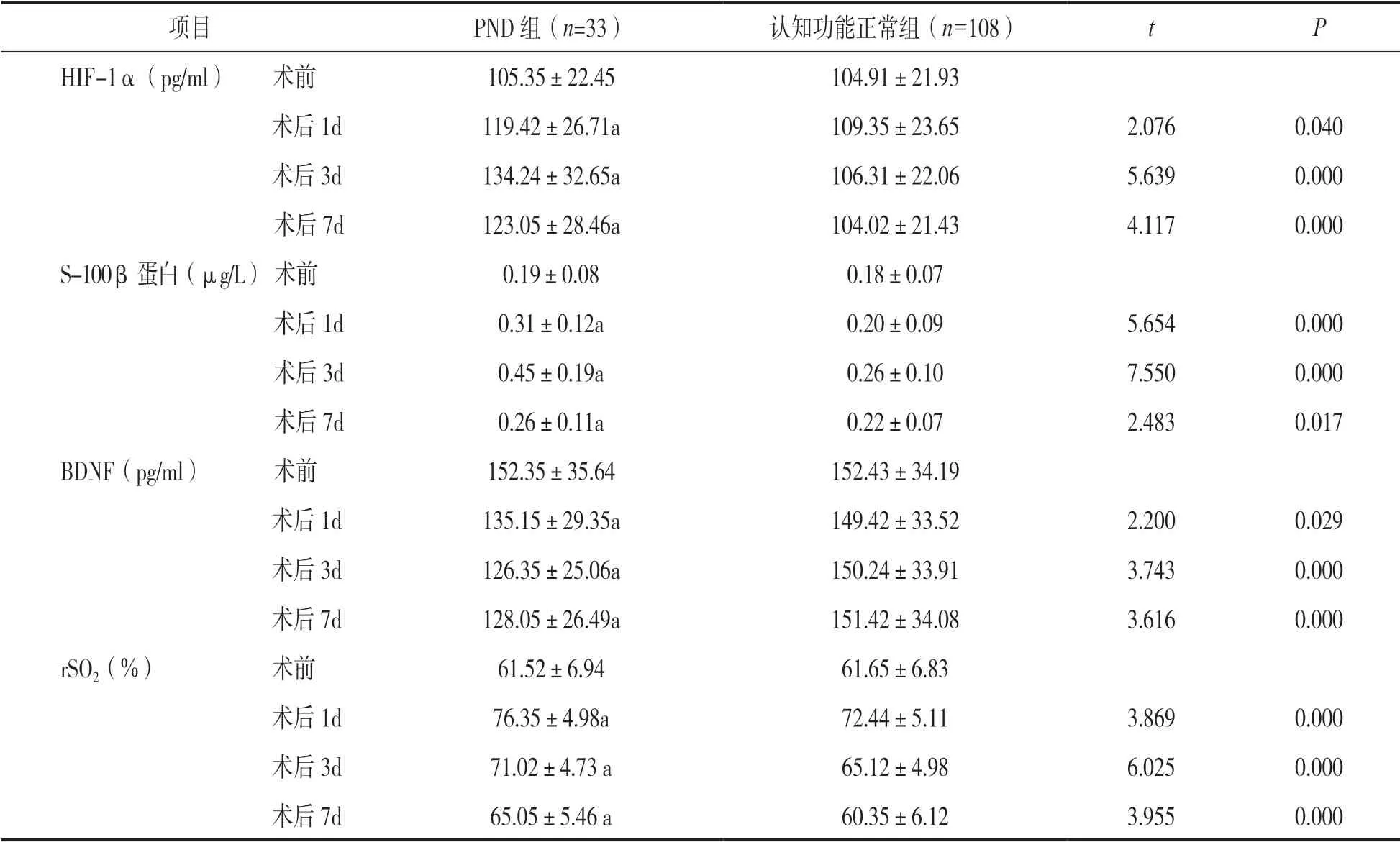
表3 PND 組和認知功能正常組圍術期血清HIF-1α、S-100β 蛋白、BDNF 水平以及rSO2 變化(±s)
項目PND 組(n=33)認知功能正常組(n=108)t P HIF-1α(pg/ml) 術前105.35±22.45104.91±21.93術后1d119.42±26.71a109.35±23.652.0760.040術后3d134.24±32.65a106.31±22.065.6390.000術后7d123.05±28.46a104.02±21.434.1170.000 S-100β 蛋白(μg/L) 術前0.19±0.080.18±0.07術后1d0.31±0.12a0.20±0.095.6540.000術后3d0.45±0.19a0.26±0.107.5500.000術后7d0.26±0.11a0.22±0.072.4830.017 BDNF(pg/ml) 術前152.35±35.64152.43±34.19術后1d135.15±29.35a149.42±33.522.2000.029術后3d126.35±25.06a150.24±33.913.7430.000術后7d128.05±26.49a151.42±34.083.6160.000 rSO2(%) 術前61.52±6.9461.65±6.83術后1d76.35±4.98a72.44±5.113.8690.000術后3d71.02±4.73 a65.12±4.986.0250.000術后7d65.05±5.46 a60.35±6.123.9550.000
2.4 血清HIF-1α,S-100β 蛋白、BDNF,rSO2水平與認知功能的相關性 見表4。認知障礙組患者血清HIF-1α,S-100β 蛋白水平、rSO2與MoCA評分、MMSE 評分均呈負相關(均P<0.001),BDNF 水平與MoCA 評分、MMSE 評分均呈正相關(均P<0.001)。
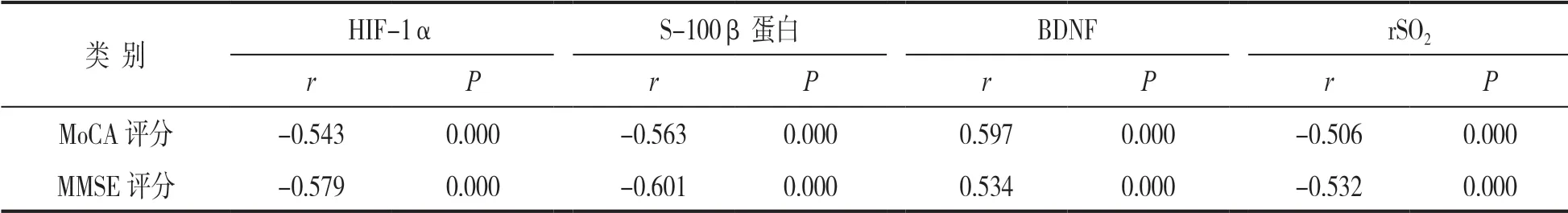
表4 血清HIF-1α,S-100β 蛋白、BDNF 水平以及rSO2 與MoCA 評分、MMSE 評分相關系數
2.5 HIF-1α,S-100β 蛋白、BDNF,rSO2診斷老年全身麻醉患者圍術期PND 的價值分析 見圖1 和表5。ROC 分析示HIF-1α,S-100β 蛋白、BDNF,rSO2診斷老年全身麻醉患者圍術期PND的截斷值為113.34 pg/ml,0.33μg/L,132.15pg/ml和73%,曲線下面積(AUC)分別為0.709,0.717,0.718 和0.705,聯合檢測AUC 為0.901,高于單獨檢測,差異具有統計學意義(Z=2.415,2.323,2.326,2.469;P=0.023,0.018,0.017,0.025)。

圖1 HIF-1α,S-100β 蛋白、BDNF,rSO2 診斷老年全身麻醉患者圍術期PND 的ROC 圖
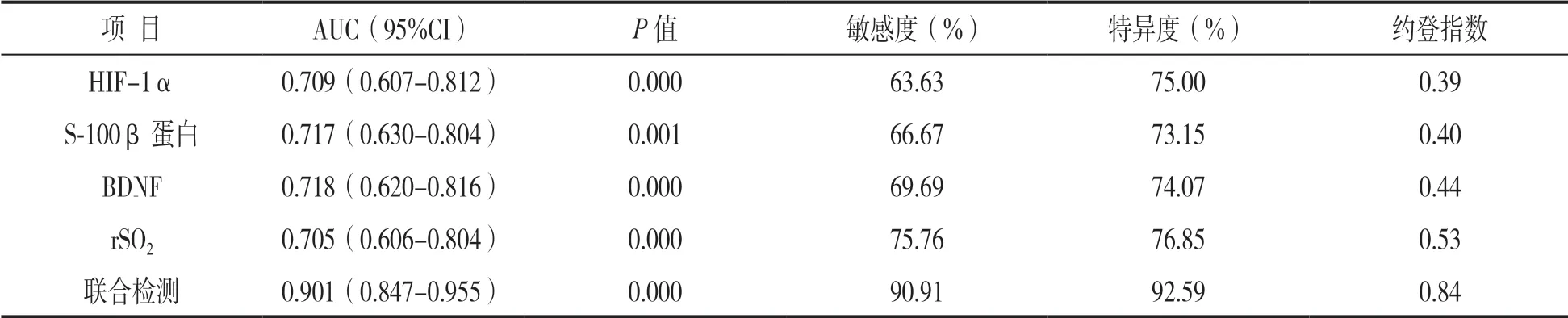
表5 HIF-1α,S-100β 蛋白、BDNF,rSO2 診斷老年全身麻醉患者圍術期PND 的效能
3 討論
老年患者神經功能逐漸衰退,在麻醉劑作用下更容易出現神經功能受損,其中PND 是全麻術后最常見的神經系統并發癥。由于目前缺乏統一的PND 診斷標準和有效的生物學標志物,早期對PND 識別診斷已成為臨床研究的熱點[1-2]。
HIF-1α 是細胞缺氧反應中最重要的轉錄因子,低氧血癥并發高碳酸血癥可通過促進星形膠質細胞HIF-1α轉位破壞血腦屏障,誘發認知障礙[3]。S-100β蛋白是一種低分子酸性鈣結合蛋白,在中樞神經系統星狀膠質細胞、樹突細胞中大量存在,缺血性腦損傷早期膠質細胞損傷后壞死,大量S100β 蛋白產生[9]。BDNF 在中樞神經系統有廣泛的表達,具有神經營養功能,參與神經元增殖、分化、損傷修復等病理生理過程[8]。rSO2與傳統指脈氧飽和度比較,可更準確地評估腦組織中的氧需求與消耗之間的平衡,反映大腦灌注和氧合狀態[6]。本研究發現老年全身麻醉患者圍術期血清HIF-1α,S-100β 蛋白、BDNF 水平以及rSO2均出現一定程度變化,其中HIF-1α,S-100β 蛋白、rSO2呈先增后降趨勢,BDNF 則相反,說明手術應激可引起HIF-1α,S-100β 蛋白、BDNF,rSO2的變化,隨著手術應激消退HIF-1α,S-100β 蛋白、BDNF,rSO2可逐漸恢復。
本研究發現PND 組圍術期HIF-1α,S-100β蛋白、BDNF 水平以及rSO2變化更為顯著,表現為HIF-1α,S-100β 蛋白、rSO2升高更明顯,BDNF 下降幅度大于認知功能正常組,提示圍術期監測HIF-1α,S-100β 蛋白、BDNF 水平以及rSO2變化有助于識別PND 的發生。相關性分析結果顯示HIF-1α,S-100β 蛋白、rSO2與MMSE 評分、MoCA 評分呈負相關,BDNF 與MMSE 評分、MoCA 評分呈正相關,說明HIF-1α,S-100β 蛋白、BDNF 參與老年全身麻醉術后PND 的發生過程,HIF-1α,S-100β 蛋白、BDNF,rSO2可用于老年全麻手術患者圍術期PND 風險評估。現有研究顯示BDNF Met/Met 基因型可能與恐慌癥患者血漿BDNF水平降低及認知障礙有關[11],BDNF 水平與長期砷暴露所致認知障礙患者MMSE 評分呈正相關[12]。動物研究顯示大鼠顱腦損傷模型腦組織HIF-1α 表達顯著升高,水迷宮試驗平均逃避潛伏期延長,目標象限停留時間縮短,穿越平臺次數減少,提高表達大鼠平均逃避潛伏期明顯縮短,目標象限停留時間延長,穿越平臺次數增加[13],提示當認知功能受損時HIF-1α 應激性升高,發揮保護和修復受損神經作用。汪輝德等[14]人同樣發現S-100β 蛋白,rSO2在PND 患者中升高。王飛等[15]人認為圍術期BDNF 缺乏與全身麻醉術后老年患者MMSE 評分,MoCA 評分降低有關。推測HIF-1α,S-100β 蛋白、BDNF,rSO2參與PND 的機制為手術麻醉刺激下腦組織缺血缺氧,誘導HIF-1α表達上調,rSO2升高,缺血缺氧下神經細胞受損,BDNF表達缺失,S-100β蛋白大量釋放,進一步加重神經功能損傷。ROC 分析HIF-1α,S-100β 蛋白、BDNF,rSO2診斷老年全身麻醉患者圍術期PND 均具有較高價值,聯合診斷可提高診斷效能,提示HIF-1α,S-100β 蛋白、BDNF,rSO2可作為老年全身麻醉患者PND 的輔助診斷指標。
綜上,老年全身麻醉術后PND 患者圍術期血清HIF-1α,S-100β 蛋白水平、rSO2先升后降,BDNF 水平先降后升,HIF-1α,S-100β 蛋白水平、rSO2升高、BDNF 水平降低與認知功能損傷密切相關。HIF-1α,S-100β 蛋白、BDNF 水平以及rSO2可作為老年全身麻醉術后PND 早期識別和病情評估的參考指標,在臨床推廣。

