案例教學法聯合多學科診療模式的教學模式在結直腸外科教學中的應用效果
唐俊偉,封益飛
(南京醫科大學第一附屬醫院 結直腸外科,江蘇 南京 210029)
0 引言
醫學生實習是培養一名合格醫學生的必經之路,也是培養高素質醫療人才的重要途徑。豐富的臨床實踐經驗儲備對結直腸外科醫師來說是必須的,因此提升醫師的臨床思維和臨床技能是帶教老師教學的重點[1]。MDT是近些年新興的一種醫學教學新模式,該模式強調個性化的治療和護理,將循證醫學作為依據,以治療的療效作為目的,全程以患者為中心,該模式現已在結直腸癌等多個醫學領域得到了廣泛的運用[2]。MDT既可以作為一種新型的診療方式,也可以作為一種醫學教育模式運用到結直腸醫學的教學中。CBL是一種接受度極高的教學方式,現已廣泛運用到醫學教學的實踐中[3]。上述的兩種方式在一定程度上具有相似性,同時也可以互補,聯合運用的方式可以突破單一醫學學科教學的局限,通過增加學科和學科之間的聯系,提升醫學生綜合素養[4]。本研究采用CBL+MDT的方式對研究組學生進行教學整體效果良好。
1 資料與方法
1.1 一般資料。選取2019年9月至2020年5月于南京醫科大學第一附屬醫院結直腸外科進行實習的學生120名,對照組和研究組各60名,對兩組學生的基本情況進行對比,其中對照組年齡20~24歲,平均(21.3±2.2)歲,研究組年齡20~24歲,平均(20.5±2.2)歲。納入標準:均為全日制本科臨床專業的學生;于我院結直腸外科實習時間>4周。排除標準:未能全程參與實習培訓者;臨時轉科或者終止實習者。兩組學生的年齡、基礎成績等基線資料差異不顯著(P>0.05),研究通過醫院倫理委員會批準。
1.2 方法。對照組采用傳統教學方式進行教學,具體如下:根據大綱的主要內容制定教學內容和計劃,在教學實習操作之前需要將主要操作的重難點以及操作步驟講授給學生,同時為增加教學的可理解性,可結合對應的結直腸癌的病例進行教學。由帶教老師負責將常見技術操作、用藥指導以及臨床實際等講授給學生,并組織實習護生在課堂結束后進行練習。定期安排與知識和技能相關的知識講座,回答學生提出的問題。研究組采用CBL聯合MDT的方式進行教學,具體如下:第一,CBL教學:帶教老師在課程開始前需將本節課所用到的典型案例準備好,提前做好將PPT。教學時3~4名組成一個小組,指導學生圍繞典型案例進行討論,并討論結果。主要的教學內容和由總帶教老師進行詳細制定,主要是通過課堂講解的方式向學生講授有關心內科的主要理論知識。帶教老師還需要將常見技術操作、用藥指導以及臨床實際等講授給學生,并組織學生在課堂結束后進行練習。帶教老師最后需要根據小組討論的結果進行總結,對本節課重點知識進行重點解讀。第二,MDT教學:本研究由病理科、影像科、腫瘤內科以及結直腸外科多個科室的專家和主任組成專業的MDT團隊對病例和病情的處理結果進行討論,分析并記錄病情的處理和分析結果,期間對學生們提出的問題進行集中討論。
1.3 觀察指標
1.3.1 教學方法評價標準:于實習培訓結束后對實習的教學方法進行評價,主要包括活躍課堂氣氛、提高臨床思維能力、提升對結直病例分析能力、加深理論知識的理解以及提高學習興趣等幾個方面,答案設置“是”和“否”,統計回答為“是”的人數[5]。
1.3.2 客觀成績判定標準:于實習培訓結束后安排考試,其中臨床操作和理論知識方面采用筆試的方式進行,上述兩部分滿分各100分;臨床操作應分為兩部分進行測試,包括外科基本操作(切口縫合或者無菌換藥)及標準化病人問診兩部分,由帶教醫師對其操作打分,滿分為100分。對比兩組學生對各項考核成績的差異。
1.4 統計學分析。數據應用SPSS 20.0進行分析,其中計數進行χ2(%)檢驗,計量進行t檢測(±s)檢驗,P<0.05提示有顯著差異。
2 結果
2.1 教學方法評價情況對比。在教學方法評價方面,研究組在活躍課堂氣氛、提高臨床思維能力、提升對結直腸病例的分析能力、加深理論知識的理解等方面的評價較對照組更優(P<0.05),具體見表1。
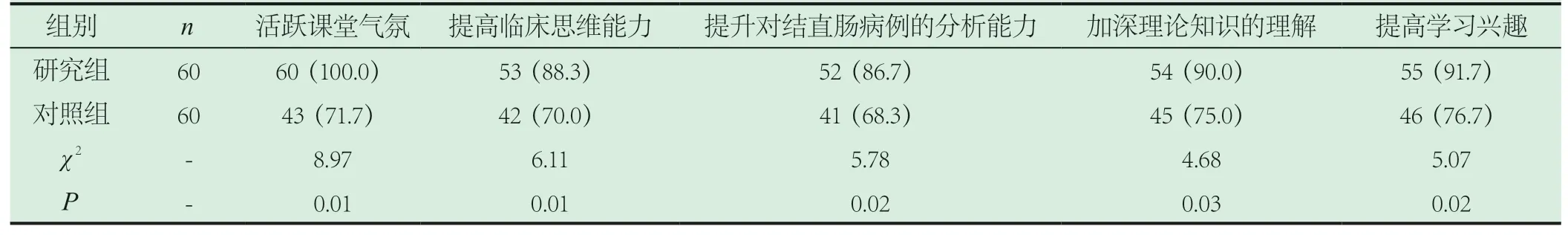
表1 教學方法評價情況對比[n(%)]
2.2 客觀成績對比。研究組臨床操作、理論知識以及病例分析等客觀成績評分較對照組高(P<0.05),具體見表2。
表2 客觀成績對比(±s,分)
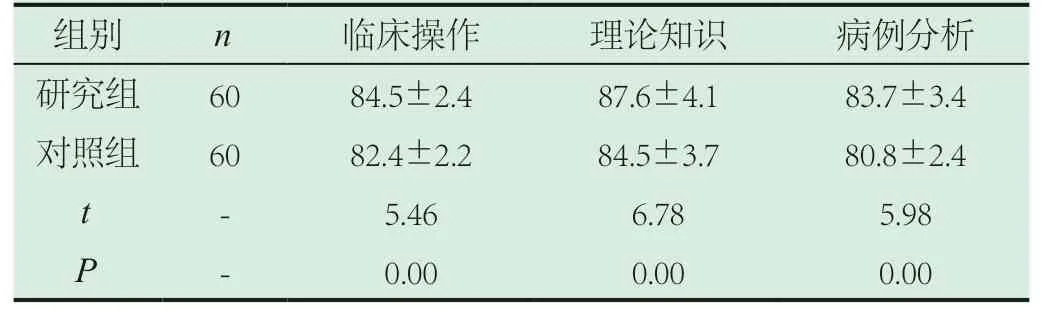
表2 客觀成績對比(±s,分)
?
3 討論
結直腸外科相較于其他科室具有更高的實踐性,對學生們的實際操作和診斷水平提出了較高的要求[6]。結直腸外科的診斷和治療可涉及到多個疾病類型,且涉及多個疾病的種類,科室內就診的病人數量較多,病情非常復雜,因此對結直腸外科實習學生的理論知識、綜合素質以及邏輯思維等提出了更高的要求[7-8]。
目前我國醫學教育改革得以不斷的深入和發展,國內外新型的教學模式和方法得以在醫學領域應用。MDT是一種新型的醫療服務模式,可借助多學科之間的緊密協作,為患者提供更加精準化、科學化的醫學服務和診療方案,提升治療的效果。除此之外,MDT模式具有個性化治療、以患者為中心的顯著特征,現已在西方發達國家的醫學領域中得到廣泛的推廣,我國近些年也將該模式引入惡性腫瘤的教學以及診療過程中,該模式發揮的作用也越來越重大[9]。MDT診療模式可以避免單一學科或者個人判斷的主觀性,獲得更加合理的診療方案,節省了醫療活動的物質和時間成本,具有較高的效價比。CBL教學是一種以案例為教學中心的教學模式,該模式摒棄了既往醫學帶教中常用的“填鴨式”教學方式,尊重學生的主體地位,首先將與本節課有關的問題提出來,讓學生獨立思考該如何解決問題,該模式的優勢在于不僅可以使學生更好地掌握疾病診療的過程,還可以培養學生獨立思考的能力,同時也可以激發學生們的學習積極性。采用兩種方式結合的方式可以互相取長補短,發揮各自的優勢[10]。
本研究結果顯示,在教學方法評價方面,研究組在活躍課堂氣氛、提高臨床思維能力、提升對結直腸病例的分析能力、加深理論知識的理解等方面的評價較對照組更優(P<0.05),提示CBL聯合MDT的教學方式可以增加教學的趣味性,為學生提供更加廣闊的思考空間。研究組臨床操作、理論知識以及病例分析等客觀成績評分較對照組高(P<0.05),提示聯合教學的方式可提升學生客觀成績,提升教學效果和教學質量。
綜上所述,采用CBL聯合MDT的方式對結直腸外科實習生帶教效果顯著,可有效提升學生積極性,活頁課堂氣氛,提高教學質量。

