自擬生肌復瘍湯用于內鏡黏膜剝離術后胃壁人造潰瘍治療的臨床研究
呂培華,王中琴,鮑金霞,吳紅林,湯明珠,彭江為,屈豪,何佳歡
(湖北省荊門市中醫醫院 脾胃二科,湖北 荊門 448000)
0 引言
內鏡黏膜剝離術(ESD)在臨床上可用于治療消化道早期胃癌,該治療方式具有創傷小、患者可接受多個部位多次治療、恢復快、可提高患者生存質量等多方面優勢[1],且能夠獲取獲得完整的組織病理標本以供分析與診斷病灶性質。ESD術后所形成的潰瘍為術后醫源性潰瘍,即人造潰瘍,需積極給予治療,從而防止繼發的術后出血、穿孔及狹窄等并發癥的發生[2]。本研究旨在探討采取自擬生肌復瘍湯用于內鏡黏膜剝離術后胃壁人造潰瘍治療的臨床療效。
1 資料與方法
1.1 一般資料。選取荊門市中醫醫院2016年12月至2018年12月符合納入標準的行胃ESD術產生人工潰瘍的患者30例,其中男13例,女17例,平均年齡63.7歲,創面面積范圍為1.2×1.5 cm~0.4×0.4 cm,按隨機數字表法將其隨機分為試驗組和對照組,每組15例。觀察組6例,女9例,平均年齡64.1歲,創面面積范圍為1.2×1.5 cm~0.4×0.4 cm。對照組男7例,女8例,平均年齡63.3歲,創面面積范圍為1.1×1.5 cm~0.4×0.4 cm。各組年齡、性別、創面大小均無明顯統計學差異(P>0.05)。其中胃竇ESD 10例,胃體ESD 12例,胃底ESD 5例,賁門ESD 3例;病理結果回報,病變性質為增生性息肉8例,黏膜輕度不典型增生8例,間質瘤6例,異位胰腺3例,早期胃癌5例。納入標準:①符合ESD治療絕對適應證:非浸潤性腫瘤,無論病灶大小;病灶直徑≤2 cm,無合并潰瘍的分化型黏膜內癌。相對適應證:病灶直徑>2 cm,無合并潰瘍的分化型黏膜內癌;病灶直徑≤3 cm,合并潰瘍的分化型黏膜內癌;病灶直徑≤3 cm的分化型淺表黏膜下癌(SM1期),且行ESD術后患者;②均簽署知情同意書;③患者術中無嚴重并發癥,如穿孔、消化道大出血及生命體征不平穩等;④嚴格遵醫囑用藥并在術后按時復查胃鏡者。排除標準:①胃黏膜切除或剝離過程中出現嚴重并發癥如穿孔、上消化道大出血、生命體征不平穩者;②具有引起創面愈合延遲的全身性疾病的患者,如嚴重的糖尿病、尿毒癥、高脂血癥者;③合并有心、腦、肝、腎或造血系統等嚴重的原發性疾病,或有嚴重的精神疾病不能配合者;④過敏體質或者對多種藥物過敏者;⑤懷疑或確定有藥物或究竟濫用史者;⑥正在參加其它藥物臨床試驗的患者。
1.2 方法。所有患者均需做好術前評估,排除手術禁忌證,均采用全身靜脈麻醉,手術操作按標準程序進行,術后均需禁食24 h。對照組:術后予以艾司奧美拉唑鈉粉針劑(產自阿斯利康制藥有限公司)40 mg+0.9%氯化鈉注射液100 mL,1次/d,術后第4 d改為口服泮托拉唑腸溶膠囊40 mg,1次/d,晨起空腹口服。試驗組:在對照組治療的基礎上,于術后第1 d起配合服用(如有鼻胃管者從鼻胃管注入給藥)自擬生肌復瘍湯,其中藥方為黃芪15 g、黨參15 g、白術20 g、苦參10 g、地榆15 g、白芨10 g、白芍15g、白芷12 g、兒茶3 g、乳香5 g、山藥15 g、沒藥5 g、半枝蓮10 g、當歸15 g,1劑/d,水煎服取汁300 mL,分早晚3次溫服[3]。兩組均治療28 d為1個療程。
1.3 判定標準。黏膜修復積分標準:分別于術后治療1月、3月后復查胃鏡,觀察ESD術后人工潰瘍愈合情況及創面處黏膜充血情況。量化評分標準參照韓樹堂的《胃腸腸道間質瘤診療中的中西醫結合方法研究》。①人工潰瘍:0分:白色潰瘍愈合瘢痕;2分:紅色潰瘍愈合瘢痕;4分:愈合期潰瘍;6分:活動期潰瘍;②黏膜充血情況:0分:創面處無黏膜充血;1分:創面處輕度黏膜充血;2分:創面處中度黏膜充血;3分:創面處中度黏膜充血。比較患者治療四周后愈合率、好轉率、并發癥發生率。
1.4 統計學分析。采用SPSS 17.0軟件進行數據統計。計量資料采用均數±標準差()表示。組間比較采用t檢驗,以P<0.05具有統計學意義。
2 結果
2.1 兩組ESD術后人工潰瘍胃鏡下黏膜征象積分比較。兩組患者術后1個月在人工潰瘍、黏膜充血情況比較,差異有統計學意義(P<0.05);術后3個月差異無統計學意義(P>0.05)。術后1個月試驗組在人工潰瘍、黏膜充血上優于對照組,差異有統計學意義(P<0.05),見表1。
表1 兩組ESD術后人工潰瘍胃鏡下黏膜征象積分比較()

表1 兩組ESD術后人工潰瘍胃鏡下黏膜征象積分比較()
組別 例數 人工潰瘍 黏膜充血情況術后1個月 術后3個月 術后1個月 術后3個月對照組 15 1.733±1.4861.067±1.0331.267±1.1000.733±0.884試驗組 15 0.667±0.9760.400±0.8260.533±0.8340.267±0.594
2.2 比較兩組治療四周后愈合率、好轉率、并發癥發生率。治療四周后試驗組患者的愈合率、好轉率均優于對照組,差異有統計學意義(P<0.05),兩組并發癥發生率差異無統計學意義(P>0.05);治療1個月后試驗組在人工潰瘍、黏膜充血上優于對照組,差異有統計學意義(P<0.05),見表2。
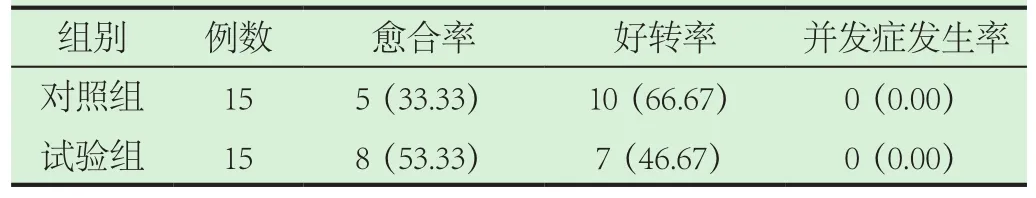
表2 比較兩組治療四周后愈合率、好轉率、并發癥發生率[n(%)]
3 討論
內鏡下黏膜剝離術是近年來用于治療癌前病變和早期胃癌疾病的內鏡微創手術,可使早期消化道癌能夠在內鏡下完整切除,免除了開腹手術的痛苦和器官的切除[4]。該治療方式下造成的潰瘍不同于普通病理性的消化性潰瘍,為人工所致,屬于醫源性潰瘍,稱之為“人工潰瘍”[5]。其創面炎性滲出物較少、纖維性組織增生較少,且手術中創面多用電凝止血,導致創面處供血較差,延緩人工潰瘍的愈合速度。臨床中西醫治療效果較微,本實驗采取自擬生肌復瘍湯治療效果顯著,自擬生肌復瘍湯中的黃芪具有托毒生肌之功效,黃芪、白術、山藥具有健脾益氣之功效,可促進結締組織和新生微血管再生,促進上皮細胞遷移而產生修復胃腸黏膜損傷作用,且具有抗氧化作用,有利于刺激表皮生長因子及其受體的表達引起創面修復[6]。藥方中的白芨、乳香、沒藥、兒茶具有生肌之功效,可改善創面局部微循環,增加胃黏膜的屏障保護作用。黨參具有補中益氣、健脾益肺之功效,可調節胃腸動力,中和胃酸。當歸具有活血化瘀、調經止痛、潤腸通便之功效,可減輕炎癥反應,抑制脂質過氧化反應,清除體內氧自由基[7]。白芷具有散寒祛風、活血排膿、生肌止痛之功效,苦參具有清熱燥濕、殺蟲利尿之功效,且苦參所含的苦參堿可以促進黏膜潰瘍創面修復,加速潰瘍愈合。半枝蓮具有清熱解毒、散瘀止血、利尿消腫之功效,可抑制腫瘤細胞增殖,誘導腫瘤細胞凋亡[8]。本實驗針對自擬生肌復瘍湯聯合艾司奧美拉唑治療與單純使用艾司奧美拉唑治療內鏡黏膜剝離術后胃壁人造潰瘍的臨床效果進行對比。
在本實驗中,對照組給予西醫常規抑酸護胃治療,試驗組在西醫常規治療基礎上聯合口服自擬生肌復瘍湯治療。治療四周后,試驗組患者的愈合率、好轉率均優于對照組患者,差異有統計學意義(P<0.05);治療1個月后試驗組在人工潰瘍、黏膜充血上優于對照組,差異有統計學意義(P<0.05);術后治療3個月后試驗組在人工潰瘍、黏膜充血恢復上與對照組差異無統計學意義(P>0.05)。
綜上所述,針對EGC及胃癌前病變行ESD術后采用自擬生肌復瘍湯治療術后人工潰瘍,既可以輔助人體正氣,促進創面愈合,亦可以祛除邪氣,抗炎、抗腫瘤,預防消化道早期腫瘤再發及進一步惡化可能。

