加味甘麥大棗湯聯合rTMS治療卒中后抑郁臨床觀察
趙玉偉
鄭州人民醫院,河南省鄭州市 450000
腦卒中是臨床常見的急性期腦血管疾病,因各種原因導致腦血管病變或血流障礙造成腦功能障礙。近年來,腦卒中已躍升為社會民眾疾病死因的第一位,有較高的發病率、致殘率、復發率及病死率,成為全球公共衛生組織重點關注問題[1]。腦卒中后抑郁是腦卒中患者常見并發癥,患病率為25.0%~75.0%,嚴重影響患者軀體、認知功能康復效果,甚至會致卒中復發[2]。常規西藥治療卒中后抑郁,雖然有一定效果,但長期應用藥物不斷蓄積,甚至會出現相關性不良反應,使其整體效果欠佳。近年來,物理療法成為治療卒中后抑郁的主要研究方向,重復經顱磁刺激(rTMS)是一種神經刺激技術,通過刺激大腦皮質,促使局部神經元興奮,逐漸成為治療卒中后抑郁的重要措施[3]。但rTMS常作為一種輔助治療手段,探索一種合理、有效的治療方法成為臨床研究熱點。卒中后抑郁在中醫方面屬于“郁證”、“不寐”等范疇,腦卒中后腦髓神機失用、臟腑功能減退,肝氣郁結、痰瘀內阻,而造成情感障礙。因此中醫治療卒中后抑郁時,建議寧心安神、疏肝解郁。本文分析卒中后抑郁患者經加味甘麥大棗湯聯合rTMS治療,旨為臨床治療提供參考,報道如下。
1 資料與方法
1.1 一般資料 選取我院2019年7月—2020年5月收治的60例卒中后抑郁患者,按抽簽分組法分為兩組。對照組30例,男18例,女12例;年齡40~72歲,平均年齡(58.91±6.84)歲;病程1~6個月,平均病程(2.93±0.48)個月。觀察組30例,男20例,女10例;年齡40~72歲,平均年齡(60.04±6.92)歲;病程1~6個月,平均病程(3.02±0.52)個月。兩組基線資料差異無統計學意義(P>0.05),可進行比較。該研究符合本院醫學倫理委員會審批標準,且審核通過。
1.2 入選標準 納入標準:(1)入組患者具備完整的臨床資料、CT、MRI掃描圖像,具有腦卒中發生史;(2)抑郁證符合《中國精神障礙分類與診斷標準》第3版[4]標準;(3)腦卒中發病前未發生意識障礙、精神異常;(4)于腦卒中后3周發病;(5)能理解抑郁量表;(6)知情研究,簽署同意書。排除標準:(1)卒中發病前意識模糊、精神異常;(2)伴失語、聽力障礙;(3)合并心、肝、腎等臟器疾病;(4)合并血液疾病、活動性消化性潰瘍者;(5)有研究藥物過敏史。
1.3 治療方法
1.3.1 對照組口服米氮平(哈爾濱三聯藥業股份有限公司,國藥準字H20060702),30mg/次,1次/d,連續6周。
1.3.2 觀察組采用加味甘麥大棗湯聯合rTMS治療,rTMS:CCY-ⅠA型 rTMS儀(武漢依瑞德公司),標準蝶型雙線圈。患者放松身體,取舒適體位,下顎放置在固定支架,調整磁刺激線圈,中心位于左側前額葉背外側,與頭皮相切,磁刺激頻率10Hz,磁刺激強度90%運動閾值,持續刺激4s,每天刺激20個序列,刺激額葉背外側、頂葉、枕葉等區域,1次/d,每周5次,共6周。加味甘麥大棗湯治療,基本方:百合15g、柴胡12g、甘草15g、小麥30g、紅棗10g、郁金 10g、香附10g、石菖蒲10g、升麻6g。由我院藥室統一煎煮,每劑藥物取藥液300ml,每次服用150ml,2次/d,連續6周。
1.4 觀察指標
1.4.1 比較兩組腦功能改善情況。采用NT9200-19型腦電圖檢查,分析腦電圖α波及θ波頻率改變,記錄腦電圖異常改變率,α波:8~13Hz,θ波:4~7.5Hz;統計治療前后腦電圖異常率。
1.4.2 比較兩組腦源性神經營養因子(BDNF)水平。采集治療前、治療后空腹靜脈血4ml,放射免疫法測定BDNF水平。
1.4.3 比較兩組臨床效果。療效標準:比較兩組漢密爾頓抑郁量表(HAMD)[5]評分,量表有17個條目,總分值< 7分:正常;總分值7~17分:可能抑郁;總分值17~24分:肯定有抑郁癥;總分>24分:抑郁癥嚴重。根據HAMD減分率評價,基本痊愈:HAMD評分減低率超過75%;顯著進步:HAMD評分減低率在50%~74%;進步:減低率在25%~49%;無效:減低率<25%。
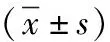
2 結果
2.1 兩組臨床效果比較 觀察組總有效率為96.67%,高于對照組的73.33%,差異有統計學意義(χ2=6.405,P=0.011<0.05),見表1。

表1 兩組臨床效果比較
2.2 兩組HMAD評分、BDNF表達水平比較 兩組患者治療前HMAD評分、BDNF表達水平比較,差異無統計學意義(P>0.05);治療后兩組患者HMAD評分較治療前下降,BDNF表達水平較治療前增加,且觀察組變化差異較對照組明顯,差異有統計學意義(P<0.05),見表2。

表2 兩組治療前、治療后HMAD評分、BDNF表達水平比較
2.3 兩組腦功能改善情況比較 兩組患者治療前均存在α波、θ波頻率異常改變,治療后兩組患者α波、θ波頻率異常發生率較治療前明顯下降,差異有統計學意義(P<0.05),觀察組治療后α波、θ波頻率異常發生率低于對照組,差異有統計學意義(P<0.05),見表3。

表3 兩組腦功能改善情況比較[n(%)]
3 討論
臨床治療卒中后抑郁患者時,常采用三環類、四環類抗抑郁藥物,但其不良反應高,臨床應用受限。物理療法是當前治療卒中后抑郁的主要研究方向,其中rTMS是用于治療神經系統疾病的主要方法,通過無衰減透過顱骨,刺激腦神經,促使神經系統疾病改善。對卒中后抑郁患者采用rTMS治療,通過脈沖磁場作用中樞神經系統,所產生的感應電流,可調整神經細胞動作電位,促使皮質局部、遠處神經元興奮性的改善,使神經網絡恢復重構,刺激神經干細胞及祖細胞的增殖與分化,恢復患者神經系統癥狀[6]。其具體機制可能是rTMS治療卒中后抑郁,能夠減輕腦細胞的氧化損傷;同時rTMS可調節神經系統多巴胺、5-羥色胺、腦源性神經營養因子水平,減輕神經炎癥癥狀,并能作用于背外側前額葉皮層、邊緣系統高度,刺激局部神經元活性,發揮情緒調節、抗抑郁的作用[7]。但單純rTMS治療卒中后抑郁是常作為一種輔助治療手段,整體效果欠佳。此時探索一種合理、有效的治療方法成為臨床研究熱點。卒中后抑郁在中醫方面屬于“郁證”、“不寐”等范疇,腦卒中后機體腦髓神機失用、臟腑功能減退,肝氣郁結、痰瘀內阻,腦絡痹阻、元神失養,而導致患者出現情感障礙。《內經》記載“木郁達之,火郁發之,土郁奪之,金郁泄之,水郁折之”,故早有文獻指出郁證治療方法。甘麥大棗湯具備的養心安神、疏肝解郁作用,符合《素問·臟氣法時論》記載的“肝苦急,急食甘以緩之”宗旨。方中小麥有養心安神的作用;紅棗有養胃健脾、益血補氣、安神寧心的作用;百合有滋陰潤肺、寧心安神之功;柴胡有疏肝解郁、和表解里的作用;郁金有活血止痛、行氣解郁、清心涼血的作用;香附有疏肝解郁、通絡止痛、理氣寬中的功效;石菖蒲有通絡止痛、鎮靜安神的作用;升麻有清熱解毒、升陽舉陷的功效;甘草有補脾益氣、清熱解毒、通絡止痛的之功;同時能消除藥物烈性,調和諸藥之功。全方共奏養心安神、疏肝解郁之功。本文結果顯示,觀察組總有效率高于對照組,治療后HAMD評分低于對照組,差異有統計學意義(P<0.05)。其結果表明,加味甘麥大棗湯聯合rTMS治療卒中后抑郁獲得理想效果,提高患者恢復效果。BDNF是維持機體神經細胞生存、提高突觸神經可塑性的重要因子,且參與了神經元的生存、分化、生長發育過程。因腦卒中后抑郁患者神經系統受損,大量神經元凋亡,使BDNF表達明顯降低。同時卒中后抑郁患者額葉、顳葉、枕葉部位存在低灌注,使腦神經細胞功能降低,出現情感淡漠、行為緩慢情況。通常額葉腦細胞電活動以去同步化過程,α波明顯減少,θ波增加,因卒中后抑郁患者腦功能下降,極易出現α波、θ波頻率異常[8]。本文中,觀察組治療后BDNF表達水平高于對照組,α波、θ波頻率異常發生率低于對照組(P<0.05)。結果提示,加味甘麥大棗湯聯合rTMS可增加卒中后抑郁患者BDNF表達水平,改善腦電圖功能。可能是采用rTMS能刺激局部神經元活性,恢復腦神經功能;同時聯合加味甘麥大棗湯治療,具有養心安神、疏肝解郁的功效,能夠阻斷腦損傷病變,減少神經元的凋亡,調理臟腑功能,恢復機體陰陽平衡,以此緩解患者精神癥狀,提高其治療效果。
綜上所述,加味甘麥大棗湯聯合重復經顱磁刺激治療腦卒中后抑郁獲得讓人滿意的理想效果,能夠明顯減輕患者抑郁程度,腦功能改善顯著,促進神經元的生存、生長,臨床價值高,有積極推廣意義。

