宮腔鏡術中行血氣分析在水中毒防治中的效果觀察
李嘉琳
福建省德化縣醫院婦科 362500
宮腔鏡手術既是一種檢查手段,也是一種治療手段,作為一種經自然腔道的手術方式,因其創傷小、恢復快、住院時間短的特點,成為婦科疾病的主要治療手段[1-2]。宮腔鏡手術主要選擇靜脈全身麻醉,麻醉期間當機體所攝入水總量大大超過了排出水量,導致水分在體內潴留,引起血漿滲透壓下降和循環血量增多時就會引起水中毒,又稱稀釋性低鈉血癥[3-4]。而手術期間若是沒有準確及時地進行早期預測和判斷水中毒,將給患者帶來致命的傷害。有研究中指出,在經尿道前列腺汽化電切術中進行血氣分析,能起到較好防治水中毒的效果[5]。血氣分析能有效判斷患者機體是否存在酸堿平衡失調,評估缺氧和缺氧程度,在保證手術順利實施方面發揮重要作用。但目前關于宮腔鏡手術水中毒的報道往往局限于臨床搶救及護理。為了更好地分析血氣分析在宮腔鏡術中水中毒的預測價值,本研究回顧性分析340例行宮腔鏡手術患者的臨床資料,旨在為后期血氣分析的實施提供理論支持。具示如下。
1 資料與方法
1.1 一般資料 回顧性分析2016年1月—2019年12月我院實施宮腔鏡手術術中發生水中毒患者60例臨床資料,將其納入A組,并選取同期我院實施宮腔鏡手術術中未發生水中毒患者280例臨床資料,將其納入B組。A組、B 組年齡、收縮壓(SBP)、舒張壓(DBP)、心率、美國麻醉醫師學會(ASA)分級、病灶類型等基本資料比較差異無統計學意義(P>0.05),具有可比性。見表1。

表1 兩組基本資料比較
1.2 入選標準 納入標準:符合宮腔鏡手術指征;術前血離子檢查正常;近3個月無糖皮質激素及鎮痛藥物使用史;病例資料完整;既往無宮腔鏡檢查史。排除標準:精神疾病及意識障礙;合并腫瘤疾病;合并肝、腎、腦等器官嚴重病變;免疫系統異常;麻醉藥物過敏;凝血功能異常;機體耐受力差;處于疾病炎癥階段。
1.3 方法 所有患者均在術前完善各種常規檢查,在手術前8h禁食,術前4h禁飲,術前0.5h肌肉注射戊乙奎醚(成都力思特制藥股份有限公司,生產批號20150606、20180105,規格:1ml∶1mg)0.5mg。進入手術室后開通外周靜脈,連接多功能監測儀,常規監測各項生命體征。即刻采集患者非輸液性手臂動脈血進行血氣分析,并在之后每10min進行1次血氣分析。兩組患者均給予面罩吸氧5min,保持血氧飽和度在98%,然后靜脈注射鹽酸瑞芬太尼(江蘇恩華藥業股份有限公司,生產批號20150704、20180206,規格:2mg)4μg/kg;把控輸注丙泊酚(廣東嘉博制藥有限公司,生產批號20150807、20180306,規格:10ml∶100mg)2μg/ml;同時靜脈注射苯磺順阿曲庫銨(海南皇隆制藥股份有限公司,生產批號20150916、20180611,規格:5mg)0.15mg/kg;并進行氣管插管,持續泵入丙泊酚4~6mg/kg維持麻醉。選擇Olympus宮腔鏡,術中注入5%葡萄糖溶液膨宮,膨宮壓力在80mmHg,進液速度為200ml/min,實施宮腔鏡手術。
1.4 評價指標 統計并比較兩組麻醉后開始手術時(T0)、手術10min(T1)、手術20min(T2)、手術30min(T3)、手術40min(T4)、手術50min(T5)、手術60min(T6)時的血紅蛋白(Hb)、動脈血氣血鈉值(Na+)、血漿氫離子濃度指數(pH)。
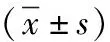
2 結果
2.1 宮腔鏡手術各時點Hb、Na+、pH檢查結果 兩組患者完成麻醉開始手術后T1、T2、T3、T4、T5、T6時Hb、Na+、pH均低于T0,且呈連續下降趨勢,差異有統計學意義(P<0.05);A組術中T1、T2、T3、T4、T5、T6時Hb、Na+、pH均低于B組,差異有統計學意義(P<0.05)。見表2。

表2 兩組患者宮腔鏡手術各時點Hb、Na+、pH檢查結果比較
2.2 在T1~T6不同時點Hb、Na+、pH預測水中毒價值 繪制ROC曲線,結果顯示Hb在T2時預測預測水中毒的價值最好,見表3、圖1。Na+在T2時預測水中毒的價值最好,見表4、圖2。pH在T2時預測預測水中毒的價值最好,見表5、圖3。

圖2 T1~T6不同時點Na+預測水中毒價值ROC曲線圖

圖3 T1~T6不同時點pH預測水中毒價值ROC曲線圖

表5 在T1~T6時點pH預測水中毒價值統計

圖1 T1~T6不同時點Hb預測水中毒價值ROC曲線圖

表3 在T1~T6時點Hb預測水中毒價值統計

表4 在T1~T6時點 Na+預測水中毒價值統計
3 討論
一般而言,因各種原因攝入過多水分時,機體會進行自我調節,使尿液形成和排出增加,保持進出平衡。但若是短時間內攝入過多,超過尿液形成和排出速度時,則水分在體內潴留,會引發水中毒等一系列不良后果[6-7]。而水中毒作為一種嚴重的并發癥,在宮腔鏡手術全身麻醉期間時有發生,當前缺少高效的早期預測手段。
一旦患者出現較為明顯的臨床癥狀,已經并發水中毒,且對患者的生命健康產生威脅。水中毒輕者會表現為眼瞼和球結膜水腫、多尿,水中毒嚴重者會引起急性左心衰竭、嚴重心律失常、肺水腫和腦水腫等一系列臨床癥狀,甚至出現死亡[8-9]。若是通過患者的臨床癥狀來判定是否出現水中毒,存在時間差,具有很明顯的滯后性[10]。水中毒患者不僅會有臨床癥狀表現,還有相應的實驗室指標異常改變,其中包括電解質中Na+降低、血漿滲透壓下降、血常規中Hb或者出現代謝酸中毒等[11-13]。因為電解質中Na+降低會導致水電解質紊亂,繼而無法維持細胞內環境的穩定以及身體各個組織細胞的供血及新陳代謝,尤其對于循環系統、神經系統的影響較大,相應的生理功能及機體的物質代謝會出現障礙。并且水電解質紊亂期間會影響患者的體液酸堿平衡,導致代謝性酸中毒,pH降低。Hb是紅細胞的主要組成成分,能和氧氣結合,運輸氧氣和二氧化碳。因此,Hb降低提示患者有出現水中毒的風險。宮腔鏡手術中由于膨宮壓力和灌流介質作用,可致液體在短時間內大量進入機體,當機體吸收量超過一定閾值(>1 000ml),出現以血液滲透壓下降、稀釋性低鈉血癥及血容量過多為主要特征的臨床綜合征。此時患者常先感覺到煩躁不安,主要表現為胸悶、氣促、咳嗽等。隨著病情演變,患者逐漸出現頭痛、嘔吐、昏睡,嚴重者可出現呼吸困難,甚至引起死亡。
術中進行血氣分析能有效監測Hb、Na+、pH指標,通過觀察上述指標的變化情況做出水中毒的早期預測;且針對Hb、Na+、pH異常下降的患者可及時采取相應措施予以糾正,能有效降低水中毒嚴重程度[14-15]。本文結果顯示,兩組患者完成麻醉開始手術后T1~T6各時點的Hb、Na+、pH均低于T0,呈連續下降趨勢,且A組術中T1~T6各時點Hb、Na+、pH均低于B組,表明宮腔鏡術中實施血氣分析能有效進行水中毒的早期預測和輔助診斷。宮腔鏡手術時間越長,越容易發生以血液滲透壓下降、稀釋性低鈉血癥及血容量過多為主要特征的臨床綜合征。臨床綜合征最早發生在手術開始后15~20min,最晚發生在術后48h,多數在術中發生,尤其是手術時間超過1h,其發生風險增加[16]。本文繪制ROC曲線,結果顯示Hb、Na+、pH在T2時預測水中毒的價值均最好。表明在T2時刻進行血氣分析較其他時刻能夠更為高效地預測水中毒的發生情況。因此,建議臨床在手術實施20min內便可實施血氣分析來進行水中毒的早期預測以及輔助診斷,并且在明確診斷后需要即刻采取搶救措施,包括立即停止宮腔操作,面罩給氧或呼氣末正壓通氣,保持呼吸道通暢,靜脈注射利尿劑,根據血氣分析糾正水電解質紊亂、酸堿平衡失調,做好保溫、腦保護措施,密切監測生命體征等。
綜上所述,宮腔鏡術中早期實施血氣分析來監測Hb、Na+、pH等指標能更好地預測和輔助診斷水中毒,以便及時采取相應措施予以治療,降低水中毒發生率。

