FEER、NEU%、IL-6、RBC-C3bR在腦梗死繼發Ⅲ、Ⅳ度褥瘡感染患者中表達及與預測創面愈合的價值研究
鮑利改,董 謙
(1.北京市房山區良鄉醫院全科醫學科,北京 102488;2.首都醫科大學附屬北京朝陽醫院內科,北京 100069)
褥瘡即壓力性損傷,在世界范圍內被列為嚴重傷害患者的五大因素之一,亦是花費最高的一種并發癥,給患者、家庭、社會帶來沉重的經濟和醫療負擔[1-2]。腦梗死患者由于年齡較大、病情危重、長期臥床、合并糖尿病等,導致組織受壓、缺血、壞死,是褥瘡及高分度褥瘡的高發人群,深入了解腦梗死患者繼發Ⅲ、Ⅳ度褥瘡感染的相關機制,早期預測創面愈合情況,對指導臨床決策、干預等具有重要意義[3-4]。免疫黏附促進因子(forming enhancement rosetterate,FEER)、紅細胞C3b受體花環率(erythrocyte C3b receptor wreath rate,RBC-C3bR)均為紅細胞免疫指標,在傷口感染的發生及機體免疫應答中起到重要作用[5]。中性粒細胞主要功能是負責人體的免疫功能,能調節血管通透性、疼痛、血液凝固、炎癥反應等,在褥瘡患者皮膚及皮下組織中均可檢測到中性粒細胞浸潤[6-7]。白細胞介素6(interleukin-6,IL-6)是一種促炎因子,可加重褥瘡創面炎癥反應,減緩創面愈合速度[8]。現階段關于FEER、中性粒細胞百分比(neutrophil%,NEU%)、IL-6、RBC-C3bR在腦梗死繼發Ⅲ、Ⅳ度褥瘡感染患者中表達及與預測創面愈合價值的研究鮮見,本研究對此進行探討,旨在為臨床診治疾病提供參考,報告如下。
1 資料與方法
1.1一般資料 選取2018年4月—2020年2月北京市房山區良鄉醫院收治的43例腦梗死繼發Ⅲ度褥瘡感染者(Ⅲ度組)、43例腦梗死繼發Ⅳ度褥瘡感染者(Ⅳ度組)及43例正常人群(對照組)作為研究對象。納入標準:①病例均符合壓力性損傷診斷標準[9];②褥瘡分度Ⅲ、Ⅳ度;繼發于腦梗死后;③入組前無相關治療史。排除標準:①合并肺部感染等其他感染類疾病者;②自身免疫疾病者;③癌癥患者;④血液系統疾病者;⑤出血傾向或活動性出血者。
本研究獲醫院倫理委員會審核批準,患者及家屬知情同意并簽署知情同意書。
1.2方法
1.2.1資料收集 收集入組者性別、年齡、體重指數、腦梗死病程、飲酒史、吸煙史、合并疾病、神經缺損程度資料,其中神經缺損程度根據發病時美國國立衛生研究院卒中量表(National Institute of Health Stroke Scale,NIHSS)評估,評分5~15分為中度,16~42分為重度,采用Epi Data 3.02雙人雙錄,保證數據錄入的準確性。
1.2.2褥瘡分度標準[9]Ⅲ度:損傷到達真皮層,有明顯滲出和感染,出現組織壞死,無明顯疼痛;Ⅳ度:損傷達肌腱或骨質,明顯滲出和感染,大量組織壞死,伴或不伴疼痛。
1.2.3治療方法 均采用負壓封閉引流聯合敏感抗菌藥物進行治療,先清除壞死組織,徹底消毒創面及周圍組織,再給予負壓封閉引流,有潛行與竇道傷口用愛康膚銀敷料填塞,外貼棉墊覆蓋保濕材料,妥善固定,更換敷料的時機是外層敷料被滲出液濕透2/3時。治療10 d、20 d時分別對創面愈合情況進行評估,待創面情況改善后實施Ⅱ期修復手術。
1.2.4創面愈合標準[9]創面無滲液和壞死組織,無水腫,完全愈合,肉芽組織生長呈新鮮、粉紅顆粒狀,有植皮和皮瓣轉移條件。
1.2.5褥瘡愈合計分量表(pressure ulcer scale for healing,PUSH)[10]PUSH量表包含創面面積、24 h滲液、組織形態,最高分17分,分值越高,愈合狀態越差。
1.2.6各指標檢測 分別于治療前、治療10 d、治療20 d采集患者肘部靜脈血5 mL,采用全自動生化分析儀(美國MD公司魅力2000型)檢測NEU%;并取標本3 000 r/min離心5 min,留取血清和下層紅細胞,采用酶聯免疫吸附法檢測血清IL-6,試劑盒購于美國羅氏公司;采用流式細胞儀(美國Coulter EPICSXL型)檢測下層紅細胞FEER、RBC-C3bR水平。
1.3觀察指標 ①比較各組一般資料、FEER、NEU%、IL-6、RBC-C3bR水平。②分析FEER、NEU%、IL-6、RBC-C3bR與褥瘡分度的關系。③比較創面愈合與未愈合者FEER、NEU%、IL-6、RBC-C3bR水平。④比較創面愈合與未愈合者PUSH評分,分析FEER、NEU%、IL-6、RBC-C3bR與PUSH評分的相關性。⑤分析FEER、NEU%、IL-6、RBC-C3bR預測創面愈合的價值。
1.4統計學方法 應用SPSS 22.0統計學軟件處理數據。計量資料兩組間比較采用t檢驗,多組間比較采用單因素方差分析,兩兩比較采用LSD-t檢驗,不同時間點、組別交互作用下FEER、NEU%、IL-6、RBC-C3bR采用重復測量方差分析法檢驗,計數資料比較采用χ2檢驗,Spearman分析FEER、NEU%、IL-6、RBC-C3bR與褥瘡分度的關系,采用Pearson分析FEER、NEU%、IL-6、RBC-C3bR與PUSH評分的相關性,采用受試者工作特征曲線(receiver operating characteristic,ROC)及ROC下面積(area under the curve,AUC)分析FEER、NEU%、IL-6、RBC-C3bR預測創面愈合的價值。P<0.05為差異有統計學意義。
2 結 果
2.1各組一般資料、FEER、NEU%、IL-6、RBC-C3bR比較 各組年齡41~84歲,組間性別、年齡、體重指數、腦梗死病程、飲酒史、吸煙史、合并疾病、神經缺損程度比較差異無統計學意義(P>0.05);FEER、RBC-C3bR:Ⅳ度組<Ⅲ度組<對照組,NEU%、IL-6:Ⅳ度組>Ⅲ度組>對照組,組間比較差異有統計學意義(P<0.05)。見表1。

表1 各組一般資料、FEER、NEU%、IL-6、RBC-C3bR比較
2.2FEER、NEU%、IL-6、RBC-C3bR與褥瘡分度的關系 FEER、RBC-C3bR與褥瘡分度呈負相關,NEU%、IL-6與褥瘡分度呈正相關(P<0.05)。見表2。

表2 FEER、NEU%、IL-6、RBC-C3bR與褥瘡分度的關系
2.3創面愈合與未愈合者FEER、NEU%、IL-6、RBC-C3bR比較 不同時間點、組間、組間·不同時間點FEER、NEU%、IL-6、RBC-C3bR比較,差異均有統計學意義(P<0.05);治療10 d創面愈合者FEER、RBC-C3bR呈升高趨勢,NEU%、IL-6呈降低趨勢,且治療20 d各指標與治療10 d比較,差異有統計學意義(P<0.05);創面未愈合者治療10 d FEER、RBC-C3bR高于治療前,NEU%、IL-6低于治療前(P<0.05);創面愈合者治療10 d、20 d FEER、RBC-C3bR高于未愈合者,NEU%、IL-6低于未愈合者(P<0.05)。見表3。
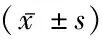
表3 創面愈合與未愈合者FEER、NEU%、IL-6、RBC-C3bR比較
2.4FEER、NEU%、IL-6、RBC-C3bR與PUSH評分的相關性 創面愈合者治療10 d與20 d PUSH評分低于未愈合者(P<0.05)。治療10 d與20 d FEER(r=-0.897、-0.629,P<0.001)、RBC-C3bR(r=-0.708、-0.513,P<0.001)與PUSH評分呈負相關,NEU%(r=0.826、0.701,P<0.001)、IL-6(r=0.850、0.766,P<0.001)與PUSH評分呈正相關(P<0.05),且治療10 d的相關性強于治療20 d,見表4。
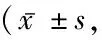
表4 創面愈合與未愈合者PUSH評分比較
2.5FEER、NEU%、IL-6、RBC-C3bR預測創面愈合的價值 由于治療10 d FEER、NEU%、IL-6、RBC-C3bR與PUSH評分的相關性較強,故采用治療10 d各指標水平預測創面愈合,通過ROC分析可知,單一指標中,IL-6預測創面愈合的AUC最大(0.823),各指標聯合預測創面愈合的AUC為0.896,大于任一單一指標,見圖1、表5。

圖1 FEER、NEU%、IL-6、RBC-C3bR預測創面愈合的價值

表5 ROC分析結果
3 討 論
以往觀點認為,紅細胞主要功能是運輸氧氣和二氧化碳,但隨著相關研究推進,人們發現紅細胞表面存在天然免疫分子,可清除循環免疫復合物、識別黏附、殺傷抗原,在免疫調節中占有很重要的地位[11-12]。FEER、RBC-C3bR均為紅細胞免疫因子,在急性喉炎等炎癥類疾病及輪狀病毒感染等疾病中表達顯著降低,并與疾病嚴重程度有關[13-14]。但在腦梗死后褥瘡感染領域的報道鮮見,本研究創新性探討發現,FEER、RBC-C3bR在腦梗死繼發Ⅲ、Ⅳ度褥瘡感染患者中表達明顯降低,與褥瘡分度呈負相關,參與了腦梗死繼發Ⅲ、Ⅳ度褥瘡感染發生及病情的惡化。腦梗死繼發Ⅲ、Ⅳ度褥瘡感染患者局部皮膚組織糜爛、壞死、出血,造成紅細胞數量減少,引起FEER、RBC-C3bR水平降低,使免疫復合物清除受阻,又抑制了紅細胞天然免疫能力,為褥瘡感染的發生創造了有利條件,形成惡性循環,故亦與褥瘡分度有關。FEER、RBC-C3bR水平增加,能增強紅細胞免疫功能,有助于抵抗褥瘡感染,從而加快創面愈合。后續的ROC分析顯示,FEER、RBC-C3bR預測創面愈合的AUC分別為0.714、0.709,呈現出一定預測價值,能為臨床早期預測創面愈合提供參考,從而指導臨床干預。
中性粒細胞是人體內數量最多的白細胞類型,來源于骨髓,具有殺菌、吞噬、趨化等作用,當機體存在炎癥時,其被趨化性物質吸引至炎癥部位,在血流不暢、腫脹、缺氧情況下,仍可生存,在非特異性細胞免疫系統中扮演重要角色[15-16]。本研究結果顯示,Ⅲ度組、對照組、Ⅳ度組NEU%依次升高,NEU%與褥瘡分度、PUSH評分呈正相關,表明NEU%參與了腦梗死繼發Ⅲ、Ⅳ度褥瘡感染,并與病情程度、創面愈合有關。郭聲敏等[17]報道,降低NEU%可縮短褥瘡患者創面愈合時間,改善感染程度,本研究觀點與之相似。褥瘡患者皮膚受損,存在局部炎癥反應,中性粒細胞被激活,故較正常人群明顯升高,NEU%被趨化至受損部位,在酶作用下,生成前列腺素、血栓素,使血管通透性增加,引起疼痛、炎癥,從而影響創面愈合[18-20]。因此對褥瘡患者,可采取一定措施降低NEU%,以改善患者病情程度,加快創面愈合,同時治療褥瘡時,動態監測NEU%有助于療效的評估。由于治療10 d NEU%與PUSH評分的相關性較強,故采用治療10 d NEU%水平預測創面愈合,發現NEU%預測創面愈合的AUC為0.819,呈現出較高的預測價值。
IL-6是多種感染類疾病中研究的熱點指標之一,被證實具有加重、放大炎癥反應的作用[21-22]。本研究結果顯示,Ⅲ度組、對照組、Ⅳ度組IL-6依次升高,IL-6與褥瘡分度呈正相關,提示IL-6參與了腦梗死繼發Ⅲ、Ⅳ度褥瘡感染,并與褥瘡分度有關。蘭園淞等[23]報道,IL-6在化療大鼠褥瘡中表達升高,并與皮膚肌肉損傷程度分布呈正相關,本研究結論與之相似。且本研究還發現,IL-6與創面愈合有關。采用相關藥物降低Ⅲ、Ⅳ期褥瘡患者IL-6表達,可縮小褥瘡總面積,促進創面愈合[24]。腦梗死繼發Ⅲ、Ⅳ度褥瘡感染患者,褥瘡部位組織壞死嚴重,伴有明顯紅腫熱,可刺激IL-6的產生,并進一步加重膿腫狀態,采用負壓引流等治療后,IL-6等炎性因子顯著減少,有效抑制了創面炎癥反應,為創面愈合提供了有利條件[25]。IL-6這一動態變化特點提示,對IL-6進行監測,能及時評估褥瘡治療效果,呈持續降低趨勢常提示創面趨于愈合。同時采用具有抗炎作用敷料或藥物等,抑制IL-6表達,有助于患者病情恢復。ROC分析顯示,單一指標中,IL-6預測創面愈合的AUC最大,能為臨床預測創面愈合提供可靠參考。
綜上所述,腦梗死繼發Ⅲ、Ⅳ度褥瘡感染患者治療前FEER、RBC-C3bR表達顯著降低,NEU%、IL-6表達顯著升高,治療后FEER、RBC-C3bR升高及NEU%、IL-6降低可預示創面趨于愈合,檢測治療后10 d各指標水平有望成為預測創面愈合的生物標志物。

