丁苯酞聯合雙抗療法對老年急性分水嶺腦梗死患者血液流變學及近期神經功能恢復的影響
馮勇
在腦血管病的臨床診療中,急性分水嶺腦梗死是腦梗死類型中較為常見的一種,其發病機制復雜且不完全清楚[1]。大多數學者認為微栓塞和腦組織灌注不足在本病的發生發展中扮演著重要的角色。阿司匹林是治療急性分水嶺腦梗死的常用藥物,是一種抗血小板藥物,而且不同抗血小板治療的作用機制間存在相同點與差異點,因此臨床上廣泛采用不同抗血小板治療的聯合治療,其中最常用的是氯吡格雷與阿司匹林的聯合治療,即為雙抗療法,但部分患者的療效并不理想,因此尋找更有效或聯合用藥成為現階段臨床研究的熱點[2-3]。丁苯酞是我國自主研制的一種治療腦卒中的新藥,近年來有研究指出其在急性腦梗死患者中的治療效果較好,具有較好的抗腦血栓形成及抗血小板聚集的作用,從而有效促進患者的神經功能恢復[4-5]。為此筆者選取筆者所在醫院收治的老年急性分水嶺腦梗死患者80例為觀察對象,以分析丁苯酞聯合雙抗療法對老年急性分水嶺腦梗死患者血液流變學及近期神經功能恢復的影響,旨在為臨床研究提供數據支持,現報道如下。
1 資料與方法
1.1 一般資料
選取2016年1月-2020年12月筆者所在醫院收治的老年急性分水嶺腦梗死患者80例作為此次研究對象。納入標準:均經影像學等檢查后確診為急性分水嶺腦梗死,均為首次發病;年齡60~80歲;發病至入院接受治療時間在48 h內;臨床資料完整。排除標準:入組前3個月內發生過嚴重的心臟、肝臟、腎臟等重要臟器疾病及惡性腫;凝血功能異常,伴有出血傾向性疾病;經影像學檢查,患者有腦出血、顱內血腫等病史;存在精神或者智力障礙等。患者及家屬治療配合度較高,自愿參與本研究,簽署知情同意書。本研究經過醫學倫理委員會審核。根據患者治療方法的不同將其分為研究組和對照組,每組40例。兩組一般資料比較差異無統計學意義(P>0.05),有可比性,見表1。
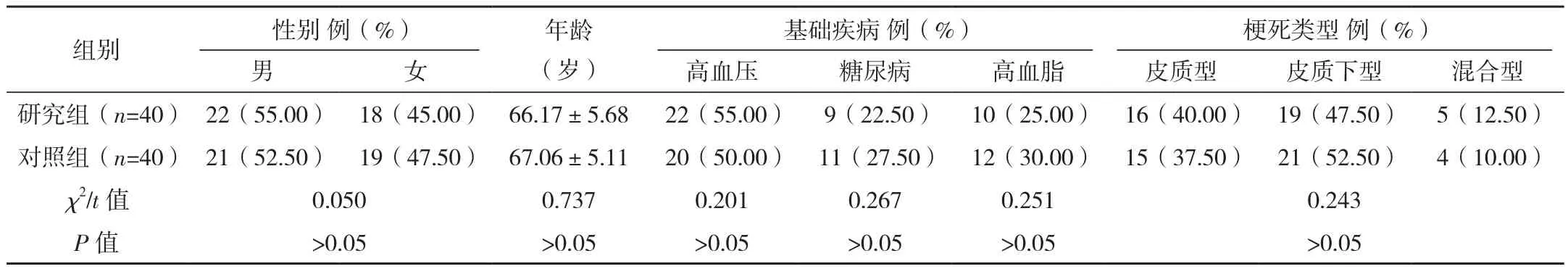
表1 兩組一般資料比較
1.2 方法
兩組均進行常規治療,控制患者的基礎疾病,如降糖降脂、調節血壓等,并給予抗感染、營養腦部神經、改善腦組織微循環、調節水電解質平衡等藥物。在此基礎上,對照組實施雙抗療法,口服阿司匹林腸溶片(江蘇恩華藥業股份有限公司,國藥準字H32025931)50 mg/次,2次/d,口服硫酸氫氯吡格雷片(樂普藥業股份有限公司,國藥準字H20123116)75 mg/次,1次/d。研究組實施丁苯酞聯合雙抗療法,雙抗療法與對照組相同,另外給予丁苯酞氯化鈉注射液(石藥集團恩必普藥業有限公司,國藥準字H20100041,100 ml∶丁苯酞25 mg與氯化鈉0.9 g)行靜脈滴注,2次/d,100 ml/次,滴注時間不可過短,滴注1 h左右。兩組均治療2周觀察療效。治療期間密切關注患者的是否有出血情況,并給予對癥處理。
1.3 觀察指標及評價標準
比較兩組臨床療效、治療前后血液流變學[全血高切黏度(high shear viscosity,HSV)、血漿黏度(plasma shear viscosity,PSV)、血細胞比容(hematocrit,HCT)、紅細胞沉降率(erythrocyte sedimentation rate,ESR)、全血低切黏度(low shear viscosity,LSV)]及神經功能恢復情況[采用美國國立研究院卒中量表(national institute of health stroke scale,NIHSS)進行評價,分值范圍0~42分,分數越高,表示神經功能缺損程度越嚴重]、治療期間出血情況(牙齦、皮下、消化道等部位)。
療效評價標準,顯效:患者臨床癥狀消失,無后遺癥,NIHSS評分下降程度高達85%及以上;有效:患者臨床癥狀明顯改善,伴有輕度的肢體障礙,NIHSS評分下降程度介于60%~84%;無效:患者癥狀、NIHSS評分等均無改善。總有效率=(顯效+有效)/總例數×100%[6-7]。
1.4 統計學處理
本研究數據采用SPSS 17.0統計學軟件進行分析和處理,計量資料以(±s)表示,采用t檢驗,計數資料以率(%)表示,采用χ2檢驗,P<0.05為差異有統計學意義。
2 結果
2.1 兩組臨床療效對比
研究組臨床治療總有效率為92.50%,明顯高于對照組的75.00%,差異有統計學意義(P<0.05),見表2。
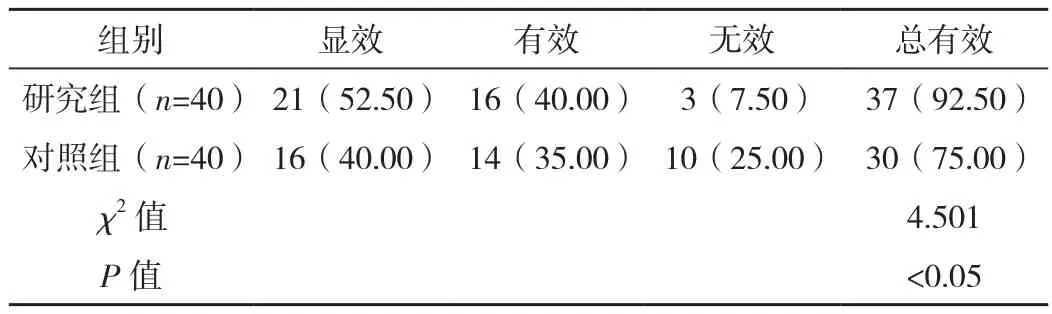
表2 兩組臨床療效對比 例(%)
2.2 兩組治療前后血液流變學指標對比
治療前,兩組血液流變學指標比較,差異無統計學意義(P>0.05);治療后,兩組HSV、PSV、HCT、ESR水平均低于治療前(P<0.05),且研究組HSV、PSV、HCT、ESR水平均低于對照組,差異有統計學意義(P<0.05);但兩組治療后LSV水平比較,差異無統計學意義(P>0.05),見表3。
表3 兩組治療前后血液流變學指標對比 (±s)
*與本組治療前比較,P<0.05。
PSV(mPa·s)LSV(mPa·s)HCT(%)ESR(mm/h)治療前 治療后 治療前 治療后 治療前 治療后 治療前 治療后 治療前 治療后研究組(n=40) 7.26±2.81 4.39±1.79*12.01±1.25 12.10±1.30 3.76±1.01 1.20±0.59*46.03±7.67 40.82±3.32*16.38±2.79 5.92±1.58*對照組(n=40) 7.38±3.02 5.94±1.63*11.87±1.34 11.94±1.28 3.69±0.99 3.15±1.32*46.22±6.98 43.51±3.54*16.47±3.02 8.67±1.36*t值 0.184 4.049 0.483 0.555 0.313 7.747 0.116 3.505 0.138 8.343 P值 >0.05 <0.05 >0.05 >0.05 >0.05 <0.05 >0.05 <0.05 >0.05 <0.05組別 HSV(mPa·s)
2.3 兩組治療前后神經功能情況對比
兩組治療前NIHSS評分比較,差異無統計學意義(P>0.05);兩組治療后NIHSS評分均低于治療前(P<0.05),且研究組NIHSS評分低于對照組,差異有統計學意義(P<0.05),見表4。
表4 兩組治療前后神經功能情況對比 [分,(±s)]
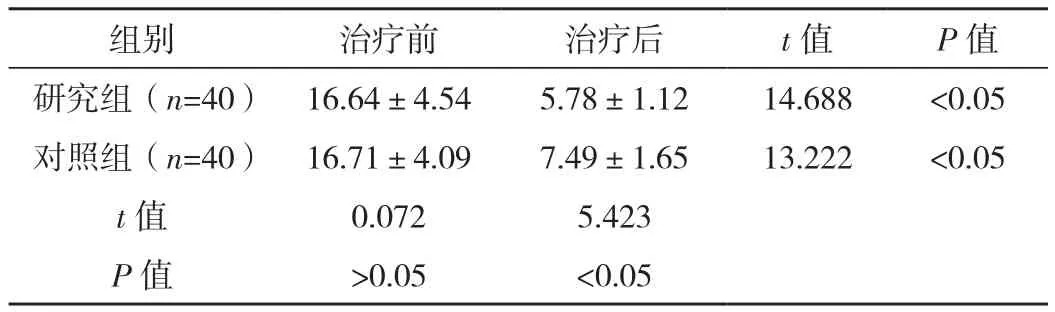
表4 兩組治療前后神經功能情況對比 [分,(±s)]
組別 治療前 治療后 t值 P值研究組(n=40) 16.64±4.54 5.78±1.12 14.688 <0.05對照組(n=40) 16.71±4.09 7.49±1.65 13.222 <0.05 t值 0.072 5.423 P值 >0.05 <0.05
2.4 兩組治療期間出血情況對比
在治療期間,兩組出血率均較低,經藥量稍做調整后緩解,兩組出血率比較差異無統計學意義(P>0.05),見表5。
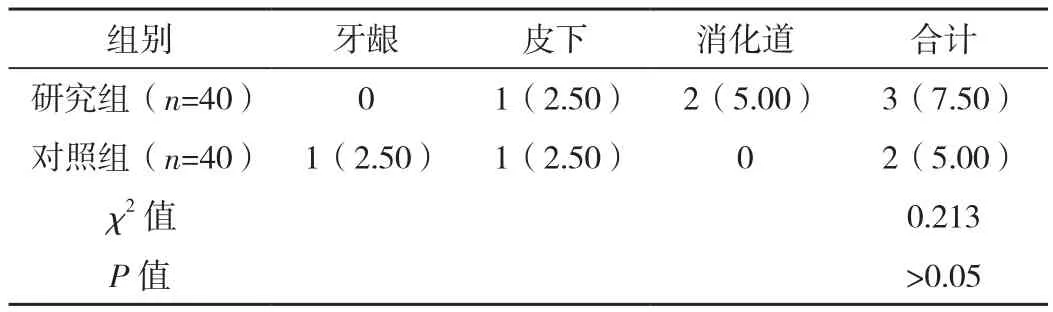
表5 兩組治療期間出血情況對比 例(%)
3 討論
分水嶺型腦梗死是指發生在大腦兩條主要動脈交界處的一種類型,可分為皮質型、皮質下型、混合型。有研究指出,腦灌注不足與微栓塞聯合作用是導致患者發病的主要機制,早期治療不當易發展為進展性大面積腦梗死,其致殘率和死亡率都很高,不容忽視[8-10]。據報道,分水嶺型腦梗死在進展性腦梗死中較為常見,因此研究分水嶺型腦梗死的治療具有重要的臨床意義[11]。
以往的研究指出,動脈源性血栓中血小板的含量較高,因此抗血小板藥物治療對于分水嶺腦梗死等動脈源性腦梗死意義重大[12];而心源性血栓富含紅細胞/纖維蛋白,因此主要給予抗血小板藥物治療[13]。但隨著抗凝治療與機械取栓的不斷發展,以往的研究觀點受到質疑,有研究指出,心源性腦梗死與大動脈粥樣硬化性腦梗死中富含紅細胞血栓的比例無顯著性差異,血栓中血小板與白細胞的比例也無顯著差別[14-16]。目前分水嶺型腦梗死的常規治療主要是雙抗、改善腦循環、調節脂質穩定斑塊、擴大容積等。由于該病的發病機制和病因,常規治療難以達到預期效果。
隨著臨床對該疾病的不斷研究,近年來有研究指出丁苯酞在急性腦梗死中的治療效果較為理想,可起到保護腦細胞,改善神經功能的作用[17]。丁苯酞為我國自主研制的治療缺血性腦卒中的新藥,是人工合成的消旋體,其具有抑制神經細胞凋亡、恢復缺血區腦能量代謝、抗血栓形成等多重藥理學作用[18]。筆者聯合丁苯酞與雙抗療法對分水嶺腦梗死患者進行治療,結果顯示:研究組臨床治療總有效率為92.50%,明顯高于對照組的75.00%(P<0.05);兩組治療后NIHSS評分均低于治療前(P<0.05),且研究組NIHSS評分低于對照組,差異有統計學意義(P<0.05);在治療期間,兩組出血率均較低,兩組出血率比較差異無統計學意義(P>0.05)。結果提示,聯合治療的效果較好,且安全性較高。
有研究指出,在腦梗死的發展過程中,患者血液處于高凝、高黏度、高凝集狀態,血液黏度、HCT均呈現升高的狀態,而且紅細胞沉降速度加快。這種變化不僅是腦梗死的危險因素,還能導致腦血流量的減少,誘發疾病進展,嚴重影響患者的預后[19]。因此,有研究指出,改善血液循環,改善血液流變學指標是該疾病臨床治療的重要目標之一[20-21]。本研究結果顯示:兩組治療后HSV、PSV、HCT、ESR水平均低于治療前(P<0.05),研究組HSV、PSV、HCT、ESR水平均低于對照組,差異有統計學意義(P<0.05);但兩組治療后LSV水平比較,差異無統計學意義(P>0.05)。結果提示,聯合治療可有效改善患者的血液微循環。
綜上所述,丁苯酞聯合雙抗療法治療老年急性分水嶺腦梗死患者的效果較好,該種治療方案可明顯改善患者的血液流變學指標,而且對患者近期的神經功能恢復具有積極影響,具有較高的臨床應用價值。

