SBK、FS-LASIK與SMILE屈光手術治療近視患者臨床效果對比
吳湘
近年來,角膜屈光手術發展迅速,在臨床上治療近視得到了廣泛應用,而對于手術安全性評價的一個重要的指標是角膜屈光手術對患者角膜內皮細胞的影響,角膜內皮細胞是角膜最內層的單層細胞組織,且不可再生,有效維持角膜的正常功能和透明性[1-2]。目前臨床上常用的角膜屈光手術有角膜板層刀制瓣的準分子激光角膜磨鑲術(sub-Bowman’s keratomileusis,SBK)、飛秒激光制瓣的準分子激光角膜磨鑲術(femtosecond laser-assisted laser in situ keratomileusis,FS-LASIK)、飛秒激光小切口角膜基質透鏡取出術(small incision lenticule extraction,SMILE),不同術式的手術效果及對角膜內皮細胞的影響尚不明確[3],本文旨在對比分析SBK、FS-LASIK與SMILE屈光手術治療近視患者臨床效果,現報告如下。
1 資料與方法
1.1 一般資料
選取2019年2月-2020年1月收治的126例近視患者作為研究對象,納入標準:年齡18歲以上;2年內近視度數變化低于0.5 D,近視度數低于-7.00 D,雙眼近視;屈光介質基本透明;術前停戴隱形眼鏡2周以上;符合屈光手術的治療指征;配合醫生完成相關術前檢查。排除標準:合并青光眼、結膜炎、糖尿病視網膜病變;既往角膜屈光手術;眼球結構畸形;精神障礙;凝血系統障礙;妊娠及哺乳期患者。研究經倫理委員會批準,患者術前簽署知情同意書,自愿參與本研究。按照患者就診順序分為A、B、C組,各42例(84眼),經統計學分析三組患者性別、年齡及術前眼科指標比較差異無統計學意義(P>0.05),具有可比性,見表1、表2。
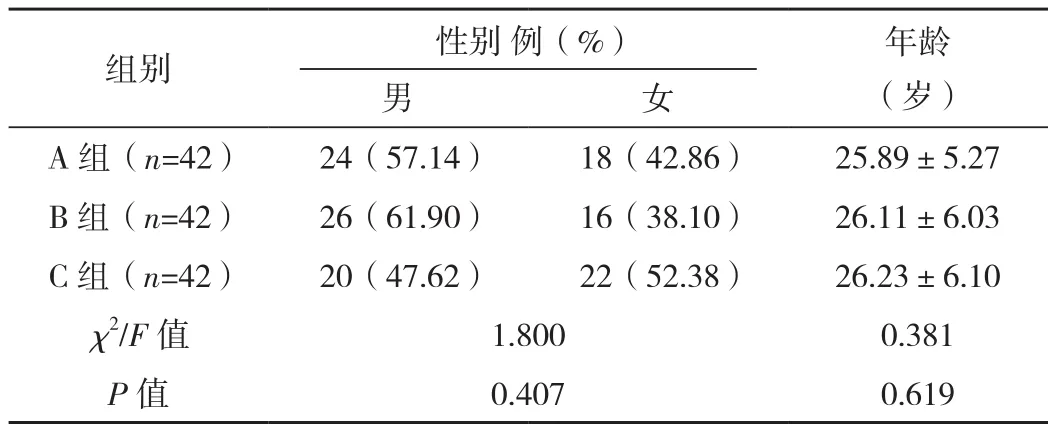
表1 三組性別、年齡比較
表2 三組術前眼科指標比較 (±s)

表2 三組術前眼科指標比較 (±s)
注:CCT為中心角膜厚度(central corneal thickness);RST為殘余基質層厚度(residual stromal thickness)。
組別 CCT(μm) 眼壓(mmHg) RST(μm)A 組(n=84) 529.20±23.44 16.95±1.84 314.36±26.20 B 組(n=84) 534.26±22.98 17.03±1.69 310.05±25.12 C 組(n=84) 530.33±24.01 16.89±1.54 311.35±25.83 F值 0.52 0.43 0.40 P值 0.48 0.57 0.59
1.2 治療方法
1.2.1 術前準備 三組患者術前常規應用左氧氟沙星滴眼液[生產廠家:參天制藥株式會社能登工廠(日本)參天制藥(中國)有限公司分裝,批準文號:國藥 準 字 J20150106, 規 格:24.4 mg∶5 ml)]術 前 3 d使用,1滴/次,4次/d,鹽酸奧布卡因滴眼液(生產廠家:Santen Pharmaceutical Co.,Ltd.,批準文號:H20100363,規格:20 ml∶80 mg),術前 1 min使用,1滴/次,表面麻醉。
1.2.2 手術方法 A組給予SBK治療,設備儀器:EX500準分子激光儀、一次性OUP刀頭、SBK自動微型角膜刀,在角膜中央在鼻側的角膜瓣使用刀頭作蒂,直徑8.5 mm,厚度90 μm,翻轉角膜瓣,并啟動準分子激光儀器按照術前計劃治療屈光度,并對角膜基質進行切削[(直徑(6.14±0.40)mm],復位角膜瓣,平衡鹽液對角膜瓣下進行沖洗,對位準確。
B組給予FS-LASIK治療,設備:VisuMax飛秒激光儀,設定參數:頻率500 kHz、角膜厚度100 μm、瓣直徑8.0~8.5 mm,蒂在上方,寬度4 mm,其余手術步驟與內容與A組一致。
C組給予SMILE治療,設備與B組一致,設定參數:頻率500 kHz,角膜帽厚度120 μm,直徑7.5~7.6 mm,微透鏡直徑6.0~6.5 mm,透鏡邊緣角度、切口位置分別為90°、135°,寬度2 mm,設定為激光切削模式,完成飛秒激光切削后從切口中將分離的基質透鏡。
1.2.3 術后處理 左氧氟沙星滴眼液,1滴/次,4次/d,連續滴眼2周,0.1%氟米龍滴眼液[生產廠家:參天制藥株式會社能登工廠(日本)參天制藥(中國)有限公司分裝,批準文號:國藥準字J20180068,規格:5 ml∶5 mg]劑量:1滴 /次,第 1周 4次 /d,每周逐漸減少1次,連續滴眼4周,0.3%玻璃酸鈉眼液[生產廠家:參天制藥株式會社能登工廠(日本)參天制藥(中國)有限公司分裝,批準文號:國藥準字H20171192,規格:5 ml∶15 mg],4 次 /d,連續點眼3個月。
1.3 觀察指標及評價標準
1.3.1 矯正效果 等效球鏡度(manifest refraction spherical equivalent,MRSE)、裸眼視力,檢查設備:NIDEK電腦驗光角膜曲率儀、標準對數遠視力表,檢測時間:術后1周及術后1年。
1.3.2 角膜內皮細胞 中央角膜內皮細胞密度(ECD),檢查設備:非接觸型SL-5D角膜內皮顯微鏡,檢測時間:術后1周及術后1年,內皮細胞面積的變異系數(CV)、六邊形內皮細胞百分比,檢查設備:非接觸型SL-5D角膜內皮顯微鏡,檢測時間:術后1周及術后1年,其中術后ECD計算公式:ECD1=[1+(t2×k2/nc)]/[1+(t1×k1/nc)]×ECDm,ECD1:術后實際ECD;ECDm:術后ECD測量值;t1:術前中央角膜厚度;t2:術后中央角膜厚度;k1:術前角膜表面曲率;k2:術后角膜表面曲率;nc:角膜屈光指數(1.376)[4]。
1.4 統計學處理
本研究數據采用SPSS 22.0統計學軟件進行分析和處理,符合正態分布的計量資料以(±s)表示,采用方差分析,兩兩比較采用SNK-q檢驗,不符合正態分布的數據以中位數四分位數表示M(P25,P75),采用Kruskal-Wallis H檢驗,計數資料以率(%)表示,采用χ2檢驗,P<0.05為差異有統計學意義。
2 結果
2.1 矯正效果比較
三組術后1周、1年裸眼視力及MRSE指標水平比較差異無統計學意義(P>0.05),見表3。
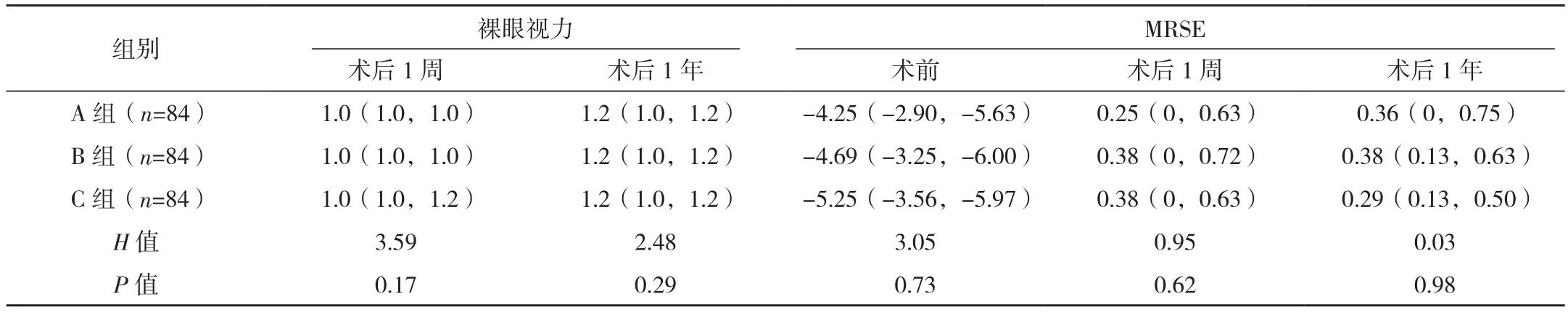
表3 三組矯正效果比較M(P25,P75)
2.2 角膜內皮細胞變化比較
三組術前、術后1周、術后1年ECD指標水平比較,差異均無統計學意義(P>0.05),見表4。
表4 三組角膜內皮細胞變化比較 [個/m2,(±s)]

表4 三組角膜內皮細胞變化比較 [個/m2,(±s)]
組別 術前 術后1周 術后1年A組(n=84) 3 004.27±250.06 2 798.39±300.00 3 000.05±350.13 B組(n=84) 2 987.33±248.33 2 844.91±298.89 2 961.11±347.26 C組(n=84) 2 995.26±249.59 2 830.49±300.05 2 934.67±349.36 F值 0.429 0.921 0.662 P值 0.571 0.108 0.338
3 討論
近年來,伴隨著角膜屈光手術的不斷發展,手術效果和安全性不斷提高,常見的術式有SBK、FSLASIK、SMILE,臨床研究顯示:飛秒激光制瓣的手術更加穩定、安全,提高可預測性,可能逐漸取代機械刀,SMILE手術具備微創、無角膜瓣等優點,減少發生角膜瓣相關并發癥發生的風險,提高在臨床上的應用[5-6]。角膜內皮細胞與角膜后彈力層緊貼,不可再生,其作用是有效維持角膜的穩定性和透明性,促使角膜保持含水狀態更加合適,既往臨床實踐研究顯示:不同的角膜屈光手術對于內皮細胞的功能均存在影響[7],但是三種術式治療近視的效果及角膜內皮細胞的影響的對比的研究較少。
角膜屈光手術在治療近視過程中可能對角膜內皮形態學變化造成影響,其中SBK術式包括短暫的負壓吸引、機械角膜板層到制作角膜瓣,并且還有一次準分子激光掃描;FS-LASIK手術則需要短暫的負壓吸引,分離角膜基質層間,飛秒激光掃描及準分子激光掃描,SMILE手術的負壓吸引時間較長,飛秒激光掃描包括基底、角膜帽、邊切、切口等,并且需要分離和取出角膜基質間微透鏡,增加角膜的壓力和感染,手術過程中需要利用矯正透鏡下增加10 μm的底座幫助分離操作,SMILE 術中分離的角膜基質內微透鏡與角膜內皮面更加接近,SBK的負壓吸引力最高[8-10],因此,理論上認為不同的手術對于角膜內皮細胞的影響是不同的,因此,評價手術對于內皮細胞功能的影響,對于評估手術治療近視的安全性具有積極的意義。
臨床上常用于評價角膜內皮細胞的指標有ECD、CV及六邊形內皮細胞百分比,本研究對比SBK、FS-LASIK、SMILE術后中央角膜內皮細胞ECD,分析不同屈光矯正手術對于中央角膜內皮細胞的影響,既往有研究顯示:非接觸角膜內皮顯微鏡檢查對于ECD的結果有影響,因此本研究在術后測量角膜ECD時采取了校正公式計算ECD,確保統計指標的客觀性[11-12]。
本研究顯示:SBK、FS-LASIK、SMILE治療的近視患者術后1周、1年裸眼視力及MRSE指標水平比較差異無統計學意義(P>0.05),均獲得良好的視力,同時三組患者術后1周、1年ECD比較差異均無統計學意義(P>0.05),故SBK、FS-LASIK、SMILE治療近視患者對于患者的視力恢復及對于角膜內皮細胞的影響相當。
綜上所述,SBK、FS-LASIK與SMILE屈光手術治療近視患者均可獲得良好的視力,且無損害視力的相關并發癥,并且對角膜內皮細胞的影響相當,需要臨床上進一步研究。

