初產婦產后抑郁發生現狀及其影響因素
徐小琴 汪勇俊
產后抑郁癥是一種臨床上比較常見的非精神病性抑郁綜合征,患者常表現為煩躁、悲傷、沮喪、焦慮、恐懼等負性情緒,同時伴有頭昏、乏力及失眠等軀體癥狀,嚴重者甚至能夠出現幻覺或自殺行為[1]。產婦在妊娠期時體內各項應激反應狀態和激素水平產生巨大變化,且妊娠引起的身體結構和外在身材的巨大改變,另外產婦在分娩期承受著精神及軀體疼痛雙方面的壓力,這些因素均對產婦的身心健康及社會功能的適應度造成嚴重的影響,極易引發產婦不良心理反應,最終致其產生病理性變化,如產后抑郁情緒的發生。初產婦缺乏分娩經驗,情緒起伏較大,導致其患產后抑郁癥的概率偏高,臨床研究發現,產后抑郁不但對初產婦身心健康產生了不利影響,還可能影響嬰幼兒的行為發展和情商、智商發育,給家庭及社會造成巨大危害[2]。因此,及時準確評估初產婦產后精神、情緒狀態,并積極找出引起初產婦產后焦慮抑郁的影響因素,予以相應干預措施,降低產后抑郁發病率,是促進初產婦產后良好恢復和構建和諧家庭生活的關鍵。本研究通過探討初產婦產后抑郁發生現狀及其影響因素,以期為臨床預防及改善產后抑郁發生提供指導。
1 資料與方法
1.1 一般資料
回顧性分析2020年10月-2021年1月本院139例初產婦的臨床資料。納入標準:(1)首次妊娠;(2)單胎妊娠;(3)產后隨訪5周,臨床病歷資料完整。排除標準:(1)合并妊娠期相關并發癥產婦;(2)嚴重心、肝、腎功能不全產婦;(3)嬰兒有心臟病等嚴重疾病或發育障礙;(4)存在精神疾病、智力障礙。根據產婦產后是否發生抑郁分為對照組(產后未發生抑郁,n=106)和觀察組(產后發生抑郁,n=33)。年齡 21~43歲, 平 均(32.56±3.32) 歲; 孕 周 36~41周,平均(38.64±1.62)周;體質量53~77 kg,平均(65.64±3.62)kg。
1.2 方法
在初產婦順產后2~3 d、剖宮產后4~5 d采用愛丁堡產后抑郁量表(EPDS)表評價產婦產后抑郁狀態[3]。該量表涉及心境、樂趣、自責、焦慮等共10個條目,按0~3分進行4級評分,量表總得分范圍0~30分。EPDS量表得分≥10分判斷為產后抑郁狀態,得分越高表明產婦抑郁癥狀越嚴重。該量表在專人說明調查意義和量表填寫方法后,產婦自愿填寫完成,當場回收,本研究共發放調查量表139份,回收率和有效率均為100%。
查閱病例資料,收集產婦家庭資料,記錄兩組年齡、定期產檢情況、分娩方式、新生兒健康狀況、產后出血情況、新生兒性別、生產時間、文化程度、對醫護人員滿意情況、是否意外妊娠、母乳喂養與否、陪伴分娩與否等。采用單因素分析影響初產婦產后抑郁發生的相關因素,采用Logistic多因素回歸分析影響初產婦產后抑郁發生的獨立危險因素。
1.3 統計學處理
本研究數據采用SPSS 20.0統計學軟件進行分析和處理,計量資料以(±s)表示,采用t檢驗,計數資料以率(%)表示,采用χ2檢驗,多因素分析采用Logistic回歸分析,P<0.05為差異有統計學意義。
2 結果
2.1 初產婦產后抑郁發生情況
本院139例初產婦中,有33例初產婦EPDS量表得分≥10分,診斷為產后抑郁,初產婦產后抑郁發生率為23.74%。
2.2 影響初產婦產后抑郁發生的單因素分析
單因素分析結果顯示,不同年齡、產后出血情況、生產時間、母乳喂養情況、陪伴分娩情況的初產婦抑郁發生情況比較差異無統計學意義(P>0.05);未定期接受產檢、行剖宮產手術、新生兒不健康、意外妊娠、新生兒性別為女、文化程度低、對醫護人員不滿意可能是影響初產婦產后抑郁發生的相關因素(P<0.05),見表 1。
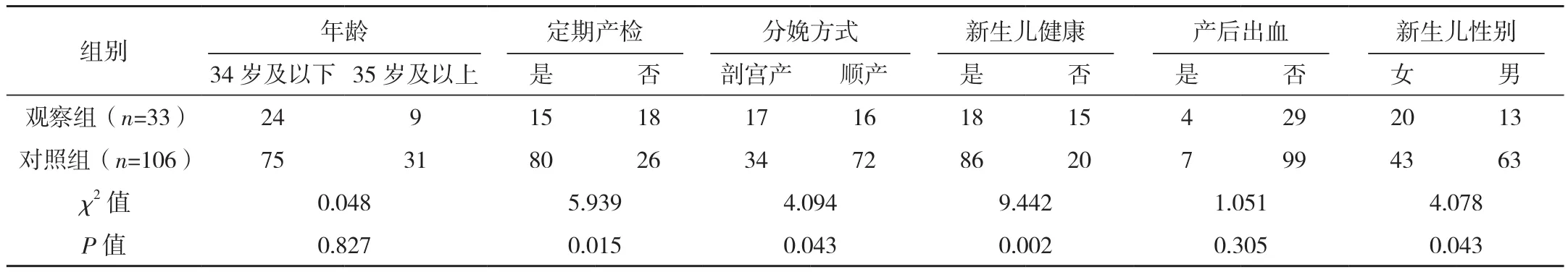
表1 影響初產婦產后抑郁發生的單因素分析 例
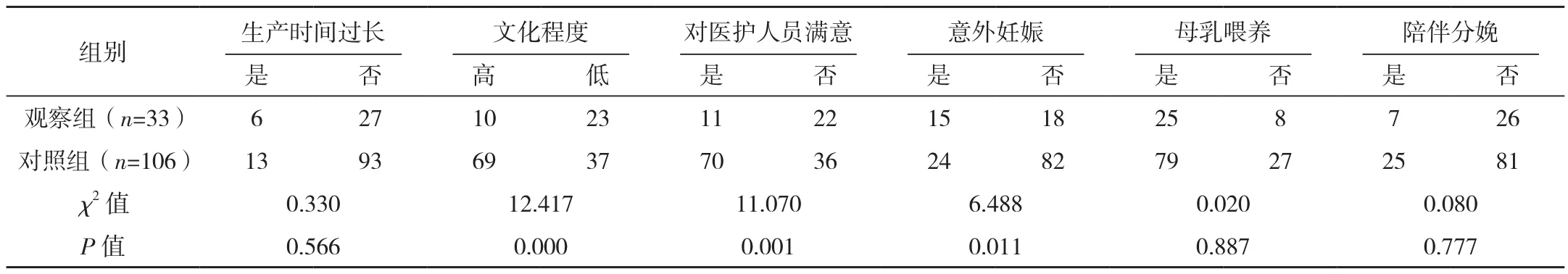
表1 (續)
2.3 影響初產婦產后抑郁發生的多因素分析
將單因素分析中差異有統計學意義的指標納入多因素Logistic回歸模型,進行多因素分析,結果顯示,新生兒性別為女、文化程度低、對醫護人員不滿意是影響初產婦產后抑郁發生的獨立危險因素(P<0.05),見表2。
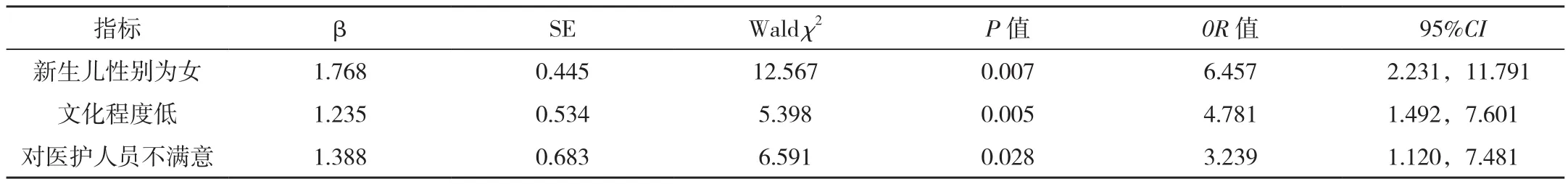
表2 影響初產婦產后抑郁發生的多因素分析
3 討論
產后抑郁是產婦分娩后在產褥期發生的抑郁,是一種非精神病性的抑郁綜合征,據臨床流行病學研究調查發現,其發病率占分娩婦女的5%~25%[4]。初產婦在妊娠期機體面臨重大生理應激及生理變化,且伴隨著新生兒的降臨,初產婦在面對社會及家庭角色轉換問題時,因缺乏育兒及自我護理知識經驗,易產生沖突和適應不良的現象,若此時初產婦身心調整不及時,產后極易出現焦慮、抑郁等不良情緒,導致產后抑郁的出現[5]。產后抑郁是一種嚴重性情緒低落癥狀,患者主要表現為抑郁、悲傷、沮喪、哭泣、易激惹、煩躁等不良心理癥狀,嚴重者甚至出現幻覺和自殺傾向,不僅嚴重影響母嬰身心健康,還影響夫妻關系和社會穩定[6]。因此,積極找出影響初產婦產后抑郁的危險因素,并予以改善措施,對促進產婦身心健康、維持家庭及其社會穩定發展具有重要意義。此外,本研究結果還發現,不同年齡、產后出血情況、生產時間、母乳喂養情況、陪伴分娩情況初產婦抑郁發生的情況比較差異無統計學意義(P>0.05)。單因素分析結果顯示,未定期接受產檢、行剖宮產手術、新生兒不健康、意外妊娠、新生兒性別為女、文化程度低、對醫護人員不滿意可能是影響初產婦產后抑郁發生的相關因素。經進一步多因素分析結果顯示,新生兒性別為女、文化程度低、對醫護人員不滿意是影響初產婦產后抑郁發生的獨立危險因素(P<0.05)。
本研究結果提示未定期接受產檢的初產婦具有較高的產后抑郁發病率。這可能是因為受家庭經濟條件、居住范圍等因素影響,部分初產婦難以做到定期產檢。而隨著廣播電視媒體及互聯網的發展,產婦能夠從電視或手機中了解定期產檢對孕期保健的重要性,故未及時接受產檢的初產婦因對胎兒發育情況處于未知狀態在孕期內易產生焦慮、抑郁等不良情緒,從而促使產后出現相關負面情況[7]。因此醫護人員在臨床工作中,需對孕產婦著重強調定期產檢的重要性,確保產婦按時接受產檢,以降低產后抑郁發生率。另外,意外妊娠的初產婦發生產后抑郁的可能性更大,這可能是因為意外妊娠的初產婦對懷孕和新生兒降臨缺乏準備,整個孕期均處于緊張的狀態,情緒波動較為嚴重,導致產后抑郁癥發生率較高。此外,剖宮產手術分娩作為一個應激原,自身切口疼痛及術后并發癥的緊張,易引發產婦焦慮、抑郁等不良情緒,導致產后抑郁發生率較高[8]。本研究結果還發現,新生兒不健康初產婦有較高的產后抑郁發病率。新生兒健康狀況是初產婦產后最關心問題之一,若新生兒健康狀況不良將導致初產婦心理巨大的落差,易使產婦出現自責、后悔等情緒,擔心孩子日后的成長發育等問題,進而誘發焦慮抑郁等不良情緒,因此醫護人員在臨床產檢工作中,應嚴密監測并保障胎兒健康狀態[9]。
本研究結果發現,新生兒性別為女是影響初產婦產后抑郁發生的獨立危險因素之一。受我國傳統觀念“重男輕女”的影響,部分家庭特別是農村家庭十分看中新生兒的性別,新生兒的性別可能會影響夫妻關系、婆媳關系,初產婦因過度考慮公婆、配偶及周圍環境,擔心自己周圍親朋好友不像過去一樣關心自己,導致心理負擔較重,產后情緒較為低落,從而引起產后抑郁的發生[10]。因此醫護人員在臨床產檢工作中需對初產婦及其家庭成員灌輸男女平等思想,降低其對胎兒性別關注度,并告知胎兒性別取決于夫妻雙方,從而減少產后焦慮抑郁情緒發生。另外,本研究結果提示文化程度低是影響初產婦產后抑郁發生的獨立危險因素。受教育程度較低的初產婦多數不能積極主動地獲取知識,過于依賴醫務人員給予的相關信息,應對對策較為缺乏,不能正確處理分娩后出現的部分突發情況,易形成焦慮等心理負擔,從而導致較高的產后抑郁發生率。因此醫護人員在孕期教育工作中,應根據產婦受教育程度及時調整相關教育知識,避免產婦不理解相關母嬰知識現象的出現,確保其有效掌握孕期知識,從而減少產后不良情緒的出現[11]。此外,本研究結果還發現,初產婦對醫護人員工作不滿意是影響產后抑郁發生的獨立危險因素。醫護人員是初產婦及妊娠期照護工作的主要依賴群體,若醫護人員對初產婦給予的關心不夠,或技術不夠熟練,難以滿足初產婦護理需求,容易造成產婦誤解,使其對醫護人員專業技能產生質疑,擔心影響康復效果,進而產生焦慮、抑郁等負面情緒[12]。因此,在初產婦妊娠過程中,醫護人員應建立良好的醫患關系,以良好態度與產婦進行交流,充分關心愛護產婦及新生兒,并觀察產婦心理情緒變化,及時予以心理疏導,讓產婦感受到親切溫暖的關懷,確保產婦保持良好情緒,以降低產后不良情緒發生率。
綜上所述,新生兒性別為女、文化程度低、對醫護人員不滿意是影響初產婦產后抑郁發生的獨立危險因素,在臨床中應進行密切關注。

