楊利學教授“三位一體”外治療法治療神經根型頸椎病的臨證經驗*
孫 鈺 指導 楊利學
(陜西中醫藥大學,陜西 咸陽 712000)
楊利學教授,陜西省名中醫,陜西省中醫、中西醫結合骨傷專業委員會主任委員,陜西省骨傷重點學科帶頭人,陜西中醫藥大學骨傷專業學術帶頭人、骨傷教研室主任、碩士研究生導師,陜西中醫藥大學附屬醫院博士后導師,從事骨傷專業醫、教、研工作,致力于骨傷臨床與生物力學的研究30余年,在中西醫結合診治骨傷疾病方面積累了豐富臨床經驗。筆者有幸跟隨楊師學習,受益匪淺,現將其以“筋骨并重”相結合的理念治療神經根型頸椎病(CSR)的經驗整理并匯報如下。
CSR主要由于人們生活方式改變致使頸部長期慢性勞損,引起頸椎間盤退變、椎體不穩,最終導致頸椎間盤突出、鉤椎關節、關節突關節異常增生,從而壓迫、刺激相應神經根所導致,尤以下部頸椎(C3~C7)最為多見[1]。臨床常表現為頭、頸、肩部疼痛麻木無力感,麻木感常放射至手指,嚴重者可出現神經支配區域相關肌肉的萎縮,極大降低了患者的生活質量[2]。目前臨床對于CSR的治療多采用口服藥物、神經阻滯、局部藥物注射等方式,但臨床較難獲得滿意療效且花費較大、不良反應較多[3]。
楊利學教授認為,口服藥物雖然能夠通過減輕病變部位水腫而緩解臨床癥狀,但不能從根本上解決神經根的壓迫問題,故在診治CSR時楊教授主張以外治法為主,口服藥物為輔的治療原則。其結合人體生物力學特性創新性地提出量化定位角度牽引與“整頸三步九法”的治療方法,同時運用陜西中醫藥大學附屬醫院院內制劑熱敷散進行輔助治療。楊教授通過“三位一體”外治療法緩解了神經根的壓迫,臨床療效顯著,且副作用小、患者接受度高。現將其治療經驗及具體步驟總結如下。
1 發病機制
中醫學將CSR歸于“骨痹”“筋痹”“痹證”的范疇。《素問·長刺節論篇》對筋痹一詞作了解釋,即“病在筋,筋攣節痛,不可以行,名曰筋痹”[4]。關于痹證的病因《靈樞·五邪》云“邪在腎,則病骨痛,陰痹……肩背頸項痛,時眩”,而《靈樞·經筋》中言“經筋之病,寒則筋急”。《雜病廣要》曰“若氣滯血瘀,經絡不行,臂痛不能舉”。楊利學教授認為,中醫學中“骨錯縫、筋出槽”貫穿著頸椎病發生發展的全過程,其是導致頸椎生物力學失衡的主要因素。同時楊教授結合古代典籍中對于痹證的描述提出:飲食失當、情志失調、肝腎虧虛、氣血不足等患者內在因素與長期慢性勞損、外傷及風、寒、濕邪侵襲等外在因素加重了患者“骨錯縫、筋出槽”的狀況,長此以往進而引起CSR的發生。即《類證治裁·痹癥》中云“諸痹……良由營衛先虛,腠理不密,風寒濕乘虛內襲。正氣為邪所阻,不能宣行,因而留滯,氣血凝澀,久而成痹”[5-6]。
楊教授在生物力學層面將CSR的發病歸結于人體頸部力學平衡系統紊亂所致,認為正常情況下,頸椎的動力平衡系統與靜力平衡系統共同組成了人體頸部力學平衡系統。其中頸、項、背部的肌肉構成了脊柱的動力平衡系統,屬于外源性穩定系統,而椎體、椎間盤、韌帶及各種附件構成了脊柱的靜力平衡系統,屬于內源性穩定系統。頸部正常的屈伸、旋轉功能則建立在完整的頸部力學平衡系統之上[7]。在頸椎病發病早期,由于頸部的慢性勞損、外力損傷以及風寒濕邪等邪氣侵襲,從而導致頸、項、背部肌肉失去正常的生理功能,進而改變頸部肌群的正常應力,最終出現機體頸部動力平衡的紊亂,若病情持續加重至中后期則在動力系統失衡的基礎上出現了頸椎靜力系統的失衡[8-9],久則出現頸椎間盤突出、鉤椎關節增生、椎體失穩等器質性病變的表現。
2 “三位一體”外治療法
2.1 量化定位角度牽引 牽引治療是臨床中各種無禁忌證頸椎病的首選治療方式,早在《仙授理傷續斷秘方》對于頸椎病的牽引治療就有“凡拔伸者,且要兼顧左右骨如何出,有正拔伸者,有斜拔伸者”的描述。其優點眾多,不僅可以通過限制頸椎活動減少組織充血水腫、減輕頸項部肌肉痙攣、緩解間盤壓力,而且能夠改善頸椎小關節的紊亂、增大椎間隙,從而緩解神經根受壓情況[10]。然而楊教授發現,臨床中常用的中立位牽引由于無法針對患者頸椎的不同病變部位或不同生理曲度做出相應調整,故很難獲得較為滿意的療效且不良反應較多[11]。基于此,楊利學教授依據頸椎生物力學特性,以中立位牽引治療為基礎,根據不同患者的不同病變節段,率先提出量化定位角度牽引療法。其是對傳統中立位牽引治療的改進,彌補了其對于個體化差異患者牽引時的不足,能夠通過影像學診斷根據患者不同的病變節段,確定責任椎間隙與責任椎體,從而選擇不同的牽引方式和角度,使牽引的應力直達病所,從而從根本上緩解了患者神經根壓迫,重建脊柱力學平衡,在實施過程中獲得了較為廣泛的認可[12]。具體操作步驟如下:患者取坐位,囑患者腰背部盡量緊貼椅背,頭微微前傾,將下頜骨放于前方枕頜帶中,而后方枕骨粗隆部則緊貼后方枕頜帶,此時詢問患者枕頜帶松緊,以舒適為度,后進行固定,固定時應避免前方枕頜帶過于貼近下頜骨,從而壓迫前方氣管。牽引重量視患者神經壓迫輕重而定。一般情況下男性起始牽引重量3.5 kg,女性起始牽引重量2.5 kg,后逐步增加,以患者舒適為度。總體牽引重量不得超過患者體質量的1/6。此時結合患者頸部影像學檢查,與病變節段的神經定位診斷標準(詳見表1)進行牽引角度的選擇(詳見表2)。1)若病變累及C2~4,牽引力線沿頸椎后伸位5~20°進行。2)若病變累及C4~5,牽引力線沿頸椎中立位0°進行。3)若病變累及C5~6,牽引力線沿頸椎前屈位5~15°進行。4)若病變累及C6~7,牽引力線沿頸椎前屈位15~20°進行。同時需要注意的是,當病變節段位于C5~7時,若結合頸椎X線片,患者頸椎曲度與正常變化不大或稍有變直時,應選擇上述牽引角度。若患者頸椎曲度完全消失時,牽引力線應沿頸椎前屈位0~5°進行。若患者頸椎呈反屈狀態時,牽引力線應沿頸椎中立位0°進行。詳細牽引過程見圖1。一般患者牽引7次1療程,連續治療2個療程。具體角度選擇見圖1。
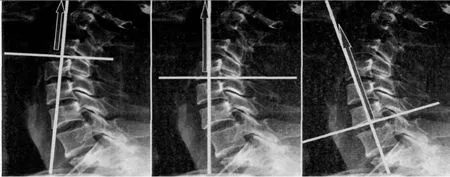
圖1 量化定位角度牽引圖示

表1 病變節段神經定位診斷標準

表2 牽引力線角度選擇
2.2 整頸“三步九法”推拿 《黃帝內經》中最早提出了“筋骨辨證”的理論體系,而后隋代巢元方的《諸病源候論》對“筋骨辨證”理論做出了進一步的闡釋,提出在治療筋痹病時“筋骨同治,筋骨并重”的治療原則,清代吳謙在《醫宗金鑒》中將“筋骨并重”理念作為貫穿全書的核心思想[13]。“整頸三步九法”正是“筋骨并重”理念的充分體現。其是楊利學教授通過多年臨床經驗,在施氏整頸手法的基礎上,將石氏、王氏傷科手法的優點相結合創立而成。可分為理筋平衡、正骨平衡、通絡平衡3步,同時配合運用多種手法,對頸部關鍵穴位進行重點刺激,從而達到重建脊柱力學平衡系統的目的[14]。這正是手法治療頸椎病“從痹論治”“從經筋論治”的靈活運用。楊利學教授認為:筋束骨,附著于骨上,骨骼的屈伸旋轉等運動受筋的帶動,而適度、合理地運用推拿手法不僅可以減輕局部軟組織粘連,從而改善頸部“骨錯縫、筋出槽”的狀況,而且還能夠降低椎間盤的壓力,從而減輕神經源性刺激,在臨床中取得了較為滿意的療效[14]。其具體手法如下。第一步:理筋平衡法。1)揉法:患者坐位,術者沿頸后部正中線、兩側胸鎖乳突肌為路徑,以指腹或手掌面為著力點,進行適當力度揉法,下至T11水平操作3遍。2)法:以背部膀胱經、雙側肩胛骨上下緣、肩關節部、雙側上肢內外緣為路徑進行連續法操作3遍。3)拿法:最后以手三陰、手三陽經、雙側斜方肌為提拿點進行拿法3次,后按揉穴位(極泉、外關、手三里、內關、支正、合谷)3~6次。第二步:正骨平衡法。1)托法:患者坐位,術者左手掌提托患者下頜,右手拇指食指分別按于患者雙側風池穴,同時向上用力端提患者頸部,維持6 s后放松3 s,反復操作3次。2)轉法:在托法端提的基礎上,對患者頭部分別采取前屈后伸、左右旋轉運動,角度均為30°,反復3次(若患者伴有椎動脈型頸椎病則慎用此法)。3)扳法:根據患者影像學資料結合臨床表現,若病變位于C1~3部位則屈曲頭頸部15°,若位于C5~6則使其放置于中立位,若病變位于C7~T1則使患者頭頸部屈曲30~45°,根據患者病變部位擺好體位后使患者頭后仰,先將頭部轉向左側至極限(80°左右)時迅速向斜上方扳動,此時會聽到一聲或多聲彈響聲,后轉至右側方法同上。(若患者伴有脊髓型頸椎病禁用)。第三步:通絡平衡法。1)抖法:患者坐位,術者站于患者一側,雙手以患者上肢遠端為著力點,連續快速上下抖動,另一側方法同上,操作時囑患者充分放松上肢肌肉,動作要求幅度小、頻率快,反復3次。2)提耳:患者坐位,術者以拇指和食指同時發力提捏患者耳廓上中下部,反復3次。3)摩法:最后術者用手掌輕摩患者頭頸部穴位(百會、神庭、大椎等穴),以熱為度,反復3次。手法治療隔天1次,每次治療時間30~40 min,7 d為1療程,連續治療2療程。
2.3 中藥熱敷 在經過量化定位角度牽引和整頸“三步九法”的治療后,楊利學教授常常囑咐患者運用我院院內制劑熱敷散(秦艽12 g,制草烏9 g,當歸12 g,五加皮15 g,黃丹6 g,桑枝12 g,花椒12 g,制川烏9 g,羌活12 g,透骨草15 g,伸筋草30 g,紅花12 g,防風15 g,姜黃20 g,白礬9 g,艾葉10 g)對病變部位進行熱敷治療,這是“三位一體”外治療法中最后一步,也是對上兩步的輔助治療。上文提到,楊利學教授認為CSR的發生是內因、外因共同作用所致,而對于外因而言,風、寒、濕等邪氣的侵襲是誘發CSR的高危因素,正如《素問·痹論》所云“風、寒、濕三氣雜至,合而為痹也”[15]。熱敷散是我院數位骨科教授經歷數十年的不斷研制與反復改良而成[16]。方中以具有活血化瘀、改善局部微循環的紅花、當歸等藥為君藥,輔以透骨草、伸筋草、制川烏、桑枝、五加皮等藥祛風除濕,同時配伍姜黃、花椒、艾葉等藥物溫通經脈,全方共奏活血化瘀、祛風除濕、溫經散寒之效[17-18]。具體步驟:將熱敷散用20 mL白醋浸泡,待其完全浸潤后上鍋蒸30 min,取出后用熱毛巾裹住敷于頸部,每次熱敷30~40 min,7 d為1療程,連續治療2療程。需要注意的是熱敷時的溫度以患者舒適為度,避免因溫度過高導致患者頸部燙傷。
3 經典病案舉例
患某,女性,57歲,頸項部疼痛不適伴右上肢麻木3年余,曾就診于當地醫院,期間接受針刺、牽引、小針刀等常規治療,同時口服非甾體消炎藥,經2周的積極治療未見明顯好轉,遂就診于我院,門診以CSR收住入院。自訴:頸后部疼痛不適,疼痛麻木感向右前臂外側、拇指、示指放射。查體:雙側棘突旁廣泛壓痛、臂叢神經牽拉實驗(+)、椎間孔擠壓、分離實驗(+)、雙上肢肌力稍減退、生理反射存在、病理反射未引出。輔助檢查:X線示頸椎曲度稍直,頸5/6椎間隙變窄,頸椎椎體前緣不同程度唇樣改變,符合頸椎病征象。因患者臨床癥狀較典型,結合影像學檢查,可基本診斷患者C5~6神經根受壓,楊利學教授根據患者臨床表現,結合輔助檢查認為:該患者符合“三位一體”外治療法適應證,7 d為1療程,連續治療2療程。具體操作如下:量化定位角度牽引時采取頸椎前屈位5~15°牽引治療。牽引時間維持在15~20 min,每天1次。牽引治療完畢后行整頸“三步九法”推拿治療,具體流程見上,采取隔日一次的推拿方式,每次推拿時間30 min左右,以患者舒適為度。后囑患者進行熱敷散熱敷治療,每次熱敷30~40min,熱敷溫度以患者舒適為度。經2個療程治療后,患者自訴:頸項部疼痛不適感基本消失,右上肢抽痛、麻木感較前有明顯減輕,神經系統查體未見明顯異常。
4 “三位一體”外治療法注意事項、適應證及臨床應用
“三位一體”外治療法以量化定位角度牽引、整頸“三步九法”、中藥熱敷為手段對CSR患者進行聯合治療,其副作用小,患者接受度高,療效顯著。然而楊利學教授指出,其實際操作過程中存在一定的注意事項與適應證需醫者嚴格掌握。首先對于頸椎量化角度牽引而言:其適用于無禁忌證的輕、中度CSR,對于突出較大、神經根壓迫癥狀較重的重度CSR而言,手術治療仍是目前根治的有效方式。其次對于整頸“三步九法”推拿方式來說,由于患者存在較為明顯的神經壓迫癥狀,故進行手法治療時應把握力度,以放松肌肉韌帶為宜,同時在進行轉法和扳法治療時應嚴格把控禁忌證;對于椎動脈型頸椎病和脊髓型頸椎病患者此法可能會加重患者臨床癥狀,故禁用。最后對于熱敷散熱敷治療,應注意掌握溫度,對于局部皮膚感覺減退的患者應調試好溫度后進行熱敷。
5 結語
“三位一體”外治療法為楊利學教授治療CSR過程中最常使用的治療方式,其將傳統醫學與現代醫學、現代生物力學理論相結合,以“筋骨并重”的原則為指導思想,中西醫結合治療為軸,將基礎理論融匯到臨床治療中,為臨床治療CSR提供了新思路、新方法。該療法通過將量化定位角度牽引、整頸“三步九法”、中藥熱敷3種治療方式聯合運用從而重建脊柱力學平衡系統、有效緩解神經根的卡壓癥狀,且副作用小、更為符合現代人所秉持的治療觀念。楊利學教授同時指出:對于輕、中度CSR患者而言“三位一體”外治療法是緩解臨床癥狀、解除神經卡壓的絕對適應證,但對于極少數重癥CSR患者來說外科手術治療則是其有效的治療方式。故無論何型的頸椎病早期預防才是關鍵環節,即將早發現、早診斷、早治療滲透于該病發生發展的全過程。只有這樣,對于CSR的治療才能做到防治結合、事半功倍的臨床效果。

