COOK球囊及地諾前列酮栓對(duì)子癇前期孕婦引產(chǎn)的臨床應(yīng)用
張衛(wèi)衛(wèi) 陳先俠 盧曉倩 牛錦程
安徽醫(yī)科大學(xué)附屬婦幼保健院,安徽合肥 230000
子癇前期(preeclampsia,PE)是一種嚴(yán)重的妊娠并發(fā)癥[1],危重時(shí)可導(dǎo)致孕產(chǎn)婦死亡,據(jù)世界衛(wèi)生組織估計(jì),每年約有7.6萬(wàn)名孕產(chǎn)婦死于PE,占全球孕產(chǎn)婦死亡率的16%[2]。臨床上在綜合評(píng)估母嬰病情前提下選擇適當(dāng)?shù)臅r(shí)機(jī)終止妊娠是PE重要的治療手段,對(duì)無(wú)剖宮產(chǎn)指征的孕婦原則上可行陰道試產(chǎn)[3]。陰道分娩對(duì)PE孕婦利大于弊,但對(duì)于無(wú)臨產(chǎn)跡象者則需計(jì)劃分娩、即引產(chǎn)。文獻(xiàn)報(bào)道對(duì)PE孕婦進(jìn)行引產(chǎn)可提高陰道分娩成功率,且可以降低不良妊娠結(jié)局的發(fā)生率[4]。對(duì)PE孕婦常用引產(chǎn)方法包括地諾前列酮(欣普貝生)、COOK球囊、縮宮素靜脈滴注[5],臨床研究表明COOK子宮頸球囊及欣普貝生均可應(yīng)用于病情相對(duì)平穩(wěn)的PE孕婦。本研究對(duì)兩者應(yīng)用于PE孕婦的安全性及有效性進(jìn)行研究,為臨床工作選擇更恰當(dāng)?shù)囊a(chǎn)方法提供參考依據(jù)。
1 資料與方法
1.1 一般資料
選取2018年1月至2020年12月在安徽醫(yī)科大學(xué)附屬婦幼保健院(我院)診斷為PE并住院分娩的初產(chǎn)婦175例,診斷標(biāo)準(zhǔn)參考妊娠期高血壓疾病診治指南(2020)[5]。納入標(biāo)準(zhǔn):年齡18~35歲;妊娠37~40+6周;NST(無(wú)刺激胎心監(jiān)護(hù))反應(yīng)型;單胎頭位;初產(chǎn)婦;宮頸Bishop評(píng)分≤6分;估計(jì)胎兒體重<4000 g。排除標(biāo)準(zhǔn):有胎膜早破;存在引產(chǎn)禁忌證;病情嚴(yán)重的子癇前期及子癇;合并其他產(chǎn)科并發(fā)癥;合并重要臟器功能嚴(yán)重異常。根據(jù)引產(chǎn)方式的不同分為兩組:使用COOK子宮頸擴(kuò)張球囊引產(chǎn)孕婦100例納入球囊組、使用地諾前列酮栓引產(chǎn)孕婦75例納入欣普貝生組。本研究經(jīng)我院醫(yī)學(xué)倫理委員會(huì)審批通過,所有孕婦處置前均告知相關(guān)風(fēng)險(xiǎn)并簽署知情同意書。
1.2 方法
球囊組使用COOK球囊(美國(guó)庫(kù)克公司J-CRB-184000型,國(guó) 械 注 進(jìn) 20152663937,生 產(chǎn) 批 號(hào):13497787)促進(jìn)子宮頸成熟。①經(jīng)充分評(píng)估后于當(dāng)晚20:00放置COOK球囊,放置前測(cè)胎心,常規(guī)外陰消毒,使用陰道窺器充分暴露宮頸后再次消毒宮頸;②將COOK球囊導(dǎo)管放入陰道,子宮球囊位于宮頸內(nèi),注20 ml生理鹽水;③陰道球囊位于子宮口外,向外拉導(dǎo)管至子宮球囊接近子宮頸內(nèi)口,然后向陰道球囊中注20 ml生理鹽水;④依次增加兩球囊中的液體量至80 ml;⑤然后將導(dǎo)管近端固定在患者的大腿上,術(shù)畢再次聽胎心,無(wú)異常情況后孕婦返回病房,常規(guī)胎心監(jiān)護(hù)半小時(shí)。球囊取出指征:①放置12 h;②胎膜破裂;③臨產(chǎn);④宮內(nèi)感染;⑤子宮過度刺激;⑥胎兒窘迫。若球囊未自行脫落、無(wú)宮縮者則于次日早上8:00取出球囊,再次進(jìn)行宮頸Bishop評(píng)分,同時(shí)根據(jù)宮頸條件行人工破膜,破膜后30 min若無(wú)有效宮縮則送至產(chǎn)房予0.5%縮宮素靜滴。
欣普貝生組將地諾前列酮栓劑(英國(guó)FCT公司,國(guó)藥準(zhǔn)字H20140332,生產(chǎn)批號(hào):MA20H03B)置于陰道后穹窿,旋轉(zhuǎn)90°使其橫向放置于后穹隆,放置后患者臥床至少20~30 min。取出指征:①放置12 h;②規(guī)律宮縮;③胎膜早破;④子宮過度刺激;⑤胎兒窘迫;⑥有不良反應(yīng)癥狀。放置后每2~4小時(shí)監(jiān)測(cè)一次孕婦生命體征、宮縮及胎心情況、有無(wú)不良反應(yīng)。放置12 h后取出栓劑,同時(shí)行宮頸Bishop評(píng)分視宮頸條件予引產(chǎn)。
1.3 觀察指標(biāo)
收集兩組孕婦年齡、BMI、孕次、分娩時(shí)孕齡、促宮頸成熟前后Bishop總評(píng)分及各項(xiàng)評(píng)分、各產(chǎn)程時(shí)間、24 h分娩率,轉(zhuǎn)剖宮產(chǎn)率、陰道分娩率、分娩過程中的并發(fā)癥[血壓波動(dòng)情況(收縮壓≥160 mmHg或舒張壓≥100 mmHg)、異常胎心情況(胎心≤90次/min或胎心≥160次/min且持續(xù)時(shí)間>20 s,胎兒窘迫除外)、胎兒窘迫、胎盤早剝、急產(chǎn)、產(chǎn)后出血、產(chǎn)后感染等]、新生兒窒息、新生兒Apgar評(píng)分、新生兒轉(zhuǎn)入新生兒重癥監(jiān)護(hù)病房(NICU)率。
1.4 統(tǒng)計(jì)學(xué)方法
數(shù)據(jù)分析應(yīng)用SPSS 20.0軟件,計(jì)量資料采用()表示,采用t檢驗(yàn),計(jì)數(shù)資料用[n(%)]表示,采用χ2檢驗(yàn)或Fisher精確概率法,對(duì)于方差不齊的數(shù)據(jù),取對(duì)數(shù)后進(jìn)行檢驗(yàn),P<0.05為差異有統(tǒng)計(jì)學(xué)意義。
2 結(jié)果
2.1 兩組孕婦一般資料比較
兩組孕婦在年齡、BMI、分娩孕齡、孕次及處置前宮頸Bishop評(píng)分方面比較,差異無(wú)統(tǒng)計(jì)學(xué)意義(P>0.05)。見表1。
表1 兩組孕婦一般資料比較(±s)
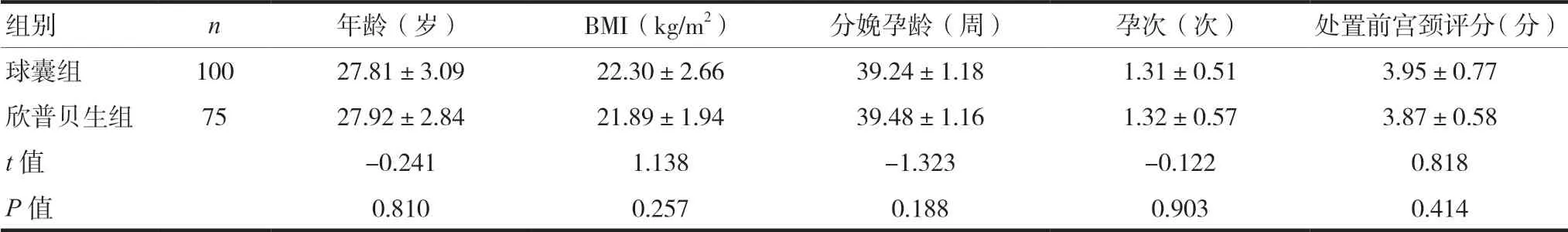
表1 兩組孕婦一般資料比較(±s)
組別 n 年齡(歲) BMI(kg/m2) 分娩孕齡(周) 孕次(次) 處置前宮頸評(píng)分(分)球囊組 100 27.81±3.09 22.30±2.66 39.24±1.18 1.31±0.51 3.95±0.77欣普貝生組 75 27.92±2.84 21.89±1.94 39.48±1.16 1.32±0.57 3.87±0.58 t值 -0.241 1.138 -1.323 -0.122 0.818 P值 0.810 0.257 0.188 0.903 0.414
2.2 兩組孕婦宮頸評(píng)分促宮頸成熟成功率及各產(chǎn)程時(shí)間比較
兩組孕婦處置后宮頸Bishop評(píng)分均明顯改善,分別提升(2.65±1.02)、(2.51±0.89)分;兩組處置后宮頸Bishop評(píng)分及評(píng)分改善差值比較,差異均無(wú)統(tǒng)計(jì)學(xué)意義(P>0.05);球囊組促宮頸成熟成功率明顯高于欣普貝生組,差異有統(tǒng)計(jì)學(xué)意義(P<0.05);球囊組第一產(chǎn)程、總產(chǎn)程時(shí)間均小于欣普貝生組,差異有統(tǒng)計(jì)學(xué)意義(P<0.0.5);兩組第二產(chǎn)程時(shí)間差異無(wú)統(tǒng)計(jì)學(xué)意義(P>0.05)。見表2。
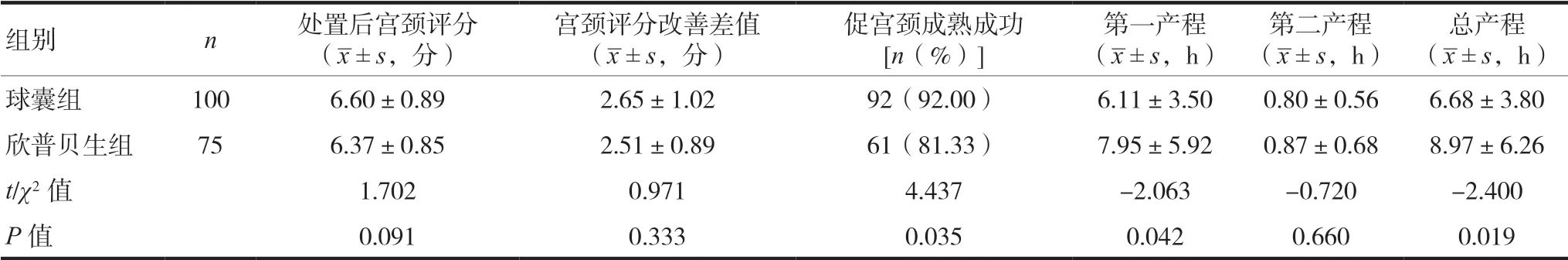
表2 兩組孕婦宮頸評(píng)分、促宮頸成熟成功率、各產(chǎn)程時(shí)間比較
2.3 兩組孕婦各項(xiàng)宮頸Bishop評(píng)分改善情況比較
兩組孕婦宮頸管消退程度改善均明顯,但宮頸管消退程度、宮口開大、宮頸位置及先露高低方面比較差異均無(wú)統(tǒng)計(jì)學(xué)意義(P>0.05);球囊組宮頸質(zhì)地的改善較欣普貝生組明顯,差異有統(tǒng)計(jì)學(xué)意義(P<0.05)。見表3。
表3 兩組孕婦各項(xiàng)Bishop評(píng)分改善情況比較(±s,分)

表3 兩組孕婦各項(xiàng)Bishop評(píng)分改善情況比較(±s,分)
組別 n 宮頸管消退程度 宮頸質(zhì)地 宮頸位置 先露高低 宮口開大球囊組 100 1.62±0.92 0.62±0.62 0.32±0.57 0.04±0.37 0.11±0.42欣普貝生組 75 1.65±0.60 0.31±0.46 0.35±0.53 0.07±0.25 0.15±0.39 t值 -0.289 3.837 -0.316 -0.534 -0.585 P值 0.773 0.001 0.752 0.594 0.560
2.4 兩組孕婦分娩方式比較
兩組孕婦轉(zhuǎn)剖宮產(chǎn)率、急產(chǎn)率比較,差異無(wú)統(tǒng)計(jì)學(xué)意義(P>0.05),且兩組孕婦剖宮產(chǎn)率不高于28.00%,說明COOK球囊及欣普貝生均不會(huì)增加剖宮產(chǎn)率、急產(chǎn)率;球囊組24 h分娩率(60.00%)高于欣普貝生組(42.67%),差異有統(tǒng)計(jì)學(xué)意義(P<0.05)。見表4。

表4 兩組孕婦分娩方式的比較[n(%)]
2.5 兩組孕婦剖宮產(chǎn)指征的比較
分析兩組孕婦剖宮產(chǎn)病例,球囊組26例孕婦剖宮產(chǎn)中胎兒窘迫10例、計(jì)劃分娩失敗6例、知情選擇有7例、胎盤早剝3例;欣普貝生組20例剖宮產(chǎn)中胎兒窘迫7例、計(jì)劃分娩失敗3例、知情選擇9例、胎盤早剝1例。分析比較,兩組剖宮產(chǎn)指征的分布比較,差異無(wú)統(tǒng)計(jì)學(xué)意義(P>0.05)。見表5。
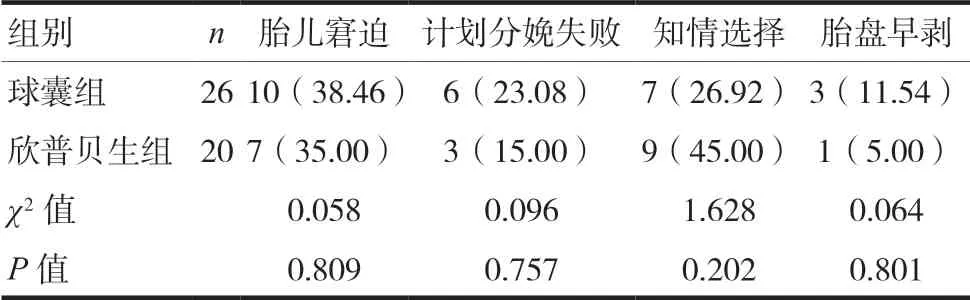
表5 兩組孕婦剖宮產(chǎn)指征比較[n(%)]
2.6 兩組孕婦引產(chǎn)、分娩過程及產(chǎn)后并發(fā)癥發(fā)生情況比較
兩組孕婦在分娩過程中出現(xiàn)胎兒窘迫、胎盤早剝、胎心異常、血壓波動(dòng)以及產(chǎn)后出血、產(chǎn)后尿潴留及產(chǎn)褥感染方面比較,差異無(wú)統(tǒng)計(jì)學(xué)意義(P>0.05);但欣普貝生組在引產(chǎn)過程中出現(xiàn)8例宮縮過頻,球囊組未出現(xiàn),差異有統(tǒng)計(jì)學(xué)意義(P<0.05),提示COOK球囊和欣普貝生均不會(huì)增加并發(fā)癥的發(fā)生率,但欣普貝生有導(dǎo)致子宮過度刺激的可能。見表6。

表6 兩組孕婦引產(chǎn)、分娩過程及產(chǎn)后并發(fā)癥發(fā)生情況比較(n)
2.7 兩組孕婦的新生兒情況比較
兩組孕婦的新生兒均無(wú)嚴(yán)重并發(fā)癥,未出現(xiàn)新生兒窒息、新生兒呼吸窘迫綜合征、新生兒死亡及新生兒轉(zhuǎn)NICU的病例;兩組新生兒1、5 min Apgar評(píng)分均為9分、10分。提示使用COOK球囊及地諾前列酮栓引產(chǎn)均未引起新生兒不良結(jié)局的發(fā)生。
3 討論
PE全球發(fā)病率為2%~8%,是導(dǎo)致孕產(chǎn)婦及胎兒患病和死亡的重要原因[6-7]。目前,國(guó)內(nèi)外對(duì)PE的治療以控制血壓、盡量延長(zhǎng)孕齡為主,但及時(shí)終止妊娠是治療PE最有效的方法[8-9]。2020年指南建議無(wú)明確剖宮產(chǎn)指征的PE孕婦原則上以陰道試產(chǎn)作為終止妊娠的首選方式[3]。韓國(guó)一項(xiàng)研究表明,PE孕婦經(jīng)陰道分娩后,再次妊娠時(shí)PE發(fā)病風(fēng)險(xiǎn)降低[10]。引產(chǎn)是指在自然臨產(chǎn)前人為誘發(fā)出規(guī)律性宮縮而分娩的過程[11]。Nisa等[12]研究發(fā)現(xiàn)對(duì)PE孕婦進(jìn)行引產(chǎn)并沒有增加母嬰不良結(jié)局的發(fā)生,且阻止了PE的進(jìn)一步發(fā)展。宮頸成熟度是影響引產(chǎn)成功與否的重要因素,通常以宮頸Bishop評(píng)分≤6分為不成熟的宮頸狀態(tài)[13]。對(duì)宮頸不成熟的孕婦進(jìn)行引產(chǎn)不僅增加了剖宮產(chǎn)率,還可能導(dǎo)致嚴(yán)重不良母嬰結(jié)局的發(fā)生[14]。
地諾前列酮栓和COOK子宮頸擴(kuò)張球囊均已被證實(shí)可安全有效的用于PE引產(chǎn)[15-16],本研究也提示兩者均可明顯提高陰道分娩成功率。球囊組促宮頸成熟成功率高于欣普貝生組,第一產(chǎn)程時(shí)間、總產(chǎn)程時(shí)間均較欣普貝生組明顯縮短,與Du等[5]的研究結(jié)果相同。COOK球囊促宮頸成熟的成功率高的原因可能與地諾前列酮栓造成宮縮過頻(8例)有關(guān)。球囊組的第一產(chǎn)程時(shí)間小于欣普貝生組,表明COOK球囊的引產(chǎn)效果較地諾前列酮栓好。但李淑真等[17]的研究結(jié)果顯示兩組的產(chǎn)程無(wú)差異,分析發(fā)現(xiàn)COOK球囊使用方法的不同可能是導(dǎo)致結(jié)果差異的原因。本研究?jī)山M宮頸管消退程度改善均明顯,球囊組在宮頸質(zhì)地的評(píng)分改善較欣普貝生組明顯,可能是兩者作用機(jī)制不同導(dǎo)致的:地諾前列酮可以松弛宮頸平滑肌、溶解宮頸纖維膠原、促進(jìn)子宮體平滑肌收縮[18];COOK球囊主要是對(duì)宮頸形成機(jī)械性的壓迫來軟化宮頸、還能促進(jìn)內(nèi)源性前列腺素的釋放[19]。然而,一項(xiàng)研究顯示COOK球囊對(duì)宮頸擴(kuò)張?jiān)u分的改善最大[20]。分析發(fā)現(xiàn)其研究對(duì)象包含經(jīng)產(chǎn)婦,而本研究只針對(duì)初產(chǎn)婦,經(jīng)產(chǎn)婦與初產(chǎn)婦在分娩過程中宮頸管消退與宮口開大順序的不同可能是影響研究結(jié)果的因素。
目前對(duì)地諾前列酮栓和COOK球囊是否增加剖宮產(chǎn)的發(fā)生率仍存在爭(zhēng)議,本研究的結(jié)果顯示:球囊組和欣普貝生組的剖宮產(chǎn)率、急產(chǎn)率差異均無(wú)統(tǒng)計(jì)學(xué)意義。且通過對(duì)兩組的剖宮產(chǎn)病例進(jìn)行分析發(fā)現(xiàn),兩組剖宮產(chǎn)的指征(包括胎兒窘迫、胎盤早剝、計(jì)劃分娩失敗、知情選擇)無(wú)明顯差異,與李淑真等[17]的研究相似。但他們同時(shí)指出欣普貝生組的24 h分娩率明顯高于球囊組,與本研究結(jié)果相反,分析兩個(gè)研究的納入標(biāo)準(zhǔn)、COOK球囊及地諾前列酮栓的使用方法不同以及不同醫(yī)院在產(chǎn)程處理方式的差別可能導(dǎo)致了結(jié)果的差異。這提示臨床醫(yī)生產(chǎn)程處理方式對(duì)孕婦分娩結(jié)局的影響和引產(chǎn)方法同樣大。
研究已證明了COOK球囊和地諾前列酮栓在用于正常過期妊娠孕婦的引產(chǎn)時(shí)的安全性[15-16]。本研究中兩組PE孕婦在引產(chǎn)后分娩過程中并發(fā)癥及母嬰不良結(jié)局的發(fā)生率差異均無(wú)統(tǒng)計(jì)學(xué)意義,與既往的結(jié)論一致。COOK球囊的使用屬于侵入性操作,有潛在增加感染的風(fēng)險(xiǎn)[13],在球囊放置過程及分娩過程中嚴(yán)格無(wú)菌操作可避免感染的發(fā)生。本研究中欣普貝生組出現(xiàn)宮縮過頻8例,顯著高于球囊組。Diguisto等[19]研究顯示地諾前列酮也可能會(huì)引起胎兒心率異常。因此在臨床對(duì)患有PE的高危孕婦使用地諾前列酮栓時(shí),要嚴(yán)密觀察孕婦的生命體征、宮縮的強(qiáng)弱、胎心的變化,及時(shí)綜合評(píng)估孕婦及胎兒的情況,嚴(yán)格掌握地諾前列酮栓的取出指征,以減少不良事件發(fā)生。
綜上所述,COOK球囊及地諾前列酮栓用于PE孕婦均可安全、有效地促進(jìn)宮頸成熟,提高陰道分娩率。COOK球囊組可以提高促宮頸成熟的成功率、更顯著地軟化宮頸、減少第一產(chǎn)程的時(shí)間。因此,臨床工作中應(yīng)充分評(píng)估母嬰綜合情況后選擇合適的引產(chǎn)方式,以保證母嬰安全的前提下提高陰道分娩率。
- 中國(guó)醫(yī)藥科學(xué)的其它文章
- 《中國(guó)醫(yī)藥科學(xué)》顧問委員會(huì)
- 胰島素自身免疫綜合征的超高齡患者發(fā)生高滲糖尿病昏迷1例診治體會(huì)
- 重度膝骨關(guān)節(jié)炎合并股骨外側(cè)弓患者初次全膝關(guān)節(jié)置換后下肢力線與近期臨床效果的關(guān)系
- 肺康復(fù)聯(lián)合分階段健康教育應(yīng)用于慢性阻塞性肺疾病患者的護(hù)理研究
- 針刺治療圍絕經(jīng)期失眠患者有效性的meta分析
- 中藥復(fù)方治療腹瀉型腸易激綜合征臨床隨機(jī)對(duì)照試驗(yàn)文獻(xiàn)的方法學(xué)質(zhì)量和報(bào)告質(zhì)量評(píng)價(jià)

