張家界市76例新型冠狀病毒Delta變異株感染病例的臨床特征
向柯華,姚媛貞,唐 華,田 鋒,顧婭菲,胡春華,田繼先,黃立功,申圣春,雷明盛,粟仲銳
(湖南師范大學附屬張家界醫院 1.感染科; 2.眼科; 3.兒科; 4.危重癥醫學科; 5.急診科; 6.醫院感染管理科; 7.中醫康復科; 8.心內科; 9.呼吸與危重癥醫學科,湖南 張家界 427000)
新型冠狀病毒肺炎(coronavirus disease 2019,COVID-19)簡稱新冠肺炎,是一種由新型冠狀病毒(SARS -CoV-2)引起的具有高度傳染性的呼吸道疾病。自2020年以來,SARS -CoV-2已經迅速席卷了全球230多個國家和地區,給人類健康安全和經濟發展帶來災難性破壞。由于缺乏針對SARS -CoV-2的特定藥物,截至2021年11月5日全球累計感染SARS -CoV-2人數達249 512 177例,死亡人數為5 048 511例[1]。盡管臨床和疫苗研究取得重大進展,但許多國家仍正經歷著或已經歷了第二波或第三波新冠肺炎疫情的肆虐,主要原因為SARS -CoV-2出現變異[2]。SARS -CoV-2屬于β屬單鏈RNA病毒,與其他RNA病毒一樣,容易在不同地域之間發生選擇性進化和基因突變,最終進化成適應性更強的優勢毒株[3],并在進化過程中獲得編碼各種蛋白質的能力,使其能夠逃逸宿主免疫監視和清除[2, 4]。迄今為止全球先后報道了11種SARS -CoV-2變異株,特別是α變異(英國B.1.1.7)、β變異(南非B.1.351)、γ變異(巴西P.1)、ε變異(加利福尼亞B.1.429)、iota變異(紐約B.1.526),δ變異(印度delta B.1.617.2)[2-3,5]。Delta被認為是目前已知的最具傳染性的變異體[2],傳染性比SARS -CoV-2原始株高60%[6],比α變異株(B.1.1.7)高50%[7],自2020年6月在印度首次被報道以來,已經成為當前全球新冠肺炎疫情的主要流行毒株。大量研究[5, 7-11]表明具有逃逸自然或疫苗誘導的保護性免疫能力的Delta變異株感染人體后潛伏期更短,傳播能力更強,傳播速度更快,人體內攜帶的病毒載量更高,核酸陰轉時間更長,更容易發展為重癥、危重癥,并且病死率較高,近期一些國家報道了多例“突破感染”病例。
2021年7月29日湖南省張家界市出現首例新冠肺炎患者,經基因測序后確認為SARS -CoV-2 Delta變異株,截至2021年8月15日累計發現76例病例,且均為Delta同源株感染。本次疫情成為張家界建市以來最大的突發公共衛生事件,給當地人民健康安全、生活、生產和經濟發展帶來了極大影響。為深入研究Delta變異株感染者的臨床特征,本研究對本次湖南省張家界市報告的76例Delta變異株感染病例進行回顧性分析,以期為Delta變異株感染的防治提供參考依據。
1 資料與方法
1.1 病例來源 收集湖南師范大學附屬張家界醫院2021年7—8月收治的76例新冠肺炎確診病例的臨床資料。病例定義和臨床分型參照《新型冠狀病毒肺炎診療方案 試行第八版 修訂版》診斷標準[12]。調查涉及的76例患者均已簽署知情同意書。
1.2 研究方法 回顧性分析76例新冠肺炎確診病例的流行病學史、一般情況、臨床分型、臨床癥狀、疫苗接種情況、Delta變異株的Ct值、SARS -CoV-2免球蛋白G(lgG)、其他實驗室和影像學檢查結果。
1.3 試驗材料 SARS -CoV-2核酸測定采用實時熒光定量PCR(quantitative real-time PCR,RT-PCR)。采用湖南省圣湘生物科技有限公司生產的新型冠狀病毒核酸檢測試劑盒,該試劑盒包含SARS -CoV-2開放讀碼框架lab(open reading frame lab,ORFlab)和核殼蛋白(nucleocapsidproten,N)兩個靶標基因,試驗過程和結果判讀值詳見說明書。SARS -CoV-2感染患者外周血中SARS -CoV-2 lgG含量測定采用化學發光法,采用邁克生物股份有限公司生產的新型冠狀病毒lgG抗體檢測試劑盒,試驗過程和結果判讀依據說明書。

2 結果
2.1 基本情況 2021年7—8月該院共收治76例Delta感染病例,以外源性輸入病例為傳染源,感染人群均為密切接觸者,主要以家庭成員、工作同事和生活玩伴為主,涉及17個家庭和8個生活工作環境和場地。年齡4~70歲,平均年齡(34.7±18.1)歲,<60歲的感染患者占93.42%。男性32例,女性44例,女性平均年齡(31.7±17.9)歲,男性平均年齡(36.8±18.2)歲,男女比例為1∶1.4。臨床分型以普通型為主,占65.79%。見表1。
2.2 不同臨床病例分型與疫苗接種、基礎疾病及年齡的相關性 疫苗接種方面,<18歲、≥60歲的24例患者均未接種疫苗,18~59歲年齡段患者接種1劑次15例,完成2劑次接種30例,7例未接種。入院當日檢測感染者SARS -CoV-2 lgG,結果顯示接種疫苗1劑次人群僅1例lgG抗體為陽性,接種疫苗2劑次人群10例lgG抗體為陽性,平均滴度為2.68 S/CO。統計分析結果表明,臨床病例分型與疫苗接種情況無相關性(ρ=-0.126,P=0.265);臨床病例分型與基礎疾病有關(Z=-2.976,P=0.003),重型、危重型患者中有基礎疾病患者比例較高;臨床病例分型與年齡成正相關(ρ=0.416,P<0.001),表明年齡越小,其臨床病例分型越輕。見表2。
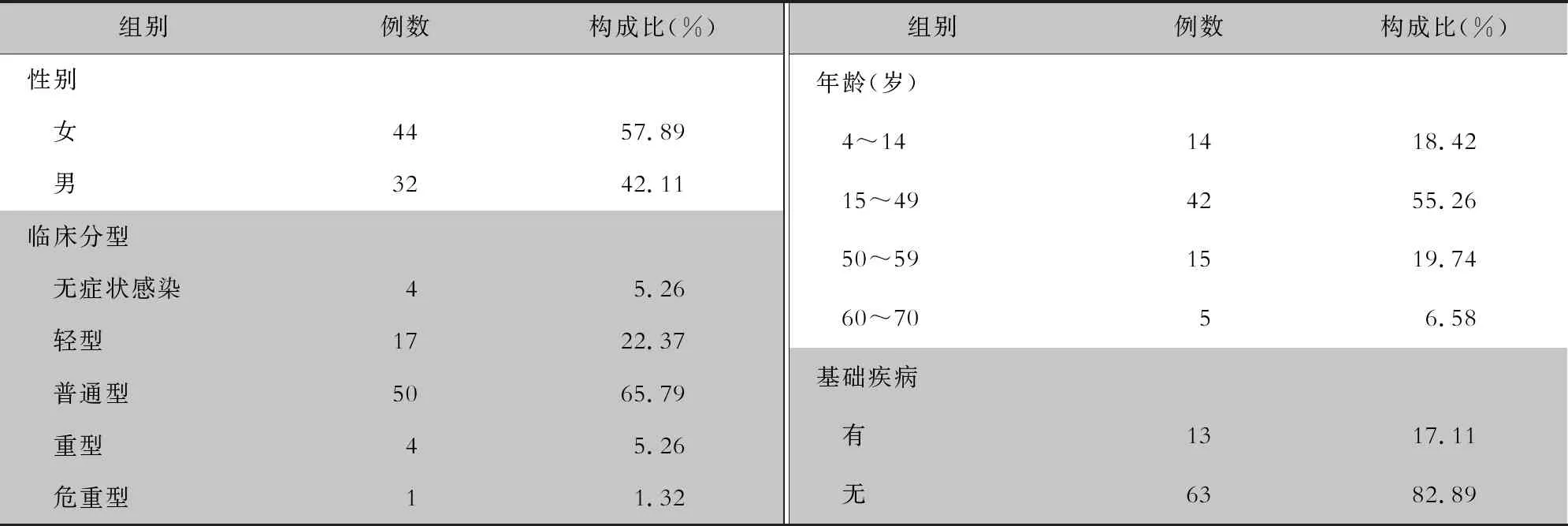
表1 76例Delta感染者基本情況

表2 臨床病例分型與疫苗接種、基礎疾病及年齡的相關性分析[例(%)]
2.3 臨床表現 72例患者臨床表現多樣(其中未包括4例無癥狀感染者),以咳嗽(76.39%)和發熱(73.61%)為最常見,其次為腹瀉(29.17%)、咽痛(25.00%)。見表3。

表3 不同年齡、不同臨床分型Delta有癥狀感染者的臨床表現[例(%)]
2.4 不同時間截點SARS -CoV-2核酸Ct值 76例Delta感染者SARS -CoV-2核酸持續陽性時間為3~53 d,平均34.5 d,其中無癥狀感染者17.3 d,輕型感染者24.9 d,普通型感染者38.6 d,重型感染者42.0 d。接種1劑次疫苗者SARS -CoV-2核酸持續陽性時間平均為34.3 d,接種2劑次者36.9 d,未接種疫苗者36.1 d。76例Delta感染者SARS -CoV-2最低核酸Ct值為17.5,Lab為16.25。從入院至出院76例Delta感染者核酸Ct值持續升高,病毒載量處于持續減少態勢。但部分感染者在1~7 d內 SARS -CoV-2核酸Ct值呈先減少后升高的變化軌跡。見表4。其中23例患者出院7 d后再次出現SARS -CoV-2核酸Ct值陽性,復陽率高達30.26%。
2.5 影像學檢查 76例感染者中有55例(73.37%)出現不同程度的肺部炎癥,其中39例(70.91%)出現3葉以上肺葉受累,病灶主要沿胸膜下分布,以磨玻璃樣變為主要的影像學形態特點,5例(9.09%)合并胸腔積液,11例(20.00%)存在實變。見表5。
2.6 實驗室檢查 患者入院后第1次血常規結果顯示,白細胞計數85.53%的患者正常,13.16%降低;淋巴細胞計數55.26%的患者正常,43.42%降低;淋巴細胞比值61.84%的患者正常,36.84%降低;中性粒細胞計數78.94%的患者正常;80.26%的患者中性粒細胞比值正常。見表6。分析患者入院當日肝功能、腎功能、心肌酶等實驗室檢驗結果,9例(11.84%)感染者早期出現天門冬氨酸氨基轉移酶(AST)/丙氨酸氨基轉移酶(ALT)輕度升高,僅有1例感染者出現肌酸激酶同工酶(CK-MB)輕度升高。2例患者肌酐(Cr)升高,其中1例存在慢性腎炎;4例患者合并細菌感染,降鈣素原(PCT)升高,炎性指標血沉(ESR)、降鈣素原(PCT)和C反應蛋白(CRP)升高比率分別為58.21%、5.26%、31.58%。見表7。

表4 Delta感染者不同時間截點SARS -CoV-2核酸Ct值

表5 Delta感染者的肺部影像學特征[例(%)]

表6 Delta感染者第1次血常規檢驗結果

表7 76例Delta感染者入院當日其他實驗室檢驗結果 [例(%)]
3 討論
2021年7—8月發生在湖南省張家界市的新冠肺炎疫情以輸入性病例為傳染源,感染人群均為密切接觸者,主要涉及17個家庭和8個工作環境和場地,表明Delta變異株在封閉的室內環境中具有高度傳染性,容易發生聚集性疫情。相似情況國內外已有多起報道[7,13-14]。
從發病人群年齡和性別分布來看,感染者最大年齡為70歲,最小年齡為4歲,男女比例為1∶1.4,符合人群普遍易感SARS -CoV-2的傳播特點[12]。已有多篇文獻[3,12-13]報道高齡、嬰幼兒和免疫功能低下人群是SARS -CoV-2感染高發人群和危重癥病例發生的危險因素,本次疫情中<60歲感染人數高達93.42%,患者平均年齡為(34.7±18.1)歲,高發于15~49歲年齡段,表明SARS -CoV-2突變后的Delta毒株對人體的親和力更強,適應性更好,但不排除感染病例的年齡分布特點可能受季節和本地區經濟文化等因素影響。4~14歲年齡段感染者臨床癥狀單一,臨床表現較輕,無重型和危重型病例發生,通過相關性分析發現,年齡越小,Delta感染病例分型等級越低,重型、危重型患者中有基礎疾病患者所占比例較高,提示高齡、有基礎疾病仍是Delta感染病例發生重癥和危重癥的危險因素,與已有的研究結果一致[12]。本研究顯示疫苗接種狀態與臨床病例分型無相關性,雖然與已有文獻[15-16]的研究結果(接種疫苗可預防Delta感染及其重癥/危重癥病例發生)不一致,但主要原因可能與重癥、危重癥病例數偏少有關。此外,<18歲、≥60歲人群全部未接種疫苗,部分患者完成接種日期與感染日期間隔較短或完成接種日期已超過6個月,導致感染者外周血中SARS -CoV-2 lgG為陰性或者滴度水平低下。同時是否存在突破感染病例,有待進一步研究分析。基于上述結果,在Delta變異株流行的背景下,建議提高全民2劑次疫苗接種率,高風險人群加強接種第3劑次疫苗。
76例感染者中初始SARS -CoV-2核酸最低值N基因17.5,Lab基因16.25,均值分別為(25.00±0.717 5)、(25.26±0.722 0),表明Delta感染者體內病毒載量較高。76例感染者體內Delta病毒核酸持續陽性時間平均34.5 d,較感染SARS -CoV-2原始株核酸轉陰時間(11 d)明顯延長[17],可能與病毒載量高和病毒脫落時間長相關[18]。完成2劑次疫苗接種患者核酸持續陽性平均36.9 d,而未接種疫苗患者核酸持續陽性平均36.1 d,國內外研究[19-20]證實接種疫苗可以縮短Delta感染患者住院時間。76例Delta感染者體內病毒的復制和清除呈類線型減少的變化規律,少數感染者體內病毒的復制和清除呈類似拋物線的軌跡從低到高,再逐漸減少的變化特點。其中23例出院7 d后再次出現SARS -CoV-2核酸Ct值陽性,復陽率高達30.26%,遠高于SARS -CoV-2原始株的3.3%[21]。
臨床表現統計結果顯示,76例Delta感染者主要表現為發熱和咳嗽,少數病例出現咽痛、肌痛、鼻塞、乏力、腹瀉、氣促、味覺減退、嗅覺減退等癥狀。值得注意的是,主要臨床癥狀與SARS -CoV-2原始株感染者無明顯差異,但味覺和嗅覺減退的病例數較原始株感染者增加[22-23],表明Delta變異株毒力更強,可一過性損傷患者的味覺和嗅覺功能。鑒于人體感染Delta毒株后的主要臨床表現,早期很難與急性上呼吸道感染、流行性感冒等多種常見呼吸道疾病鑒別,容易出現漏診和過度防控,極大地增加疫情防控的難度。
本研究分析了76例Delta感染者的實驗室檢驗和肺部影像學檢查結果發現,98.68%的感染者血常規中白細胞計數為正常或降低,可伴或不伴淋巴細胞計數和/或淋巴細胞比值減少。94.74%患者PCT正常,部分患者ESR、CRP出現輕度升高,與原始株感染者的表現一致[14,24]。在肝功能、腎功能、心肌酶檢驗方面,感染早期可出現AST/ALT、Cr和CK-MB輕度升高,以AST/ALT升高多見,但無一例感染者出現膽紅素升高,Hu等[13]研究表明總膽紅素升高是廣州嚴重Delta感染病例的獨立危險因素。73.37%(55例)的Delta感染者出現不同程度的肺部炎癥,其中39例出現3葉以上肺葉受累,病灶主要沿胸膜下分布,并且以磨玻璃樣變為主要影像學改變特點,少數患者合并胸腔積液和實變,盡管在肺部影像學檢查方面與SARS -CoV-2原始株無明顯差異[14,25],但是肺葉受累數目和病灶大小與病情輕重及預后密切相關。本研究中唯一1例危重病例,年齡58歲,存在糖尿病、高血壓基礎疾病,早期即出現3葉肺葉受累,因此,動態監測肺部CT變化對于評估病情輕重和預后轉歸至關重要。
綜上所述,Delta感染者體內病毒載量高,核酸轉陰時間長,主要臨床表現為發熱、咳嗽。感染早期可出現AST/ALT輕度異常,肺部影像學以沿胸膜下分布的磨玻璃樣病變為主要特點。因此,在一線防控工作中,醫務人員不能僅依靠臨床癥狀和實驗室檢查進行篩查排除,這樣容易出現漏診、誤診和過度防控。嚴格以SARS -CoV-2流行病學史為導向,及時完善SARS -CoV-2核酸檢測,必要時追加肺部CT檢查。在Delta變異株全球流行的當下,佩戴口罩、勤通風、勤洗手和少聚集仍是防控Delta感染的有效措施。同時應積極提高全民2劑次疫苗的接種率,倡議高風險人群加強接種第3劑次疫苗,從而減少Delta變異株的流行和感染。
本研究具有一定的局限性,病例來源存在一定的地區特點,病例數較少,尤其是重型和危重型人群病例數較少,社會人群疫苗接種率也受多種客觀因素影響,不能全面地反映Delta感染者的臨床特征。為了多方位認知SARS -CoV-2,需要進一步深入研究SARS -CoV-2理化特征及其變異特點。

