基于時間窗動態(tài)度中心度分析伴中央顳區(qū)棘波兒童良性癲癇腦功能網(wǎng)絡
江 林,李棟學,劉 衡,李仕廣,張體江*
(1.遵義市第一人民醫(yī)院 遵義醫(yī)科大學第三附屬醫(yī)院影像科,貴州 遵義 563000;2.遵義醫(yī)科大學附屬醫(yī)院影像科 貴州省醫(yī)學影像中心,貴州 遵義 563000)
伴中央顳區(qū)棘波兒童良性癲癇(benign childhood epilepsy with centrotemporal spikes, BECTS),又稱Rolandic癲癇,是兒童最常見的特發(fā)性癲癇,發(fā)病年齡3~13歲,屬自限性疾病,故亦稱為兒童“良性”癲癇[1];且部分患兒存在認知和腦功能障礙,但對其神經(jīng)基礎尚不清楚[2-3]。近年來,應用靜息態(tài)功能磁共振成像(resting-state functional MRI, rs-fMRI)構建圖論網(wǎng)絡分析以探索大腦網(wǎng)絡連接性成為研究神經(jīng)-精神疾病的新方法[4-5],其中的基于時間窗標準二值化和加權度中心度(degree centrality,DC)變異系數(shù)可用于描述腦功能網(wǎng)絡中心程度,間接反映某時間段腦功能網(wǎng)絡中節(jié)點的變化和地位,可能揭示更多功能架構細微改變。本研究基于時間窗動態(tài)DC分析方法觀察BECTS患兒靜息狀態(tài)大腦功能網(wǎng)絡改變,探討其潛在神經(jīng)生物學機制。
1 資料與方法
1.1 一般資料 收集2014年1月—2019年2月于遵義醫(yī)科大學附屬醫(yī)院就診的26例BECTS患兒(BECTS組),男15例,女11例,年齡7~15歲,平均(10.4±2.9)歲;病程4~84個月,中位病程53個月;其中18例癲癇部分性發(fā)作、8例全面強直-陣攣性發(fā)作;19例未接受抗癲癇治療,7例間斷接受抗癲癇治療。納入標準:①根據(jù)2010年國際抗癲癇聯(lián)盟(international league against epilepsy,ILAE)[6]癲癇分型方法診斷BECTS;②頭部MRI未見明顯異常;③腦電圖檢查顯示典型中央顳區(qū)棘波;④年齡7~18歲;⑤無外傷、腫瘤、腦部感染等病史。排除標準:①常規(guī)頭部MRI存在器質(zhì)性病變;②伴其他神經(jīng)精神疾病;③MR掃描過程中頭部旋轉(zhuǎn)超過2°或頭動平移超過2 mm,自訴掃描過程處于睡眠狀態(tài)。同期招募26名健康兒童為對照組,男15例,女11例,年齡7~17歲,平均(11.4±2.5)歲。所有受試者均為右利手。采用兒童韋氏智力量表第4版(the Wechsler Intelligence Scale for Children-Ⅳ,WISC-IV)對BECTS組行智商評估。本研究經(jīng)院倫理委員會批準[批準號:倫審(2021)1-212號)],檢查前監(jiān)護人均簽署知情同意書。
1.2 儀器與方法 采用GE 3.0T HDxt MR儀,配備32通道頭部線圈,行頭部掃描。囑受試兒佩戴海綿耳塞,以海綿固定其頭部,囑其掃描期間閉眼、安靜、均勻呼吸。首先行T2-液體衰減反轉(zhuǎn)恢復序列掃描,排除器質(zhì)性病變;之后采集rs-fMRI和3D-T1WI。rs-fMRI:TR 1 500 ms,TE 30 ms,層厚2 mm,層間隔0,F(xiàn)OV 240 mm×240 mm,矩陣112×112,翻轉(zhuǎn)角60°,共掃描72層,重復掃描260次,掃描時間8 min。3D-T1WI:采用腦容積MR序列,TR 1 900 ms,TE 2.1 ms,TI 900 ms,翻轉(zhuǎn)角9°,層厚1 mm,矩陣256×256,獲得160層軸位圖像,分辨率1.0 mm×1.0 mm。
1.3 數(shù)據(jù)分析 采用統(tǒng)計參數(shù)圖(statistical parametric mapping, SPM8,http://http://www.fil.ion.ucl.ac.uk)及腦成像分析(data processing assistant for brain imaging DPABI2.1,http://rfmri.org/DPABI)軟件[7],首先對原始數(shù)據(jù)進行格式轉(zhuǎn)換,移除前10個時間點數(shù)據(jù),行校正時間和頭動、空間標準化、去線性漂移及濾波預處理和后處理,之后應用漢明窗(hamming)法將每20 s 采集rs-fMRI時間歸為1個單位,計算DC均值和標準差(standard deviation, SD),以其比值為DC變異系數(shù)(coefficient of variation,CV),CV=SD/均值[8],并計算各腦區(qū)DC動態(tài)變化,獲得二值化及加權DC的CV。
1.4 統(tǒng)計學分析 采用SPSS 19.0統(tǒng)計分析軟件。以±s表示符合正態(tài)分布的計量資料,行獨立樣本t檢驗;以中位數(shù)(上下四分位數(shù))表示不符合正態(tài)分布者,行非參數(shù)檢驗;對計數(shù)資料行χ2檢驗。采用腦成像分析軟件分析二值化和加權DC CV,組內(nèi)(左、右側)采用單樣本雙尾t檢驗(體素P<0.001,聚類P<0.05,采樣高斯隨機場校正)、組間采用雙樣本t檢驗(體素P<0.005,聚類P<0.05,采用高斯隨機場校正)進行比較。以偏相關分析組間差異存在統(tǒng)計學意義腦區(qū)的二值化及加權DC CV與臨床資料的相關性。P<0.05為差異有統(tǒng)計學意義。
2 結果
2.1 組間一般資料比較 組間性別、年齡差異無統(tǒng)計學意義(P均>0.05),受教育年限差異有統(tǒng)計學意義(P<0.01),見表1。BECTS組言語智商67~109分、平均(93.46±14.73)分,操作智商54~120分、平均(85.77±14.71)分,總智商45~81分、平均(69.42±9.52)分。

表1 BECTS患兒與對照者一般資料比較
2.2 組內(nèi)DC CV比較 以教育程度為協(xié)變量,BECTS組及對照組內(nèi)二值化(圖1)和加權DC CV(圖2)空間分布圖具有廣泛相似性。
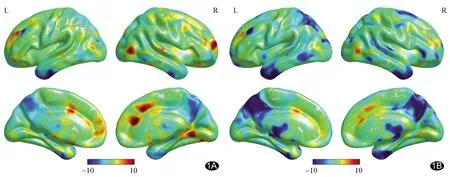
圖1 BECTS組(A)與對照組(B)二值化DC CV空間分布圖 暖色區(qū)域表示二值化DC CV較高,冷色區(qū)域表示該值較低
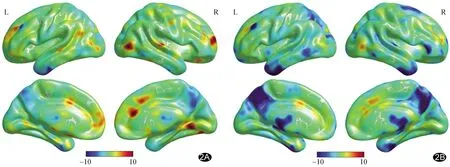
圖2 BECTS組(A)與對照組(B)內(nèi)加權DC CV組內(nèi)空間分布圖 暖色區(qū)域表示二值化DC CV較高,冷色區(qū)域表示該值較低
2.3 組間DC CV比較 相比對照組,以教育程度為協(xié)變量,BECTS組雙側楔前葉、右側顳上回二值化DC CV增加、左側顳下回減低(圖3A及表2),而雙側楔前葉、右側顳上回、左側丘腦及左側角回加權DC CV增加,左側顳下回、右側梭狀回及右側額下回三角部減低(圖3B及表3)。

表2 BECTS組相比對照組二值化DC CV存在變化腦區(qū)

表3 相比對照組BECTS組加權DC CV存在變化腦區(qū)

圖3 相比對照組,BECTS組二值化(A)和加權(B)DC CV差異具有統(tǒng)計學意義的腦區(qū) 紅色區(qū)域BECTS組DC CV高于對照組,藍色區(qū)域低于對照組
2.4 相關分析 BECTS組右側顳上回二值化DC CV與病程呈負相關(r=-0.664,P<0.005),楔前葉二值化DC CV與總智商呈負相關(r=-0.712,P<0.005),右側顳上回加權DC CV與言語智商呈負相關(r=-0.673,P<0.005),見圖4;其余腦區(qū)CV與病程及智商評分無明顯相關(P均>0.05)。
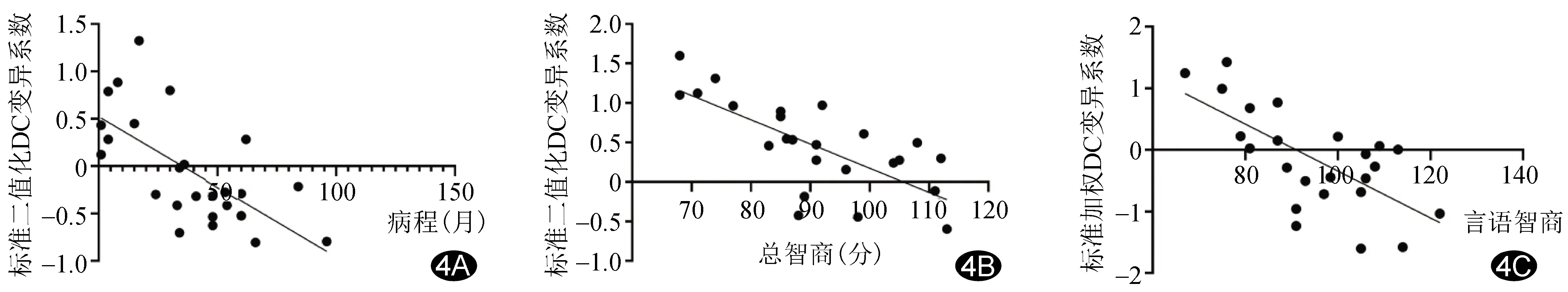
圖4 BECTS二值化及加權DC CV與臨床資料的相關性的散點圖 A.右側顳上回二值化DC CV與病程;B.楔前葉二值化DC CV與總智商;C.右側顳上回標準加權DC CV與言語智商
3 討論
傳統(tǒng)rs-fMRI功能網(wǎng)絡分析基于種子點功能連接(functional connection,F(xiàn)C)和獨立成分分析(independent component analysis,ICA),結果存在主觀性和獨立性。DC是基于圖論的全腦功能網(wǎng)絡測量方法,分為連邊數(shù)目累計二值化和功能連接強度累計加權,其結果可相互驗證。靜息態(tài)下大腦神經(jīng)活動在分鐘級時間尺度內(nèi)變化甚為復雜。基于hamming時間窗動態(tài)DC分析法能規(guī)避靜息態(tài)時間變異的影響,目前已廣泛用于評價神經(jīng)-精神疾病靜態(tài)功能網(wǎng)絡。本研究采用基于時間窗動態(tài)二值化和加權DC分析方法,發(fā)現(xiàn)與對照組相比,BECTS組雙側楔前葉、右側顳上回二值化DC CV增加、左側顳下回減低,而雙側楔前葉、右側顳上回、左側丘腦及左側角回加權DC CV增加,左側顳下回、右側梭狀回及右側額下回三角部減低,揭示BECTS患兒上述腦區(qū)功能架構發(fā)生細微改變,進一步證實BECTS患兒存在自發(fā)神經(jīng)活動信號改變及擴散。
RAICHLE等[9]指出,靜態(tài)默認網(wǎng)絡模式(default mode network, DMN)腦區(qū)主要位于中軸線大腦皮層結構,該區(qū)域是靜態(tài)腦功能網(wǎng)絡的核心,代謝耗氧量高,與情景記憶和認知過程有關。本研究組間二值化和加權DC CV存在差異腦區(qū)均涉及雙楔前葉、右顳上回及左顳下回,為DMN重要網(wǎng)絡中樞,尤其楔前葉;上述改變可能與BECTS患兒DMN選擇性和特異性破壞有關,提示BECTS可致記憶、語言、注意力和交互感受功能減退。OSER等[10]的rs-fMRI獨立成分分析結果顯示BECTS患兒DMN激活顯著減少,尤以DMN關鍵區(qū)域——楔前葉最為明顯,表明BECTS患兒DMN改變導致功能缺陷,本研究結果與之類似。另外,角回位于頂下小葉,而頂下小葉亦是構成DMN重要腦區(qū),角回動態(tài)加權DC的CV異常進一步揭示DC異常主要集中于DMN腦區(qū)的重要“功能樞紐”中。既往研究[11]發(fā)現(xiàn),兒童失神癲癇DC顯著降低腦區(qū)位于雙前額內(nèi)皮層、雙后扣帶回皮層、雙楔前葉和雙顳中回皮層,要涉及中央顳區(qū)、額葉局部功能和功能連接強度改變。本研究亦發(fā)現(xiàn)DMN內(nèi)或鄰近皮層和皮層下動態(tài)DC顯著異常,與上述研究結果相符,表明上述網(wǎng)絡節(jié)點連接屬性與鄰近DMN腦區(qū)存在廣泛依賴性。
丘腦在記憶和注意力中起重要作用,丘腦功能障礙可引起B(yǎng)ECTS認知功能障礙。丘腦是癲癇網(wǎng)絡的重要組成部分,丘腦DC的動態(tài)改變可能是癲癇患者丘腦功能異常的結構基礎。BECTS患兒認知功能障礙與丘腦-皮層網(wǎng)絡功能異常有關[12];而未經(jīng)治療BECTS患兒的丘腦對中央顳區(qū)異常放電活動有一定抑制作用[13]。ZHU等[14]發(fā)現(xiàn)發(fā)作間期癲癇樣放電(interictal epileptiform discharges,IED)BECTS患兒丘腦存在腦異常活動,提示丘腦功能障礙可致IED。
本研究結果顯示,BECTS患兒右側顳上回二值化DC CV與病程呈負相關,楔前葉二值化DC CV與總智商呈負相關,右側顳上回加權DC CV與言語智商呈負相關,表明動態(tài)變異系數(shù)值越大則智商評分越低,且二值化DC CV與病程呈負相關,提示隨癲癇病程越長,變異系數(shù)逐漸降低甚至歸于正常。
綜上,BECTS患兒存在網(wǎng)絡中央節(jié)點改變,尤其異常功能網(wǎng)絡節(jié)點內(nèi)高度連接腦區(qū)存在選擇性及特異性損傷主要涉及語言皮層和默認皮層,可能與發(fā)病有關。本研究的主要局限性:①樣本量小;②未觀察BECTS患兒MR掃描期間有無癲癇放電;③部分BECTS患兒間斷接受抗癲癇治療,可能對結果產(chǎn)生一定影響。

