新冠肺炎疫情下封閉管理醫護人員的心理狀況及生活質量的影響研究*
黎麗燕 劉翠霞 韋 毅 唐秋碧
廣州醫科大學附屬腦科醫院,廣東省廣州市 510380
新冠肺炎(NCP)為2019年12月在湖北省武漢市發現的一種新型急性呼吸道傳染病,發病1周后患者出現發熱、乏力、呼吸困難、干咳等表現,由接觸傳播及呼吸道飛沫傳播,長時間處于密閉環境中會通過氣溶膠傳播,具有極強傳染性,封閉管理醫護人員在疫情期間和患者接觸多,且缺乏治療藥物,易感性高,醫務人員面對疫情下高強度工作,承受了巨大心理壓力,還易引起出現應激障礙,產生焦慮、抑郁等心理健康問題,影響其生理、心理健康和生活質量[1]。采用心理狀況自評量表(SCL-90),調查新冠肺炎疫情下封閉管理醫護人員的心理狀況,為緩解醫務人員壓力、改善心理健康做出參考,再采用生活質量量表測定醫護人員來自心理、生理、社會、環境維度的壓力[2],本研究選取新冠肺炎疫情下封閉管理醫護人員80例,探究分析其心理狀況及生活質量的影響,現將結果報道如下。
1 資料與方法
1.1 一般資料 選取2020年3—5月廣州市惠愛醫院江村院區醫務人員新冠肺炎疫情下行封閉管理的80例醫護人員進行調查。納入標準:(1)全日制護理臨床專業大專及本科學歷;(2)身體狀況良好,具有較強專業工作能力;(3)自愿參與研究并主動配合者。排除標準:(1)實習、進修、請假者;(2)孕婦;(3)患有各種器質性疾病。
1.2 方法 對80位醫護人員統一進行問卷調查,發放80份,有效回收80份,所有問卷匯總分析,分析醫護人員心理狀況得分、生活質量得分,不同特征醫護人員SCL-90、生活質量得分。(1)一般資料調查表:根據研究需要、調查目的設計調查表,包括年齡、性別、學歷、聘用形式、工作年限、婚姻狀況、工種、是否接觸過疑似或確診患者、是否進入醫學觀察及隔離狀態、工作壓力等。(2)生活質量量表[3]:由世界衛生組織編制,該量表包括社會功能、生理(軀體功能)、心理功能、環境4個維度,26個條目,部分條目反向計分,得分越高生活質量越好,總量表Cronbach’s α系數為0.87。(3)心理狀況自評量表(SCL-90):該量表包括軀體化、人際關系敏感、強迫癥狀、焦慮、抑郁、敵對、恐怖、偏執、精神病性,9個分量表,90個條目,采用Likert 5級評分法,得分越高心理癥狀越嚴重。
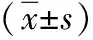
2 結果
2.1 醫護人員與我國常模SCL-90得分比較 除人際關系敏感得分低于我國常模外,醫護人員軀體化、強迫、焦慮、抑郁、敵對、恐怖、偏執、精神病性等SCL-90維度得分均高于我國常模,有顯著差異(P<0.05),見表1。

表1 醫護人員與我國常模SCL-9得分比較分)
2.2 醫護人員與我國常模生活質量得分比較 醫護人員社會功能、生理、心理功能、環境維度得分均低于我國常模,有顯著差異(P<0.05),見表2。

表2 醫護人員與我國常模生活質量得分比較分)
2.3 不同特征醫護人員SCL-90、生活質量得分情況比較 男性、年齡18~29歲、專科、工作年限1~3年、不能承受輪休制度、未婚、接觸過疑似或確診患者、進入醫學觀察及隔離狀態、工作壓力很大的醫護人員生活質量得分低于/SCL-90得分高于女性、年齡≥30歲、本科、工作年限4~7年、可以承受輪休制度、已婚、未接觸過疑似或確診患者、沒有進入醫學觀察及隔離狀態、工作壓力一般的醫護人員,差異有統計學意義(P<0.05),見表3。

表3 不同特征醫護人員SCL-90、生活質量得分情況比較分)
3 討論
2019年12月中旬湖北省武漢市出現了第1例新型冠狀病毒感染的肺炎患者,新冠肺炎是一種新的烈性呼吸道傳染性疾病,其傳播性、潛伏期較SARS及MERS冠狀病毒更長,患者出現發熱、干咳、乏力等癥狀,以肺部病變為主,主要通過呼吸道、飛沫、接觸傳播,封閉環境下有可能通過高濃度氣溶膠傳播,或糞口傳播,人群普遍易感,多數患者痊愈,少數患者病情加重甚至死亡,1%左右感染者無明顯癥狀,通過核酸檢測確診[4],是聚集性發病,以家庭、醫院內傳播為主,醫務人員為高危易感人群。
新冠肺炎被列為乙類傳染病,傳染性強,來勢兇猛,醫務人員成面對疫情會出現明顯的心理問題及應激反應,會出現高于普通人群兩倍的心理損害,為給予更好的社會支持和應付方式,采用問卷調查調查封閉管理下醫務人員的心理狀態。本研究結果顯示,醫護人員與我國常模SCL-9各維度得分均有顯著差異(P<0.05),該結果與周潔等[5]的研究結論一致,除人際關系敏感得分低于我國常模外,軀體化、強迫癥狀、焦慮、敵對、抑郁、恐怖、偏執、精神病性等維度得分均高于我國常模,說明新冠肺炎封閉管理下醫務人員均存在較顯著心理、情緒、行為問題,疫情期間醫療資源短缺、工作繁重、醫患關系緊張、壓力大,醫護人員易產生倦怠心理及負面情緒,不愿意從事臨床工作,影響情緒、工作,這些均屬于非常時期正常人出現的正常反應,對于普通醫護人員,應給予尊重,關注個體差異,引導其正確認識心理狀況,鼓勵其尋求幫助,避免出現創傷后應激障礙、不良嗜好排解心理問題等情況。本研究結果顯示,醫護人員社會功能、生理、心理功能、環境維度得分均低于我國常模(P<0.05),該結果與趙頌賢等[6-7]研究結論一致,新冠肺炎封閉管理下,超負荷工作引起醫務人員生理機能、職能出現問題,產生身體疼痛;患者病情危重、家屬擔憂、醫療資源、儀器設備缺乏,影響醫務人員社會功能、情感職能;欠缺新冠肺炎的知識、工作能力,使醫務人員對自身抱有否認態度,影響心理健康;工作投入越大,生活質量越低;越積極應對,生活質量越高,消極應對不能解決問題,長期會喪失自信心,影響生活質量;上述均與生活質量有關。本研究結果顯示,男性、年齡18~29歲、專科、工作年限1~3年、不能承受輪休制度、未婚、接觸過疑似或確診患者、進入醫學觀察及隔離狀態、工作壓力很大的醫護人員生活質量得分低于/SCL-90得分高于女性、年齡≥30歲、本科、工作年限4~7年、可以承受輪休制度、已婚、未接觸過疑似或確診患者、沒有進入醫學觀察及隔離狀態、工作壓力一般的醫護人員(P<0.05)。該結果與王月瑩等[8]的研究結論一致,患者性別、年齡、工作年限的不同表示事業處于開拓、進展不同時期,是否作為家庭經濟收入主力,經濟負擔、生活壓力引起不同生存問題,男性醫務人員工作任務、自身責任感、壓力高于女性,男性會面對強度更大、風險更高的工作任務,年齡大、工作時間長,對疾病認知更充分;輪休制度的承受能力表示自身精力不同,影響生存質量;學歷高,獲取疾病治療信息的能力更強;接觸過疑似或確診患者、進入醫學觀察及隔離狀態、工作壓力大,承受的心理壓力更大。
綜上所述,新冠肺炎疫情下封閉管理醫護人員的心理癥狀較我國常模更嚴重,生活質量更低,與性別、年齡、工作年限、學歷、輪休制度、婚姻狀況、是否接觸過患者、是否隔離、工作壓力有關。

