全程護理對COPD合并呼吸衰竭患者無創呼吸機耐受率及血氣指標的影響
丁培琴,許玉榮,瞿佳雯,曹 培
(南通大學附屬通州醫院 江蘇南通226300)
慢性阻塞性肺疾病(COPD)是呼吸內科的常見疾病,病情呈進行性發展,因此,給患者的生活質量和生活能力均造成嚴重的影響[1-2]。此類患者表現為咳嗽、咳痰、呼吸困難、胸悶等,在急性發作期還會導致肺功能急劇下降并反復發作[3]。由于大部分患者是老年人,其免疫功能差,再加上自身吸煙或外界環境的影響,很容易引發各類并發癥,甚至會導致死亡。COPD患者易并發呼吸衰竭,而一旦發生呼吸衰竭,則病死率會明顯提高,因此,需要對COPD合并呼吸衰竭的患者加強護理[4]。無創呼吸機是呼吸衰竭患者常用的治療方式,2017年1月1日~2020年10月1日,我們對40例COPD合并呼吸衰竭患者采用全程護理,效果滿意。現報告如下。
1 資料與方法
1.1 臨床資料 選取同期收治的80例COPD合并呼吸衰竭患者作為研究對象。納入標準:①符合COPD診斷標準且合并呼吸衰竭者;②在本院行無創呼吸機治療者。按照隨機數字表法將患者分為對照組和觀察組各40例,對照組男26例、女14例,年齡70~85(75.9±8.4)歲;觀察組男28例、女12例,年齡71~85(77.6±3.4)歲。兩組一般資料比較差異無統計學意義(P>0.05)。本研究經醫院醫學倫理委員會知情同意。
1.2 方法 兩組均采用常規無創呼吸機治療。對照組采用常規護理方法,包括入院護理、病情觀察、用藥指導、出院護理等。觀察組在對照組基礎上采用全程護理,具體內容如下。①入院評估教育。除對患者進行常規入院介紹,幫助患者熟悉住院環境外,還需對其進行全面評估,如評估生活自理能力、皮膚完整情況、有無跌倒史等各項,根據評分情況采取相應的措施,預防意外事件的發生;了解患者是否有既往呼吸系統疾病、吸煙酗酒史,評估患者呼吸困難程度、排痰困難程度、痰液顏色、性質、量及缺氧情況;全面了解患者心理狀態及社會支持情況,評估家屬對疾病相關知識的了解程度并給予相應的教育。②呼吸道護理。協助患者取舒適體位如半坐臥位或端坐位,保持呼吸道通暢。準確選擇吸氧的方式、流量,及時評估患者氧療效果;向患者講解排痰的重要性,取得其理解和配合。鼓勵痰液黏稠者患者多飲水,指導進行呼吸肌功能鍛煉,如腹式呼吸、縮唇呼吸等,若自身無法有效排痰者給予翻身叩背,或指導家屬協助翻身和叩背;及時為患者清理口腔分泌物,防止分泌物反流進入氣管。體位引流也是保障呼吸道通暢的重要方法,根據檢查結果確定濕啰音最明顯部位,最后采用體位引流;引流時間主要選擇在餐前,可以防止嘔吐導致誤吸而加重病情,在引流時囑患者深呼吸后用力咳嗽,隨后護理人員輕叩患者背部,自下而上直至痰液排除;另外,可對患者進行吸痰,吸痰是保持呼吸道通暢的重要方法,操作時注意觀察患者生命體征,選擇合適的吸痰管,在吸痰時左右輕輕轉動,防止損傷呼吸道黏膜;及時評估痰液顏色、性質、量及咳痰困難程度變化。③無創呼吸機護理。在上機前,責任護士向患者及家屬介紹使用無創呼吸機的目的及方法、使用注意事項、可能出現的并發癥等,減輕患者對無創呼吸機的恐懼,提高配合性。準確設定無創呼吸機參數,選擇合適面罩或鼻罩,保證管路連接正確、通暢,使用中注意觀察面罩固定帶松緊、面罩有無漏氣、局部皮膚受壓情況并正確采取措施預防并發癥。在使用過程中隨時觀察患者意識狀態、血壓、心率、呼吸機運行狀態、痰液顏色、性質等,及時處理機器報警,保證呼吸機使用過程中功能完好。撤機后及時指導患者進行呼吸肌功能訓練,提高患者自主呼吸能力,避免或減少對呼吸機的依賴心理。④心理護理。由于COPD反復發作及對患者生活習慣產生影響,導致患者心理負擔較重,護理時需要根據患者具體情況進行心理護理,關心和愛護患者,多與患者交談。尤其是使用呼吸機治療期間,主動詢問患者感覺,通過語言或非語言交流方式對患者進行安慰,使其放松心情,更加信任護理人員,鼓勵家屬參與呼吸機治療和護理中,提高患者對無創呼吸機治療依從性。⑤生活和飲食護理。向患者講述吸煙對疾病的影響,告知戒煙并囑盡量避免吸入二手煙,與患者制訂戒煙計劃并鼓勵堅持戒煙;指導患者攝入高蛋白、高熱量、高維生素飲食,少量多餐,多飲水,控制碳水化合物的攝入。在進行無創呼吸機治療過程中避免進食太飽,進餐后不能立即使用無創呼吸機,盡量將床頭抬高,防止發生吸入性肺炎。⑥出院指導。出院前3 d對患者、家屬進行健康教育,指導出院后堅持用藥、規律飲食、家庭氧療、肺功能訓練方法和技巧,并定期隨訪、反復健康教育,以幫助患者及家屬提高認識和掌握教育知識。出院后采用電話隨訪的方式,了解出院后具體情況,隨后了解患者居家狀況、生活習慣等,根據患者具體情況調整護理策略,并進行針對性教育,糾正其不良行為。
1.3 評價指標 ①血氣分析:比較兩組護理后血氣分析指標,包括動脈氧分壓(PaO2)、動脈血氧飽和度(SaO2)、動脈二氧化碳分壓(PaCO2)。②比較兩組護理后并發癥及無創呼吸機耐受率,其中并發癥包括胃腸脹氣、面部壓力性損傷、感染及誤吸。③生活質量:比較護理后6個月兩組生活質量,采用世界衛生組織生存質量測定量表(WHOQOL-BREF)[5]進行評估,評分越高表示生活質量越好。

2 結果
2.1 兩組血氣分析指標比較 見表1。

表1 兩組血氣分析指標比較
2.2 兩組并發癥發生情況及無創呼吸機耐受情況比較 見表2。

表2 兩組并發癥發生情況及無創呼吸機耐受情況比較
2.3 兩組WHOQOL-BREF評分比較 見表3。
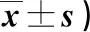
表3 兩組WHOQOL-BREF評分比較(分,
3 討論
呼吸衰竭時是COPD患者常見的并發癥之一,使用無創呼吸機可以改善患者通氣功能、提高氧分壓、緩解呼吸困難的癥狀,也可以防止氣管切開,但使用呼吸機在一定程度上延誤患者康復,同時降低患者對呼吸機的耐受性,易導致患者未按要求下機,影響呼吸機的治療效果[6-7],因此,護理人員不僅要學會正確使用呼吸機,同時采用專業的護理措施對患者進行護理干預[8]。
全程護理有助于改善患者血氣指標,部分患者呼吸機治療效果不佳原因為無創呼吸機患者治療依從性較低,同時有部分患者缺乏對呼吸機的認知,因此,通過有效護理干預可以提升患者依從性[9]。在全程護理模式中,患者在入院時進行登記,由責任護士充分發揮專科護士的優勢,對患者進行更加專業和規范的健康教育,增強患者自我管理能力[10]。通過出院后隨訪使護理人員及時發現患者在自我護理過程中存在的問題,通過飲食和護理指導,保證患者在日常生活中保持良好的健康行為,通過心理護理強化了家屬對患者的支持和教育,進一步提升患者治療依從性。觀察組PaO2、SaO2、PaCO2均優于對照組(P<0.05),說明治療依從性的提高顯著提升了治療效果。
本研究結果顯示,觀察組并發癥發生率低于對照組(P<0.05);觀察組無創呼吸機耐受率及WHOQOL-BREF評分均優于對照組(P<0.05),表明全程護理模式可以降低呼吸機相關并發癥發生率,提高患者治療舒適度。在使用無創呼吸機期間有可能引發各類并發癥,尤其是面部壓力性損傷,因此,在選擇合適面罩后,首先調整至合適的松緊度,可以用敷料減輕對臉部摩擦,避免造成面部損傷[11-12]。此外,家屬參與可以隨時觀察患者面部皮膚的狀態,了解面部皮膚有無壓力性損傷的發生。通過全程干預護理有效地保持患者呼吸道通暢,可以滿足患者需求,防止胃脹氣發生,而通過引流、吸痰、叩背等方式,有效防止感染和誤吸,囑患者多飲水,有效防止感染發生[13]。另外,根據患者具體情況制訂合理的飲食計劃,保證患者營養狀態,增強免疫力因而發生感染風險更低;進行出院指導有效降低患者在院外時發生不良事件的風險。
全程護理有助于提升患者生活質量,主要表現在以下幾方面,在入院時對患者進行全面評估,使其感受到護理人員的關心,因而主動配合治療;在住院期間采用無創呼吸機,有效改善患者通氣功能,直接影響疾病預后,而通過護理干預又提升了患者耐受率,降低并發癥發生率,幫助患者更順利地完成治療,提升無創呼吸機效果。另外,采用飲食、生活、健康教育等基礎護理方式,保證患者生命體征平穩,緩解了不良情緒,而在出院后通過隨訪指導使患者保持良好的功能鍛煉,有效降低疾病復發率。
綜上所述,全程護理模式有助于提升患者的無創呼吸機耐受率,改善血氣指標,降低并發癥發生率,進一步提升生活質量。

