同期和分期腦室腹腔分流聯合顱骨修補術治療腦外傷的效果比較
郭電渠
(鄭州市第一人民醫院,河南 鄭州 450000)
腦外傷是臨床常見疾病。可引起永久性功能障礙,包括運動、言語、視覺及聽覺異常等癥狀。早期臨床常應用去骨瓣減壓術治療,其效果較好,但并發癥較多,易引起腦組織膨出、腦積水等發生[1-2]。而傳統上采用腦室腹腔分流術和顱骨修補術治療。但對于手術時間間隔沒有明確定論,同時相關報道顯示[3],分期手術不僅造成患者手術次數增多,還增加患者的心理負擔。故本研究對比同期和分期腦室腹腔分流聯合顱骨修補術治療腦外傷效果,以期為臨床治療提供參考,現報道如下。
1 資料與方法
1.1 一般資料
選取2017年1月~2020年12月鄭州市第一人民醫院收治的60例腦外傷患者為研究對象,隨機分為兩組,各30例。對照組:男16例,女14例,平均年齡(47.63±5.72)歲;致傷原因:11例交通傷,13例高處墜落傷,6例擊打傷;觀察組:男18例,女12例,平均年齡(48.05±5.74)歲;致傷原因:10例交通傷,12例高處墜落傷,8例擊打傷。兩組一般資料比較差異無統計學意義(P>0.05),可比較。本研究經醫院倫理委員會批準,患者均知情同意。
1.2 方法
對照組采用腦室腹腔分流術治療,間隔3個月后行顱骨修補術。兩組患者均在術前1 d剃頭、洗頭及清洗肚臍,術前8~10 h禁食禁水,腦室腹腔分流:切開顳頂位置后清除壞死組織,將導管置入腦室吸取腦脊液,將腦脊液通過耳后、頸、胸等組織連接到胸膜腔內吸收。患者取仰臥位,于外耳孔上后4 cm做切口后剝離皮下組織和冒狀腱膜,然后逐層打開皮下通道至劍突切口,關閉切口。顱骨修補術:采用氣管插管麻醉,結合患者額骨缺損大小和形狀進行配比、打磨后置于骨窗位置后固定,對缺損情況進行修復。
1.3 觀察指標
兩組臨床療效比較:優:GCS評分為13~15分,生理功能恢復;良:GCS評分為8~12分,生理功能基本恢復,不能獨立生活和工作;中:GCS評分為3~7分,生活與工作能力完全喪失;差:GCS評分<3分,重度殘疾亡。優良率=(優+良)/總例數×100%。精神狀態采用精神狀態量表(MSE)評定,每項回答正確=1分,錯誤=0分,總分為0~30分,得分越高精神狀態越好。神經功能采用神經功能量表(GCS)評定,滿分為15分,得分越高神經功能越好。觀察并記錄兩組預后情況及不良反應發生率。
1.4 統計學方法

2 結果
2.1 兩組預后效果比較(見表1)

表1 兩組預后效果比較 例
2.2 兩組意識恢復時間、MSE、GCS評分比較(見表2)
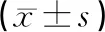
表2 兩組意識恢復時間、MSE、GCS評分比較
2.3 兩組治療后傷殘情況比較(見表3)

表3 兩組治療后傷殘情況比較 n/(%)
2.4 兩組并發癥發生率比較(見表4)

表4 并發癥發生率比較 例
3 討論
傳統觀點認為,顱骨的修補應在腦室腹腔分流術后3個月進行,但大面積顱骨缺損會導致腦皮質血流灌注出現紊亂,不利于神經功能改善,同時較長的周期治療會錯失最佳治療時間[4]。近年來,相關報道顯示,同期進行腦室腹腔分流聯合顱骨修補術具有較好的協同作用,其不僅能夠預防腦室變形和腦組織發生移位,還可恢復腦部結構并維持顱內壓,避免了破壞神經功能和顱腔感染、損傷,另外,同期進行腦室腹腔分流聯合顱骨修補術能夠避免多次麻醉和手術親戚的損傷,并減少并發癥發生[2-4]。
本研究結果顯示,治療后觀察組優良率高于對照組,差異有統計學意義(P<0.05)。這與王家悅等[4]研究結果相符,提示同期腦室腹腔分流聯合顱骨修補術較分期腦室腹腔分流聯合顱骨修補術治療腦外傷療效更佳;觀察組意識恢復時間短于對照組,且預后情況優于對照組,MSE、GCS評分均高于對照組,差異有統計學意義(P<0.05)。說明同期腦室腹腔分流聯合顱骨修補術能夠促進腦外傷患者恢復;有研究顯示同期腦室腹腔分流聯合顱骨修補術治療腦外傷的安全性較高[3,4]。本研究也證實了這一觀點,結果顯示,治療后觀察組并發癥發生率低于對照組,提示同期腦室腹腔分流聯合顱骨修補術安全性高,有利于促進患者恢復。
綜上,對腦外傷患者行同期腦室腹腔分流聯合顱骨修補術治療效果顯著,安全性較高。

