2型糖尿病患者合并結直腸息肉的危險因素分析
徐春艷 劉會領 羅 雁
天津市海河醫院消化內科 300350
結直腸癌(Colorectal cancer,CRC)是全球第三大常見惡性腫瘤(僅次于肺癌和乳腺癌),也是第四大最常見的腫瘤死亡原因[1]。結直腸息肉是消化科常見疾病之一,主要是指結直腸黏膜局部異常增生并向腸腔內突出,按病理類型分為非腺瘤性息肉和腺瘤性息肉,后者是臨床常見的病理類型,也被普遍認為是CRC的癌前病變。因此探索結直腸息肉相關的危險因素,早期篩查、治療該病對預防CRC至關重要。2型糖尿病(Type 2 diabetes,T2DM)作為臨床常見的慢性代謝性疾病,發病率逐年升高,嚴重影響人類健康,它不僅會引起大血管、微血管、神經系統病變,還可以增加腫瘤的發生風險[2]。一項meta研究[3]顯示,同非糖尿病人群相比,T2DM人群患結直腸腺瘤的相對風險增加約50%,提示T2DM與結直腸息肉之間可能存在一定的聯系,但目前有關二者之間的風險因素研究尚不多見。因此,本研究以我院消化內科3年內收治的結直腸息肉患者為研究對象,通過分析比較合并T2DM患者的數據資料,探討兩者之間的聯系以及可能存在的危險因素,以期為臨床研究及疾病診治提供依據。
1 對象和方法
1.1 研究對象 選擇2017年1月—2020年1月因腹脹、腹瀉、腹痛等消化系統癥狀在我院消化內科住院,接受結腸鏡檢查后確診結直腸息肉且合并有T2DM的96例患者作為觀察組,按隨機數字法選取確診結直腸息肉但未合并T2DM的96例患者作為對照組。所有患者均常規完善心電圖、凝血常規、血常規、肝腎功能、空腹血糖等化驗檢查,排除腸鏡檢查禁忌后由具有豐富內鏡診療經驗、主治醫師以上資歷的內鏡醫師進行腸鏡檢查,并采用內鏡下電凝切除術治療。對既往有消化道惡性腫瘤史、伴有嚴重全身性疾病或病例資料不完整者均不納入研究。
1.2 研究方法 采用回顧性分析法,通過我院電子病歷系統收集并獲取患者數據,詳細記錄研究對象臨床資料,包括:性別、年齡、身高、體重,計算體重指數[BMI=體重(kg)/身高2(m2)],以及空腹血糖(FBG)、甘油三酯(TG)、總膽固醇(TC)、低密度脂蛋白膽固醇(LDL-C)、高密度脂蛋白膽固醇(HDL-C)、合并疾病和T2DM病程等,記錄息肉部位、數量及病理類型,多發性息肉統計最大息肉。

2 結果
2.1 兩組患者一般臨床數據比較 兩組結直腸息肉患者中,男女比例無統計學差異(P>0.05),性別基線水平一致,但各組中男性患者比例均高于女性,提示男性更易罹患腸息肉。T2DM組患者的平均年齡以及合并高脂血癥、高血壓病、冠心病的比例,均較對照組明顯偏高,差異有統計學意義(均P<0.05或P<0.01);但進一步分析發現,兩組患者中>65歲的老年患者比例分別為27.1%、36.5%,差異無統計學意義(P>0.05),說明老年患者比例在兩組中差別不大。兩組間比較結果顯示,同對照組患者相比較,T2DM組患者的BMI、FBG、TG和LDL-C水平均明顯升高,差異有統計學意義(均P<0.05或P<0.01)。見表1。

表1 兩組患者基線臨床資料比較
2.2 兩組患者結直腸息肉發生部位、數量及病理類型比較 合并T2DM的患者,結腸和直腸同時檢出息肉比例為55.2%,明顯高于對照組;單純結腸息肉檢出率為37.5%,明顯低于對照組,差異有統計學意義(P<0.05)。經χ2檢驗發現,T2DM組患者中,息肉多發(≥2個)的比例及病理結果提示為腺瘤性息肉的比例,均明顯高于無T2DM的對照組患者(均P<0.05)。以上提示T2DM可能會影響結直腸息肉的發生部位、數量和病理結果。見表2。
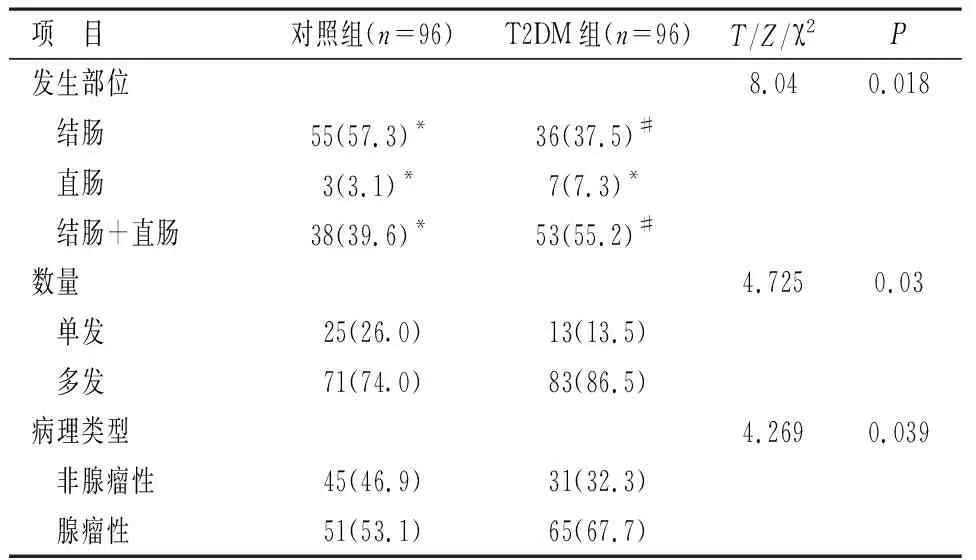
表2 兩組患者結直腸息肉病變部位、數量和病理類型比較[n(%)]
2.3 二元Logistic回歸分析 本研究發現,合并T2DM患者的年齡、BMI、FBG、TG、LDL-C,合并癥中高脂血癥、高血壓病和冠心病的患病率,以及結直腸息肉的部位、數量和病理類型,同對照組比較,差異均有統計學意義。以結直腸息肉作為因變量,上述其余觀察指標作為自變量,同時將T2DM病程按表1所示進行分層后作為自變量納入回歸模型中。通過二元Logistic回歸分析發現,年齡、FBG、高血壓病和T2DM病程可能是結直腸息肉的危險因素,即患者年齡>65歲、FBG越高、合并高血壓病,或者T2DM病史越長,罹患結直腸腺瘤性息肉風險越高。見表3。

表3 多因素Logistic回歸分析結直腸息肉危險因素
3 討論
CRC是威脅人們生命健康的主要癌癥之一,對國家的醫療技術需求和成本要求越來越高,造成了嚴重社會負擔。近年來,隨著國民健康意識加強,結腸鏡篩查率不斷提高,結直腸息肉的發病率和復發率呈逐年升高趨勢,而結直腸息肉則是誘發CRC的關鍵。目前的研究認為,遺傳易感性、性別、年齡、種族以及腸道菌群失調等可影響結直腸息肉的發生和發展,也是腺瘤性息肉演變成腫瘤的重要因素[4-5],該過程平均需要10年左右[6]。故而對無息肉病史的人群,針對危險因素早篩查、早發現、早治療,對降低CRC的發病率具有重要意義。
T2DM在我國乃至全球發病率明顯上升,且與多種代謝性和非代謝性疾病密切相關[7-8]。對于T2DM和結直腸息肉,尤其是和腺瘤性息肉之間的關系,目前認為是與糖尿病患者的高胰島素血癥、高血糖、免疫功能受損以及胃腸功能障礙有關[9]。Yu F等[3]發現,與新診斷的糖尿病患者相比,T2DM患者結直腸息肉發生風險高出約5%,故猜測高血糖及持續時間可能是結直腸息肉的風險因素。雖然Ma Y等[10]認為,T2DM和結腸直腸癌的關系似乎與糖尿病持續時間無關,但本研究結果表明,T2DM組中患者糖尿病病程越長,發生腺瘤性結直腸息肉的風險就越高,該結果也證實了前述研究的可能猜測。然而,隨著糖尿病進展,胰腺中的β細胞分泌胰島素能力減弱,胰島素水平下降,如果高胰島素血癥在這二者間發揮了重要作用,則應在糖尿病早期產生更強的相關性。故本研究結果尚不支持高胰島素血癥在T2DM與結腸直腸息肉的關系中起到重要作用。
本研究中,兩組結直腸息肉患者中,男性比例更高,這與既往國內外研究相符[11-12],可能與男性患者生活行為、飲食習慣、吸煙以及雌激素保護缺乏等因素有關。合并T2DM的結直腸息肉患者平均年齡和BMI偏高,且高脂血癥、高血壓病和冠心病所占比例亦高于無T2DM患者,實驗室指標中僅FBG、TG和LDL-C在兩組中存在差異,提示以上因素可能會影響T2DM患者腸息肉的結局。通過進一步Logistic回歸分析發現,年齡、FBG、高血壓病最終成為結直腸息肉的危險因素;此外,本研究對T2DM組患者糖尿病病程按<5年、5~15年和>15年進行分層后,回歸分析結果顯示,T2DM病程長短對腸息肉病理類型的影響不同,筆者認為可能與該類患者血糖長期偏高、胰島素抵抗、免疫功能調節異常以及腸道功能障礙有一定的聯系。
綜上可知,T2DM可能與結直腸息肉關系密切,對于T2DM病史較長的患者,當年齡>65歲、長期空腹血糖控制不佳、合并有高血壓病等危險因素時,腺瘤性息肉發生風險將會增加。因而對于此類患者,臨床醫師應鼓勵患其進行腸鏡篩查,以期早發現、早治療結直腸息肉,為預防腺瘤性息肉惡變成結直腸癌有重要的臨床意義。

