胃潰瘍并發出血患者再出血的影響因素
王鳳霞
胃潰瘍患者常伴有胃穿孔、出血等一系列并發癥,嚴重時可危及患者生命[1]。近年來隨著醫療水平的提高及內鏡下止血技術的廣泛使用,使得胃潰瘍并發出血(gastric ulcer complicated with hemorrhage,GUCH)患者的止血效果得到了明顯提升,但GUCH患者治療后再出血率仍居高不下[2]。有研究表明,血清胃泌素(gastrin,GAS)、胃動素(motilin,MTL)水平在GUCH發生發展中均呈現異常表達[3-4]。但關于其對GUCH患者治療后再出血影響的研究卻極少見報道。為此,本研究選取2019年6月-2021年6月筆者所在醫院收治的95例GUCH患者,對其臨床資料進行分析,旨在探討GUCH患者再出血的影響因素,以期為GUCH患者入院治療后再出血早期防治提供理論依據,現報道如下。
1 資料與方法
1.1 一般資料
回顧性分析2019年6月-2021年6月筆者所在醫院收治的95例GUCH患者的臨床資料,納入標準:經臨床診斷符合胃潰瘍相關診斷標準[5-6],均伴有嘔血和/或便血等臨床癥狀,經糞便潛血試驗檢測結果為陽性,并通過胃鏡檢查及病理學檢查加以確診。排除標準:(1)合并胃部惡性腫瘤[7];(2)合并血液系統疾病;(3)有精神類疾病史;(4)對本研究所使用相關藥物過敏;(5)胃出血癥狀由外傷、肝硬化食道胃底靜脈曲張破裂或應激性潰瘍等原因導致[8]。GUCH患者經入院治療成功止血后7~30 d,經胃鏡檢查胃管內抽出肉眼可見血,或出現嘔血和/或便血等臨床癥狀,且糞便潛血試驗檢測結果強陽性(+++)即可診斷為再出血。根據入院治療后患者是否再出血將其分為再出血組(25例)與未再出血組(70例)。
1.2 方法
收集兩組臨床指標,包括性別、年齡、Hp感染情況、使用消化內鏡治療情況、潰瘍直徑、胃潰瘍A1期、胃潰瘍史、吸煙史、飲酒史、合并基礎病(高血壓、糖尿病、冠心病)、發病部位、出血活動度及非甾體類消炎藥(non steroidal antiinflammatory drugs,NSAIDs)應用情況等。
血清學指標檢測:GUCH患者經入院治療7 d后,清晨采集空腹靜脈血約5 ml于干燥試管,使用離心機分離血清后至于-20 ℃冰箱貯存,并于48 h內完成相關血清學指標檢測,血清GAS、MTL水平均采用發光免疫法進行測定。
1.3 觀察指標
比較兩組臨床指標及入院治療7 d后血清GAS、MTL水平,并分析GUCH患者再出血影響因素。
1.4 統計學處理
本研究數據采用SPSS 23.0統計學軟件進行分析和處理,計量資料經Shapiro-Wilk法檢驗均符合正態分布以(±s)表示,組間比較采用獨立樣本t檢驗,計數資料以率(%)表示,采用χ2檢驗,等級資料采用秩和檢驗,采用多因素Logistic回歸分析GUCH患者再出血的影響因素,P<0.05為差異有統計學意義。
2 結果
2.1 兩組血清GAS、MTL水平比較
再出血組血清GAS、MTL水平均明顯高于未再出血組,差異有統計學意義(P<0.05),見表1。
表1 兩組血清GAS、MTL水平比較[ng/L,(±s)]

表1 兩組血清GAS、MTL水平比較[ng/L,(±s)]
組別 GAS MTL再出血組(n=25) 172.75±20.07 192.56±23.41未再出血組(n=70) 150.46±16.52 141.13±17.05 t值 5.465 11.681 P值 <0.001 <0.001
2.2 兩組臨床指標比較
再出血組平均年齡、潰瘍直徑均明顯大于未再出血組(P<0.05),Hp感染、胃潰瘍A1期、胃潰瘍史、吸煙史、飲酒史、NSAIDs應用率均明顯高于未再出血組(P<0.05),使用消化內鏡治療率明顯低于未再出血組(P<0.05);而兩組性別、合并高血壓、合并糖尿病、合并冠心病、發病部位及出血活動度比較差異無統計學意義(P>0.05),見表2。

表2 兩組臨床指標比較
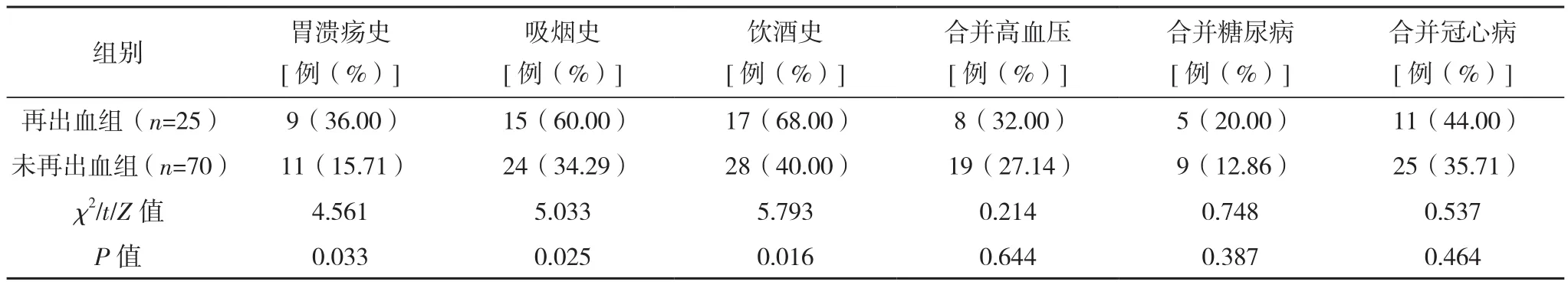
表2(續)

表2(續)
2.3 多因素Logistic回歸分析
以GUCH患者再出血為因變量,對單因素分析中GUCH患者再出血的可能影響因素(年齡、Hp感染、使用消化內鏡治療、潰瘍直徑、胃潰瘍A1期、胃潰瘍史、吸煙史、飲酒史、NSAIDs應用、GAS、MTL)進行多因素Logistic回歸分析,結果顯示,Hp感染、胃潰瘍A1期、NSAIDs應用、GAS、MTL均為GUCH患者再出血的獨立危險因素(P<0.05),而使用消化內鏡治療為GUCH患者再出血的獨立保護因素(P<0.05),見表3。

表3 多因素Logistic回歸分析
3 討論
胃潰瘍發病機制較為復雜,而GUCH屬于消化內科常見的急腹癥之一,雖然內鏡下止血技術、質子泵抑制劑的應用及Hp的有效根除可明顯提高對GUCH患者的止血、救治效果,但隨著我國老齡化進程的加劇,GUCH患者治療后再出血率仍較高,已引起消化內科臨床醫生的普遍關注[9-11]。GAS是重要的胃腸激素之一,主要通過G細胞進行分泌,可有效調節胃腸道分泌功能、增加胃腸道運動及降鈣素與胰島素的釋放[12-13];而MTL也是近年來才被重視的一種胃腸激素,主要通過內分泌細胞進行分泌,可參與消化間期多種胃腸活動[14-15]。當胃潰瘍患者并發出血時,機體應激反應可通過興奮迷走神經纖維而促進GAS、MTL的釋放,使得胃酸分泌較多,引起機體血清GAS、MTL水平異常表達[16-17]。雖然GUCH患者入院后均通過積極治療可有效止血,但血清GAS、MTL水平仍較高,而長期較高的血清GAS、MTL濃度可促進胃蛋白酶原的分泌,削弱了機體防御功能(止血及凝血功能),使得黏膜充血及血管壓力升高,導致GUCH患者易發生再次出血[18-19]。
本研究根據GUCH患者入院治療后是否再出血進行分組,研究結果表明,年齡偏高、Hp感染、潰瘍直徑較大、胃潰瘍A1期、胃潰瘍史、吸煙史、飲酒史及NSAIDs應用可能是GUCH患者治療后再出血的危險因素;而使用消化內鏡治療可能是其保護因素,說明積極的消化內鏡治療可有效降低GUCH患者再出血的風險,與文獻[20]研究一致。再出血組血清GAS、MTL水平均明顯高于未再出血組(P<0.05),表明GUCH患者入院治療后血清GAS、MTL水平較高可能增加再出血風險,應予以重視。以GUCH患者再出血為因變量進行多因素Logistic回歸分析,結果證實Hp感染、胃潰瘍A1期、NSAIDs應用、GAS、MTL均為GUCH患者再出血的獨立危險因素,而使用消化內鏡治療為其獨立保護因素。在本研究中年齡僅是GUCH患者再出血的可能影響因素,而非獨立危險因素,分析其原因可能與本研究所選取的GUCH患者均年齡偏大有關。局限性:由于本研究所選取的GUCH患者病例數偏少,可能會因研究人員的個體差異造成GUCH患者血液樣本采集、血清學指標測定結果的偏差,從而引起統計結果的偏倚,因此血清GAS、MTL水平對GUCH患者再出血的影響仍有待于進一步搜集更多的GUCH患者病歷資料加以深入探討。
總之,Hp感染、胃潰瘍A1期、NSAIDs應用、GAS、MTL均為GUCH患者再出血的獨立危險因素,而使用消化內鏡治療為其獨立保護因素,通過對GUCH患者治療后血清GAS、MTL水平進行監測,可有效預防再出血的發生。

