甲巰咪唑片與丙硫氧嘧啶治療妊娠合并甲亢的效果比較
施榴紅
甲亢是妊娠期婦女最為常見的并發癥之一,屬于一種高危妊娠,妊娠前確診為甲亢和妊娠期發生甲亢均包含在內[1]。妊娠合并甲亢發病率在國內孕婦中可達2%,對產婦身心健康和胎兒生長發育均會造成嚴重影響[2]。目前,臨床上妊娠合并甲亢主要采用藥物治療,常用的兩種藥物為甲巰咪唑與丙硫氧嘧啶,均具備顯著治療效果,能有效減少妊娠期并發癥,避免胎兒受到損害,治療范圍廣泛,但相關研究顯示,這兩種藥物均存在一定不良反應[3]。為此,本研究將本院收治的69例妊娠合并甲狀腺功能亢進患者進行分組,對比丙硫氧嘧啶和甲巰咪唑治療甲亢的臨床效果,探討這兩種藥物對妊娠結局及胎兒的不同影響,深入分析各自的臨床優勢,現報告如下。
1 資料與方法
1.1 一般資料
選取2019年6月-2020年6月本院收治的妊娠合并甲亢患者69例,所有患者根據臨床癥狀、體征、相關檢查確診,符合文獻[4]《治療Graves甲亢專家共識(2010年)》中關于甲狀腺功能亢進的診斷標準。納入標準:具有甲狀腺腫大,高代謝,突眼等甲狀腺功能亢進體征;血清總甲狀腺素(TT4)、總三碘甲狀腺原氨酸(TT3)、游離甲狀腺素(FT4)、游離三碘甲狀腺原氨酸(FT3)水平均升高,促甲狀腺激素(TSH)水平降低;單胎頭位;用藥前肝功能正常;患者對本組所涉及的藥物均能耐受;具備良好治療配合度。排除標準:心、肺、肝、腎等全身器官嚴重功能障礙;嚴重血液系統疾病;惡性腫瘤;其他慢性病病史;溝通功能障礙;嚴重心腦血管疾病;嚴重神經、精神障礙;多次流產;肝臟損傷史。根據不同用藥分為甲巰咪唑組和丙硫氧嘧啶組,甲巰咪唑組34例,年齡最小20歲,最大35歲,平均(25.73±2.14)歲;甲亢病程最短15個月,最長46個月,平均(29.64±2.37)個月;孕周最短5周,最長18周,平均(9.08±0.86)周;初產婦20例,經產婦14例。丙硫氧嘧啶組35例,年齡最小22歲,最大33歲,平均(27.81±2.35)歲;甲亢病程最短12個月,最長44個月,平均(30.16±2.62)個月;孕周最短7周,最長20周,平均(11.13±1.04)周;初產婦23例,經產婦12例。兩組患者年齡、病程、孕周、產次等基本資料比較差異無統計學意義(P>0.05),有可比性。患者及其家屬知情同意,主動簽署協議,本院倫理委員會已審批通過。
1.2 方法
兩組患者入組前4周禁止服用含碘藥物和食物,甲巰咪唑組給予甲巰咪唑片(德國默克公司,注冊證號H20120405,規格:5 mg×50片)口服治療,首發劑量1次/d,30 mg/次,對患者甲狀腺功能進行定期檢查,等到患者病情改善后逐漸調整劑量為1次/d,5~10 mg/次,一直服用至孕晚期停藥。丙硫氧嘧啶組給予丙硫氧嘧啶(德國赫爾布蘭德制藥廠,注冊證號H20150035,規格:50 mg×100片)口服治療,首發劑量1次/d,300 mg/次,連續服用3 d后對患者甲狀腺功能進行檢測,如果顯示激素水平控制在穩定狀態,等到患者病情緩解后逐漸調整劑量為1次/d,50~100 mg/次,一直服用至孕晚期停藥。兩組患者在治療期間要對血常規、肝腎功能、心電圖等全身指標進行密切監測,一旦發現不適癥狀應立刻停藥,上報臨床醫師并給予相應措施。
1.3 觀察指標及評價標準
(1)對比兩組患者治療前后的甲狀腺功能:主要指標包括FT4、FT3及TSH,分別表示游離甲狀腺素、游離三碘甲狀腺原氨酸、促甲狀腺激素。(2)對比兩組患者治療前后的臨床癥狀評分:根據文獻[5]《新藥中藥臨床研究指導原則》進行評分,包括出汗、心悸、體重減少、便次增多4個項目,0分代表無癥狀,1分為輕度癥狀,2分為中度癥狀,3分為重度癥狀。(3)對比兩組患者不良妊娠結局發生率和新生兒不良結局發生率。不良妊娠結局包括甲狀腺危象、妊娠高血壓、心力衰竭、早產、流產等;新生兒不良結局包括新生兒窒息、新生兒甲減、新生兒甲亢、低體質量、新生兒死亡/死胎等。(4)對比兩組患者肝功能損傷發生率和肝功能損傷發生時間:肝功能損傷以患者谷丙轉氨酶和谷草轉氨酶出現異常升高為判斷標準。
1.4 統計學處理
采用SPSS 26.0軟件對數據進行分析,計數資料采用χ2檢驗;計量資料用(±s)表示,采用t檢驗,以P<0.05為差異有統計學意義。
2 結果
2.1 兩組患者治療前后甲狀腺功能對比
兩組患者治療前FT3、FT4、TSH水平差異無統計學意義(P>0.05),丙硫氧嘧啶組患者治療后FT3、FT4水平和甲巰咪唑組比較明顯較低,差異有統計學意義(P<0.05),兩組患者治療后TSH水平比較差異無統計學意義(P>0.05),見表 1。
表1 兩組患者治療前后甲狀腺功能對比 (±s)
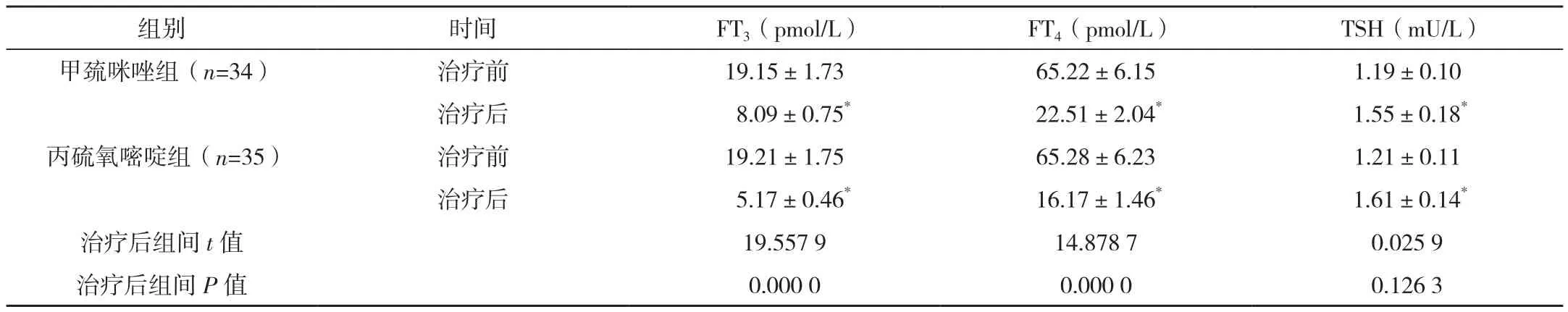
表1 兩組患者治療前后甲狀腺功能對比 (±s)
*與本組治療前比較,P<0.05。
?
2.2 兩組患者治療前后臨床癥狀評分對比
兩組患者治療前各項臨床癥狀評分差異無統計學意義(P>0.05),丙硫氧嘧啶組患者治療后各項臨床癥狀評分和甲巰咪唑組比較明顯較低,差異有統計學意義(P<0.05),見表 2。
表2 兩組患者治療前后臨床癥狀評分對比 [分,(±s)]
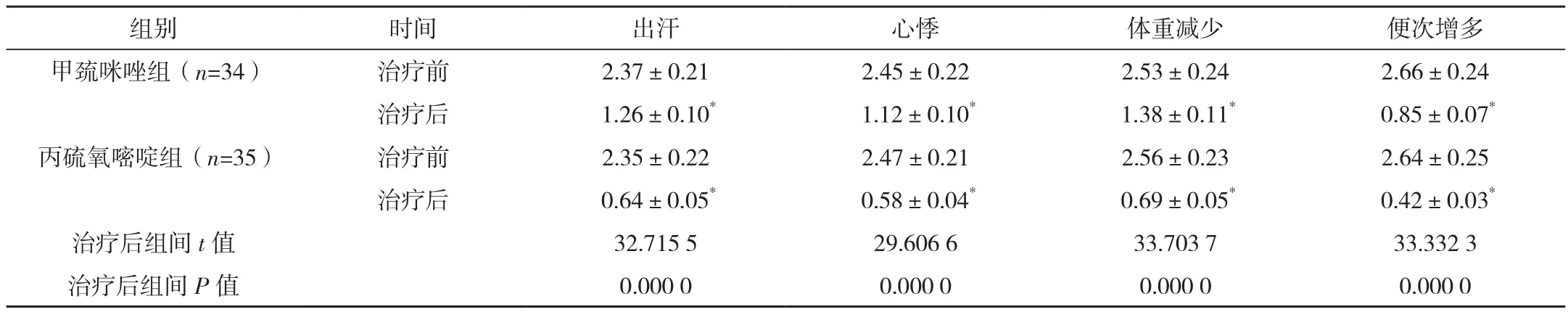
表2 兩組患者治療前后臨床癥狀評分對比 [分,(±s)]
*與本組治療前比較,P<0.05。
?
2.3 兩組患者及新生兒不良結局發生率對比
和甲巰咪唑組比較,丙硫氧嘧啶組患者不良妊娠結局發生率明顯較高,新生兒不良結局發生率明顯較低,差異有統計學意義(P<0.05),見表3。
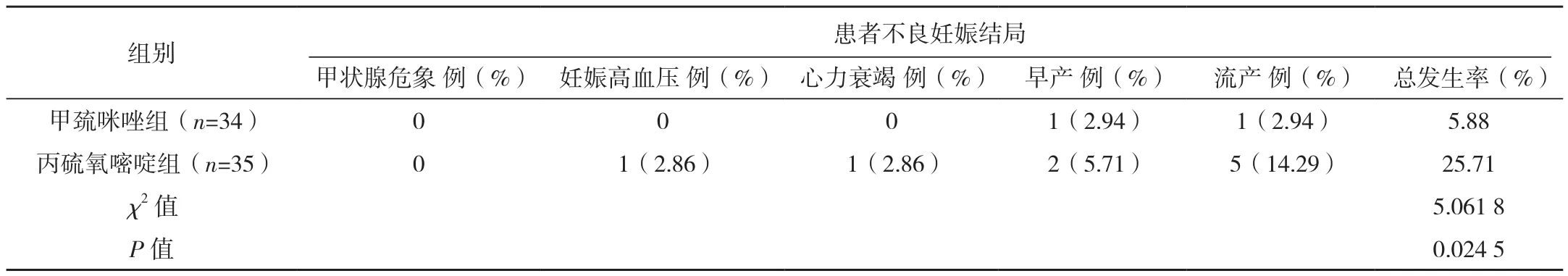
表3 兩組患者及新生兒不良結局發生率對比
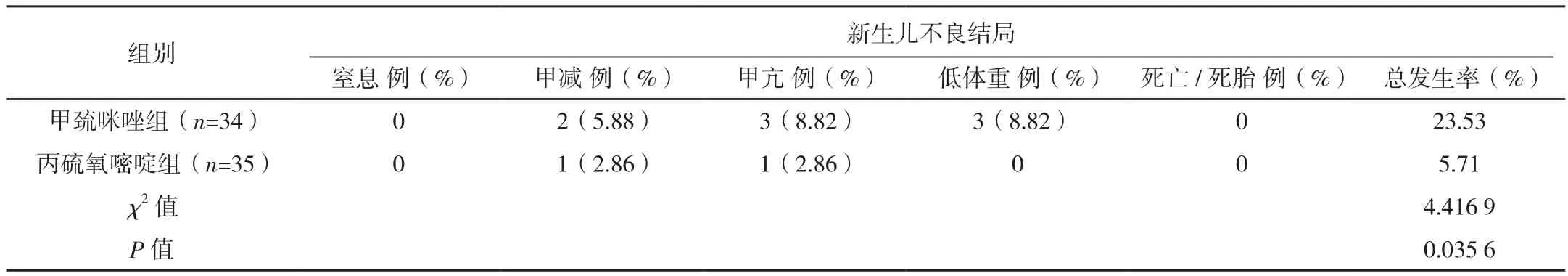
表3(續)
2.4 兩組患者肝功能損傷發生率和肝功能損傷發生時間對比
丙硫氧嘧啶組患者肝功能損傷發生率和甲巰咪唑組比較明顯較高,肝功能損傷發生時間明顯較晚,差異有統計學意義(P<0.05),見表4。
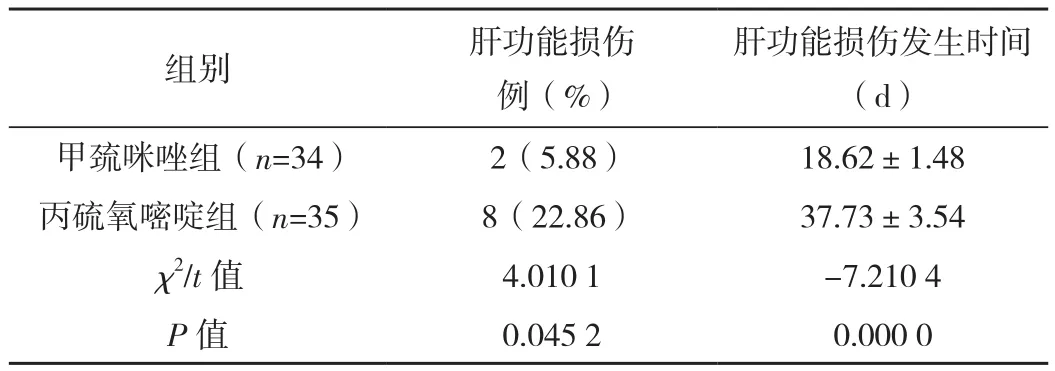
表4 兩組患者肝功能損傷發生率和肝功能損傷發生時間對比
3 討論
機體由于多種因素導致甲狀腺激素分泌過多,引起交感神經興奮,出現甲狀腺毒癥而發生甲狀腺功能亢進,也稱甲亢[6-7]。胎兒神經和智力想要保證發育正常,甲狀腺激素分泌必須穩定在正常水平。發生妊娠合并甲亢具有多種影響因素,如妊娠嘔吐、葡萄胎、毒性結節性甲狀腺腫等,如果不給予及時有效治療,對孕婦造成的影響包括妊娠高血壓、甲狀腺危象、流產、心力衰竭等,對胎兒造成的影響包括胎兒畸形、早產兒、低體重兒等多種不良母嬰結局[8-9]。目前臨床上有多種藥物可以治療甲狀腺功能亢進,但由于妊娠合并甲亢的特殊性,選擇的藥物既要改善甲狀腺功能,還要適用于孕婦和胎兒,不能影響胎兒生長發育[10]。
甲巰咪唑和丙硫氧嘧啶常用于治療甲亢,這兩種藥物均可抑制甲狀腺內過氧化物酶,從而使絡氨酸碘化和偶聯受到抑制,減少甲狀腺激素合成,但這兩種藥物的臨床效果究竟哪個更勝一籌,仍未達到臨床共識[11-12]。丙硫氧嘧啶半衰期在40 min左右,甲巰咪唑可達到24 h,因此丙硫氧嘧啶起效時間明顯快于甲巰咪唑[13]。本研究結果顯示,丙硫氧嘧啶組患者治療后FT3、FT4、各項臨床癥狀評分和甲巰咪唑組比較明顯較低,顯示這兩種藥物對甲亢均可呈現良好治療效果,甲狀腺功能得到明顯改善,但丙硫氧嘧啶效果更佳。本研究分析,可能是丙硫氧嘧啶半衰期明顯短于甲巰咪唑的緣故。本組研究結果顯示,和甲巰咪唑組比較,丙硫氧嘧啶組患者不良妊娠結局發生率明顯較高,新生兒不良結局發生率明顯較低,與國內大部分研究結果基本相同[14]。國外醫學研究發現,丙硫氧嘧啶對患者肝臟具有損傷作用,不良反應主要針對孕婦,但胎盤屏障透過率低,對胎兒影響輕微;而甲巰咪唑可通過胎盤屏障,導致胎兒體重過輕,影響胎兒生長發育[15]。為此,妊娠早期選用丙硫氧嘧啶對胎兒有利,妊娠中晚期選擇甲巰咪唑可降低孕婦肝功能損害。本研究結果顯示,丙硫氧嘧啶組患者肝功能損傷發生率和甲巰咪唑組比較明顯較高,肝功能損傷發生時間明顯較長,也就是說雖然丙硫氧嘧啶組肝損傷發生率較高,但發生時間卻晚于甲巰咪唑組。本研究分析,可能因為丙硫氧嘧啶主要在肝內代謝,而甲巰咪唑主要通過泌尿系統排泄,因此建議患者在治療前應先評估風險,并在藥物有效計量內使用最低劑量。
總之,丙硫氧嘧啶和甲巰咪唑對妊娠合并甲亢均具有顯著治療效果,對于甲狀腺功能改善效果來說,丙硫氧嘧啶更具優勢,但容易造成肝功能損傷;丙硫氧嘧啶對孕產婦不良影響較大,對胎兒不良影響較小,兩種藥物不良反應均為輕微。為此應根據患者不同病情合理擇藥,治療期間密切監測生命體征,隨時應對不良反應。

