CT與MRI對腎臟囊性病變診斷與鑒別診斷的臨床價值探討
姜寧寧 張鵬 廖良忠 張哲義 李子彥
腎臟囊性病變是腎臟較為常見的一種疾病,患者多無癥狀,無性別差異性。本病的病因不明確,主要是在影像學檢查中偶然發現[1-2]。針對于腎臟囊性病變,良性囊性病變較容易區分,但部分患者為腎臟復雜性囊腫和囊性腎腫瘤,其鑒別較為困難。同時,不同類型的腎臟囊性病變,其在臨床治療方案選擇上也存在較大差異性,因此,如何做到早發現、準確鑒別是臨床選擇針對性治療方案的關鍵[3]。近年來,隨著影像學技術的進一步發展,超聲、CT、MRI等影像學技術被廣泛應用于臨床疾病診斷中[4]。在腎臟囊性病變診斷中,主要采用CT、MRI,雖然這些影像學技術能有效發現病灶組織,但在診斷效能和鑒別診斷方面,諸多醫學者對兩種方法的效果尚存在較大爭議。基于此,本次研究回顧性分析2015年1月-2020年10月在本院經手術病理確診為腎臟囊性病變的90例患者的臨床影像學資料,旨在探討CT與MRI對腎臟囊性病變的診斷與鑒別診斷的臨床價值,詳細報告如下。
1 資料與方法
1.1 一般資料
回顧性分析2015年1月-2020年10月在本院診治經手術病理確診為腎臟囊性病變的90例(共108個病灶,其中良性60個,惡性48個)患者的臨床影像學資料。其中,男48例,女42例;年齡31~80歲,平均(56.38±10.37)歲;體重 47~85 kg,平均(65.37±6.39)kg。納入標準:(1)具備CT與MRI檢查適應證;(2)臨床資料完整;(3)具備正常溝通交流能力。排除標準:(1)合并其他重要器官病變;(2)合并血液系統疾病或免疫系統疾病;(3)嚴重精神疾病。
1.2 方法
90例患者均接受CT與MRI檢查,具體方法如下。
CT:采用 SOMATOM Definiton AS 64 層螺旋 CT(西門子公司)予以患者檢查,設置掃描參數:層厚2 mm,層距 2 mm,管電壓 120 kV,管電流 250 mA。掃描范圍為隔頂至恥骨,在掃描過程仔細觀察患者的腎臟情況。隨后進行增強掃描,使用高壓注射器予以患者肘正中靜脈注射非離子型碘對比劑(優維顯370,碘普羅胺注射液,規格:100 ml,76.89 g),劑量為 1.5~2 ml/kg,流率為3.5~4.0 ml/s,動脈期掃描延遲時間為25 s,門脈期掃描延遲時間為60 s,指導患者有效屏氣,并開展掃查,可以應用CT后處理技術,對病灶大小、形態、位置進行記錄。
MRI:采用美國 GE Discover MR 750 3.0T MRI掃描儀予以患者檢查,掃描參數:腹部8US TORSOPA線圈,常規使用雙回波同反相位T1WI,橫斷面T2WI脂肪抑制序列、冠狀面 T2WI:層厚 5 mm,FOV 300 mm×300 mm。彌散加權 DWI,B 值 =50/1 000/1 500,動態增強行軸位和冠狀位脂肪抑制T1WI掃描,對比劑為馬根維顯(釓噴酸葡胺注射液,15~20 ml),經肘前靜脈注射,劑量 0.2 ml/kg,流率 2~3 ml/s。注藥 25 s后行皮質起掃描,隨后重復掃3~4次(每次掃描間隔20 s),4 min 行延遲掃描,層厚 4 mm,層距 0.8 mm,在掃描過程中仔細觀察患者腎臟病變情況。
Bosniak分級標準:在獲取CT、MRI影像學圖像后,由兩名專業影像學醫師共同閱片,并明確患者的Bosniak分級。Bosniak分級標準:Ⅰ級為良性單純性囊腫,伴細線樣1~2 mm的薄囊壁,囊內無分隔、無鈣化、無實性病變,呈水樣密度,CT值介于0~20 HU,增強掃描后無強化情況。Ⅱ級為良性囊性病變,具體表現為囊內存在細線樣薄分隔,囊壁或分隔有細小鈣化,細線樣薄壁有輕微強化,良性高密度囊腫邊緣光滑銳利,密度均勻,直徑<3 cm。Ⅲ級為囊壁或分隔存在不規則增厚現象,增強掃描伴有強化。Ⅳ級為惡性囊性腫塊,具體表現與Ⅲ級類似,且伴有囊壁和分隔及緊鄰的軟組織強化。本研究經影像學醫師閱片后,將Ⅰ級、Ⅱ級定為良性,Ⅲ級、Ⅳ級定為惡性。
1.3 觀察指標
觀察比較CT與MRI的Bosniak分級結果和診斷效能。診斷效能主要計算診斷符合率、敏感性、特異性,診斷符合率=(真惡性+真良性)/總例數,敏感性=真惡性/(真惡性+假良性)×100%,特異性=真良性/(真良性+假惡性)×100%。
1.4 統計學處理
采用SPSS 21.0統計學軟件進行數據分析,計量資料用(±s)表示,兩組間比較采用t檢驗;計數資料以率(%)表示,組間比較采用χ2檢驗,等級資料采用秩和檢驗,P<0.05表示差異有統計學意義。
2 結果
2.1 CT與MRI下的Bosniak分級結果
CT與MRI下的Bosniak分級結果提示,CT與MRI均能有效明確病灶組織,在Bosniak分級鑒別方面比較差異無統計學意義(P>0.05),見表1。
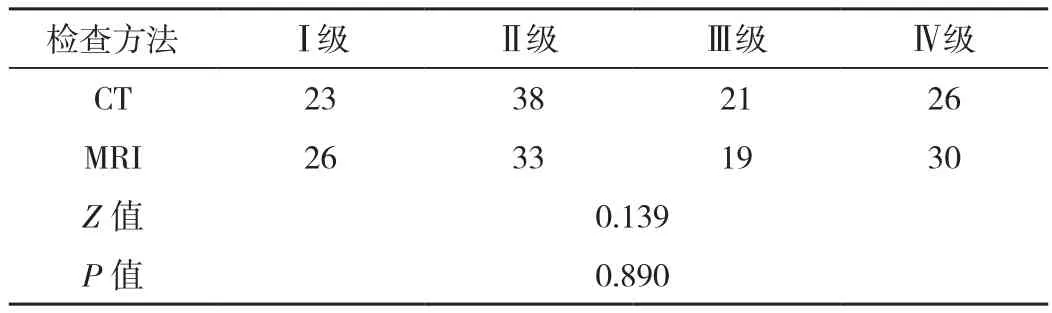
表1 CT與MRI下的108個病灶Bosniak分級結果 個
2.2 CT與MRI的Bosniak分級診斷效能比較
MRI的Bosniak分級診斷符合率95.37%、敏感性95.83%、特異性95.00%均明顯高于CT的Bosniak分級76.85%、72.92%、80.00%,差異有統計學意義(P<0.05),見表 2、表 3、表 4。
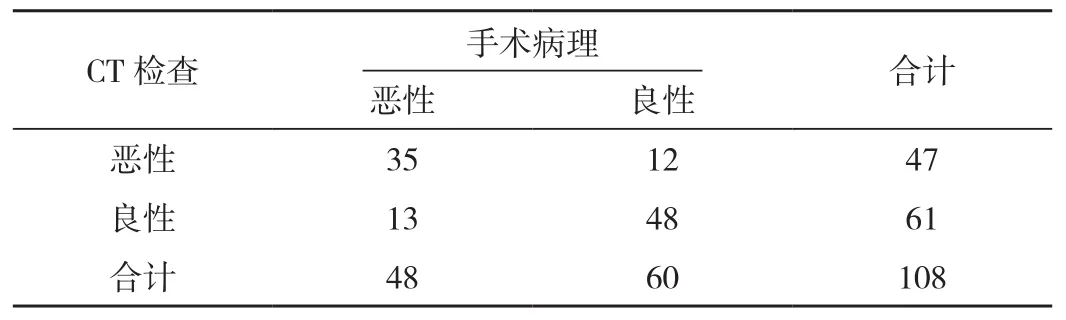
表2 CT的Bosniak分級檢查結果 個
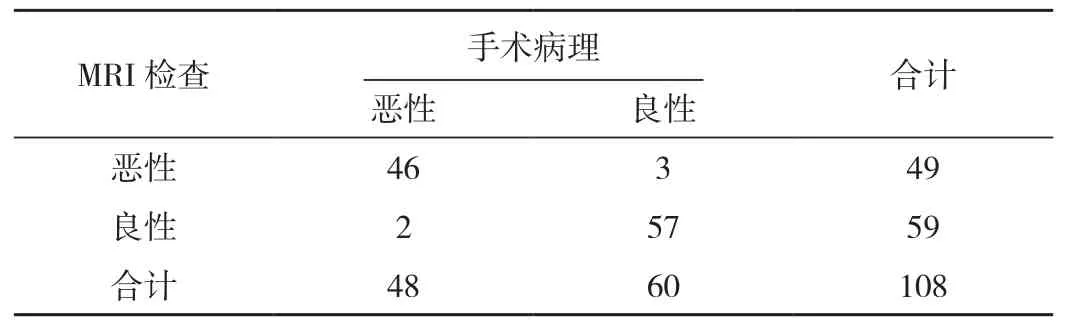
表3 MRI的Bosniak分級檢查結果 個
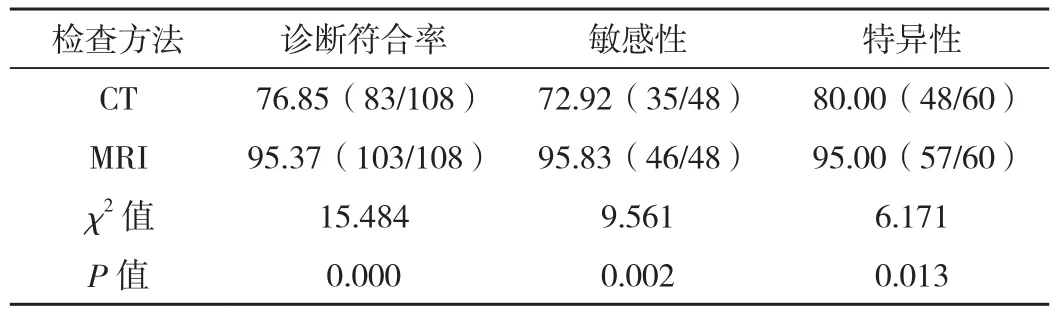
表4 CT與MRI的Bosniak分級診斷效能比較 %
3 討論
近年來,隨著影像學技術的進一步發展,腎臟囊性病變發生率呈逐年上漲趨勢[5-6]。而腎臟囊性病變的臨床檢出率也越來越高。但不同的影像學技術在診斷效能和鑒別診斷效果方面會存在一定差異,如何為腎臟囊性病變患者選取一種有效的診斷方案是臨床值得探索的問題[7-8]。只有患者獲得明確診斷時,臨床才能明確予以治療干預還是隨訪觀察,這對保障患者的生命安全具有重要意義。
據本次研究表明,90例患者的108個病灶中,CT下的Bosniak分級Ⅰ級有23個,Ⅱ級有38個,Ⅲ級有21個,Ⅳ級有26個;MRI下的Bosniak分級Ⅰ級有26個,Ⅱ級有33個,Ⅲ級有19個,Ⅳ級有30個。該結果提示,CT與MRI均能有效明確病灶組織,在Bosniak分級鑒別方面比較差異無統計學意義(P>0.05)。腎臟囊性病變在影像學檢查下主要具有以下征象,第一,鈣化:部分腎臟囊性病變的囊壁和分隔可見鈣化,且多為斑點狀、弧形,形態多樣。在CT平掃下,可見含鈣化囊腫,但MRI的鈣化顯示由于CT,主要是因為鈣化在MRI圖像上呈低信號,鑒別也更為準確[9]。通常情況下,少量鈣化沿著囊壁或分隔沉積,且邊緣光滑,多為良性鈣化,臨床主要選擇隨訪觀察。若鈣化較大或為結節狀,則建議病理明確診斷,并實施手術治療。第二,分隔:腎臟囊性病變多見分隔,與CT相比,MRI對分隔的顯示更為明顯,能準確鑒別良性分隔和惡性分隔。良性分隔主要表現為光滑、附著于囊壁,且無結節。惡性分隔表現為厚、不規則呈結節狀,伴隨明顯強化。第三,囊壁增厚、壁結構形成:部分腎臟囊性病變可形成,囊壁增厚、壁結構,在MRI增強掃描下,能準確測量其強化程度及假性強化征象的可能,有利于囊性病變的性質鑒別。第四,囊內高密度或高信號:在CT掃描中若CT值>20 HU,則為高密度囊性病變;而在MRI的T1加權掃描下,信號強度高于水則為高信號強度[10]。從上述征象分析中,發現部分征象在MRI下顯示更為清晰,這是MRI分級更為準確的重要原因。同時,在臨床診斷中,影像學醫師可根據腎臟囊性病變的具體征象來進行鑒別診斷,在條件允許情況下,可優先選擇MRI,若難以鑒別,可結合CT進行綜合鑒別,以進一步明確患者的腎臟囊性病變性質,為臨床制定干預方案提供可靠的依據。
在本次研究中還發現,MRI下的Bosniak分級在診斷符合率95.37%、敏感性95.83%、特異性95.00%均明顯高于CT下Bosniak分級的76.85%、72.92%、80.00%,差異有統計學意義(P<0.05)。該結果提示,在腎臟囊性病變中,MRI的診斷效能優于CT。MRI是斷層成像的一種類型,其主要利用磁共振現象從人體中獲得電磁信號,并重建人體信息[11-12]。在T1中,人體的正常組織和病理組織相對固定,且兩者之間存在一定差異性,這些組織間的馳豫時間上的差別是MRI成像的基礎。當在MRI掃描下獲得組織的T1或T2值時,則能形成掃描層面所包含的組織影像學圖像。MRI對軟組織具有較高的分辨率,其影像學圖像十分清晰,能有效顯示組織結構、性質等。同時,MRI橫斷面、矢狀面、冠狀面和各種斜面的多方位成像能將患者的腎臟囊性病變和周圍組織關系清晰顯示出來,使影像學醫師在多方位、多角度下觀察患者的病變組織情況,進而提高診斷符合率。在不用掃描序列下,能獲得病變組織不同信號,而通過信號強度變化情況能有效明確患者病變組織性質。然而,CT對軟組織的顯像清晰度和分辨率較低,極易造成誤診、漏診等情況,這也是造成CT在腎臟囊性病變的敏感性和特異性低于MRI的主要原因。但在臨床中,MRI的檢查費用較高,部分患者難以接受,因此,臨床需結合患者實際情況為其選取合適的診斷方案。此外,經過本次研究的回顧性分析,雖認為MRI在腎臟囊性病變診斷中的應用效果優于CT,但由于研究周期短、研究樣本量少等因素限制,導致研究尚存在一定不足。因此,后續還需加大樣本量、延長研究周期進行進一步研究,以獲得更為準確的研究數據。
綜上所述,與CT相比,MRI在腎臟囊性病變中的診斷效能更顯著,且能準確鑒別病變的良惡性,但由于MRI的費用較為昂貴,臨床需結合患者的實際情況選擇合適的診斷方案,以盡早明確病變情況,并制定針對性干預方案,為患者的生命安全保駕護航。

