玻璃體腔注射雷珠單抗聯合玻璃體切除術治療新生血管性青光眼的臨床療效觀察
李艷麗
(濮陽市安陽地區醫院 眼科,河南 安陽 455001)
研究顯示,糖尿病發病率呈升高趨勢,增殖性糖尿病視網膜病誘導新生血管性青光眼發病率也隨之上升[1]。玻璃體切除術為該病癥的主要治療方案之一,其可通過手術操作,直接清除視網膜病變,促進視網膜復位,改善患者病情;但無法完全阻斷病程進展,難以控制新生血管形成。雷珠單抗為抗血管內皮生長因子,可抑制增殖性糖尿病視網膜病誘導新生血管性青光眼患者視網膜病變[2]。本研究旨在對玻璃體腔注射雷珠單抗聯合玻璃體切除術治療新生血管性青光眼患者的臨床效果進行分析,現報道如下。
1 資料與方法
1.1 一般資料
選取2015 年7 月至2020 年6 月濮陽市安陽地區醫院眼科收治的150 例新生血管性青光眼患者,根據隨機數字表法分為聯合組和對照組,每組75 例。聯合組男性42 例,女性33 例;年齡50~77 歲,平均(65.60±2.31)歲;左眼39 例,右眼36 例;新生血管性青光眼分期[3]:Ⅰ期41例,Ⅱ期34 例。對照組男性45 例,女性30 例;年齡52~78 歲,平均(65.47±2.76)歲;左眼40例,右眼35 例;新生血管性青光眼分期:Ⅰ期44例,Ⅱ期31 例。納入標準:①符合《青光眼診斷與治療學》[4]中新生血管性青光眼診斷標準,均為初治單眼患病;②發病原因均為糖尿病視網膜病變,具有玻璃體切除術手術治療指征;③未合并其他類型青光眼;④簽署知情同意書等。排除標準:①雷珠單抗過敏;②合并心、腦、肝、腎功能不全;③高度近視、眼部感染、既往合并眼部手術史;④合并血液系統疾病等。本研究通過醫院倫理委員會批準。兩組性別、年齡患病位置、新生血管性青光眼分期等基礎資料比較,差異無統計學意義(P>0.05),具有可比性。
1.2 治療方法
1.2.1 對照組 接受玻璃體切除術治療:采用局部麻醉藥物行球后麻醉,切除患眼大部分玻璃體,再將剩余玻璃體及周圍組織滲血排除,剝離增殖的視網膜清除殘余玻璃體及玻璃體內積血,除去視網膜前增殖膜;再通過法國光太集團公司Supra Scan 577 型矩陣激光治療儀進行光凝。術后填充硅油,采用可吸收縫線縫合,然后給予妥布霉素地塞米松滴眼液(國藥準字H20093842,成都恒瑞制藥有限公司,5 mL:妥布霉素15 mg 與地塞米松5 mg),1 次/d,1 滴/次。
1.2.2 聯合組 在對照組基礎上給予玻璃體腔注射雷珠單抗治療:于術前7 d,在角膜緣后4 mm、顳下方注入處垂直進針,控制針尖進入玻璃腔后注入雷珠單抗注射液(S20170003,瑞士諾華制藥有限公司,10 mg/L)0.5 mg,7 d 后行玻璃體切除術治療。
1.3 檢測指標
①手術情況:觀察并比較兩組新生血管出血、手術時間、電凝情況;②視力:術前和術后1 周、術后6 個月,觀察并比較兩組最佳矯正視力、眼壓,采用標準對數視力表進行檢測最佳矯正視力,眼壓采用日本尼德克有限公司NT-510 型非接觸式眼壓計進行檢測;③血液流變學指標:術前和術后6 個月,采集兩組空腹靜脈血3 mL。通過全自動血液流變分析儀檢測兩組紅細胞壓積(HCT)、血小板黏附率(PAdT),將血液標本離心后(3 000 r/min,15 min),取上層血漿,通過全自動血液流變分析儀檢測血漿黏度(PV);④并發癥:術后6 個月觀察并記錄兩組出現眼球疼痛、角膜水腫、前房積血、牽拉性視網膜脫離等并發癥的情況。
1.4 統計學方法
數據分析采用SPSS 21.0 統計軟件。計量資料以均數±標準差(±s)表示,比較用t檢驗;計數資料以率(%)表示,比較用χ2檢驗,P<0.05為差異有統計學意義。
2 結果
2.1 兩組手術指標比較
聯合組手術時間較對照組短,而新生血管出血次數、電凝次數較對照組低,差異有統計學意義(P<0.05)。見表1。
表1 兩組手術指標比較(n=75,±s)
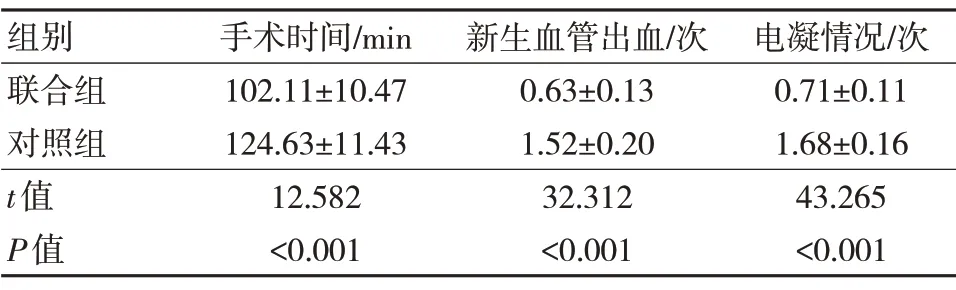
表1 兩組手術指標比較(n=75,±s)
2.2 兩組術前和術后1 周、術后6 個月眼壓、最佳矯正視力比較
兩組術前眼壓、最佳矯正視力比較,差異無統計學意義(P>0.05)。兩組術后1 周和術后6 個月眼壓、最佳矯正視力呈較術前降低趨勢,且聯合組低于對照組,差異有統計學意義(P<0.05)。見表2。
表2 兩組術前和術后1 周、術后6 個月眼壓、最佳矯正視力比較(n=75,±s)

表2 兩組術前和術后1 周、術后6 個月眼壓、最佳矯正視力比較(n=75,±s)
注:1)與術前比較,P<0.05;2)與術后1 周比較,P<0.05。
2.3 兩組術前和術后1 周血液流變學指標比較
兩組術前HCT、PAdT、PV 水平比較,差異無統計學意義(P>0.05)。兩組術后1 周HCT、PAdT、PV 水平較術前降低,且聯合組低于對照組,差異有統計學意義(P<0.05)。見表3。
表3 兩組術前和術后1 周血液流變學指標比較(n=75,±s)
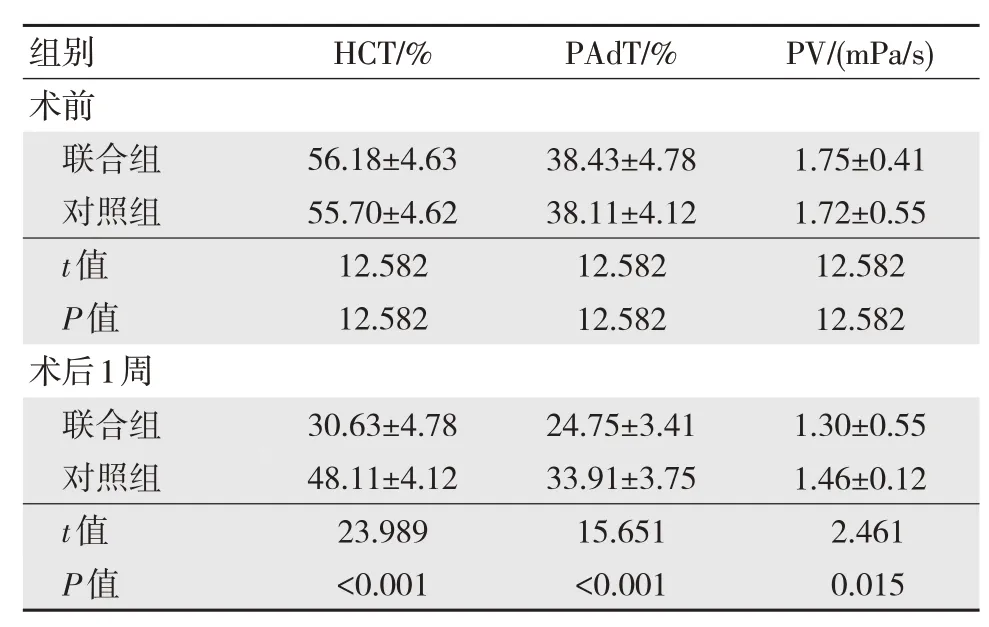
表3 兩組術前和術后1 周血液流變學指標比較(n=75,±s)
注:?與術前比較,P<0.05。
2.4 兩組術后6 個月并發癥發生情況比較
術后6 個月,聯合組角膜水腫1 例、牽拉性視網膜脫離0 例、眼球疼痛2 例、前房積血1 例,對照組眼球疼痛5 例、角膜水腫3 例、前房積血7例、牽拉性視網膜脫離1 例。聯合組并發癥發生率較對照組呈下降趨勢(5.33%vs.21.33%),差異有統計學意義(χ2=8.308,P=0.004)。
3 討論
增殖性糖尿病視網膜病可誘導新生血管性青光眼,患者視網膜血管新生嚴重,存在眼底血管出血、滲出、水腫癥狀,可造成不可逆的視力降低,故而積極控制新生血管形為治療新生血管性青光眼的有效方式[5]。
玻璃體切除術為新生血管性青光眼主要手術治療方案之一,可直接改善患者視網膜病變,但其手術難度大,且術后存在濾過泡瘢痕化,影響手術效果[6]。玻璃體腔注射雷珠單抗可緩解虹膜及房角血管新生,抑制結締組織再生,降低術中及術后前房出血的發生率,有助于保持視野清晰,降低手術治療時間,減輕手術損傷[7-8]。本研究中,聯合組手術時間與對照組相比縮短,新生血管出血、電凝次數與對照組相比呈降低趨勢,比較有差異;術后6 個月,研究組并發癥發生率低于對照組,比較亦有差異,提示玻璃體腔注射雷珠單抗聯合玻璃體切除術治療新生血管性青光眼,可降低新生血管活躍度,提高手術治療效果,降低并發癥生率。邢敏艷等[9]研究亦顯示,雷珠單抗輔助治療新生血管性青光眼療效好,且安全性高。
新生血管性青光眼患者的視網膜出現缺血、缺氧等癥狀,可促進機體釋放血管內皮生長因子,進而加快生成血管及結締組織,甚至可使前房角粘連,導致病情進展。手術操作可破壞新生血管的生長支架,但難以抑制新生血管性青光眼病情。雷珠單抗為人源化的重組單克隆抗體片段,具有抑制血管內皮生長因子的作用,其促使新生血管萎縮,可改善血流眼局部血液循環,降低新生血管性青光眼患者血流動力學紊亂,促進視網膜缺血區域血流貫通,降低血管通透性,促進房水引流。且其受阻避免手術牽拉對角膜組織的影響,能夠減輕黃斑水腫、降低眼壓,進而阻斷病程進展,改善患者視力[10-12]。本研究結果顯示,術后1周,聯合組HCT、PAdT、PV 水平低于對照組,比較有差異;術前和術后1 周、術后6 個月,兩組眼壓、最佳矯正視力呈降低趨勢,且聯合組低于對照組,比較亦有差異,提示玻璃體腔注射雷珠單抗聯合玻璃體切除術治療新生血管性青光眼,可改善血液流變學指標,促進視力恢復,與既往研究[13]結果一致。
綜上所述,玻璃體腔注射雷珠單抗聯合玻璃體切除術治療新生血管性青光眼,可改善手術相關指標及血液流變學指標,進而促進視力恢復,安全性較高,值得在臨床工作中進一步研究應用。

