老年患者腹膜透析相關性腹膜炎的相關危險因素及風險模型構建
張俊,陳穎,
1. 空軍軍醫大學第二附屬醫院門診部,陜西西安710038;2. 空軍軍醫大學第二附屬醫院急診科,陜西西安710038
腹膜透析具有操作簡便、對工作生活影響小以及殘腎功能保護作用等優點,已逐步發展為終末期腎病患者常用的腎臟替代治療方案。腹膜透析相關性腹膜炎仍是終末期腎病患者面臨的最大挑戰,不僅導致患者反復住院,而且加速腹膜功能喪失和退出腹膜透析[1]。明確腹膜透析相關性腹膜炎的危險因素有助于個性化針對性地干預和延長腹膜透析時間。既往研究表明[2],腹膜透析相關性腹膜炎的發生受患者的地域、種族、年齡和受教育程度等自身因素的影響,因而建立適用于本地區的模型至關重要。本研究擬探索老年維持性腹膜透析患者并發腹膜炎的相關危險因素,并構建風險模型,以輔助臨床醫師進行風險評估。
1 資料與方法
1.1 一般資料 回歸性納入2018年1月—2020年12月于空軍軍醫大學第二附屬醫院規律隨訪的老年持續非臥床腹膜透析患者117 例。納入標準:(1)接受規律隨訪,且相關隨訪資料完備;(2)患者年齡≥60 歲。符合以上全部標準的病例納入本研究。排除標準:(1)患者依從性差,不規律隨訪或隨訪間隔超過3 個月;(2)患者腹膜炎后1 周內死亡;(3)患者外院置管,相關資料缺失;(4)患者一般基礎狀況差,存在腎臟意外其他功能嚴重不全,如嚴重的肝功能不全等;(5)患者合并其他重大疾病,如腦梗死或腦出血急性期、心肌梗死急性期或惡性腫瘤等。具有上述任意1 項標準的病例不納入本研究。
1.2 觀察指標與方法 所有患者均使用百特公司生產的1.5%或2.5%透析液進行腹膜透析。
腹膜透析相關腹膜炎診斷標準依據2016年國際腹膜透析協會的相關指南[3],即腹膜透析相關性腹膜炎診斷需符合以下任意2 個條件:(1) 患者存在腹膜炎的癥狀和體征,即腹痛和透析液渾濁;(2) 腹膜透析液常規化驗提示白細胞>100/ L,中性粒細胞比例>50%;(3) 腹膜透析流出液培養有病原微生物生長。根據患者是否發作過≥1 次腹膜炎將患者分為腹膜炎組(發作過≥1 次腹膜炎)和無腹膜炎組(從未發作過腹膜炎)。若患者發生多次腹膜炎,則僅統計和分析首次發作時的相關數據。
通過電子病歷系統收集患者首次隨訪時的一般情況、臨床特征及實驗室檢查結果。所納入指標包括年齡、性別、腹透齡、體質量指數、文化水平、腎臟原發疾病、血白細胞、血紅蛋白、血糖、鈣磷水平、甲狀旁腺激素、B 型腦鈉肽、降鈣素原和紅細胞沉降率(ESR)等指標。
1.3 統計學分析 利用SPSS 22.0 中文版進行數據統計和分析。以均數±標準差(±s)表示計量資料,經正態性檢驗與方差齊性檢驗后,正態分布且方差齊性的計量資料,2 組間比較行獨立樣本 檢驗,組內比較用配對樣本 檢驗;偏態分布的資料采取秩和檢驗。以例數和百分率表示計數資料,采用檢驗。以患者是否發生腹膜炎為因變量,以患者的臨床特征和實驗室檢查結果為自變量,通過輸入法構建二元Logistic回歸分析結果。同樣以患者是否發生腹膜炎終變量,構建受試者工作特征(receiver-operating characteristic,ROC)曲線,評估所得到的二元Logistic 回歸方程的鑒別效能(即ROC 曲線下面積[Area under the curve,AUC])及敏感性和特異性。0.05 表示差異具有統計學意義。
2 結果
2.1 2 組患者一般資料比較 本研究共納入61 例無腹膜炎患者和56 例腹膜炎患者。同無腹膜炎組患者相比,腹膜炎組患者腹膜透析齡較長且文化程度較低(均0.05)。2 組患者年齡、性別構成、體質量指數以及腎臟原發病差異無統計學意義(.05)。見表1。

表1 2 組患者一般資料比較
2.2 2 組患者實驗室檢查指標值比較 與無腹膜炎組比較,腹膜炎組患者血白細胞計數、C 反應蛋白水平、血糖水平、降鈣素原水平和紅細胞沉降率均顯著升高(0.05);2 組患者血鈣、甲狀旁腺激素、B 型腦鈉肽、甘油三酯和膽固醇水平差異均無統計學意義(0.05)。
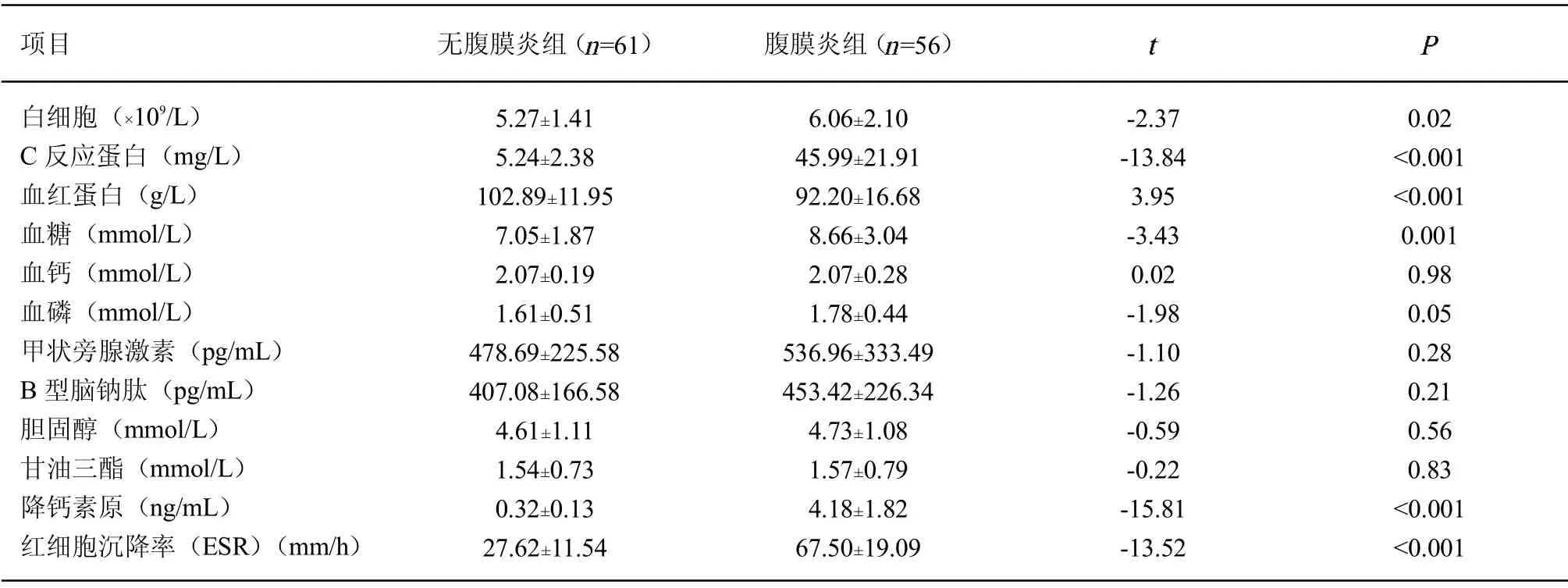
表2 2 組患者實驗室檢查指標值比較
2.3 二元Logistic 回歸分析 對單因素分析中有統計學意義的變量進行二元Logistic 回歸分析。如表3 所示,患者文化程度、C 反應蛋白水平、血糖水平以及紅細胞沉降率是影響患者腹膜透析相關性腹膜炎風險的因素。構建的回歸方程為4.87-2.28×文化程度(小學及以下=1;初中和高中=2;大學或以上=3)+ C 反應蛋白×2.07+血糖×2.15+ESR×2.43。進一步得出腹膜炎的風險預測模型ExP (F) / [1+ExP (F)],其中為腹膜透析相關腹膜炎的概率。
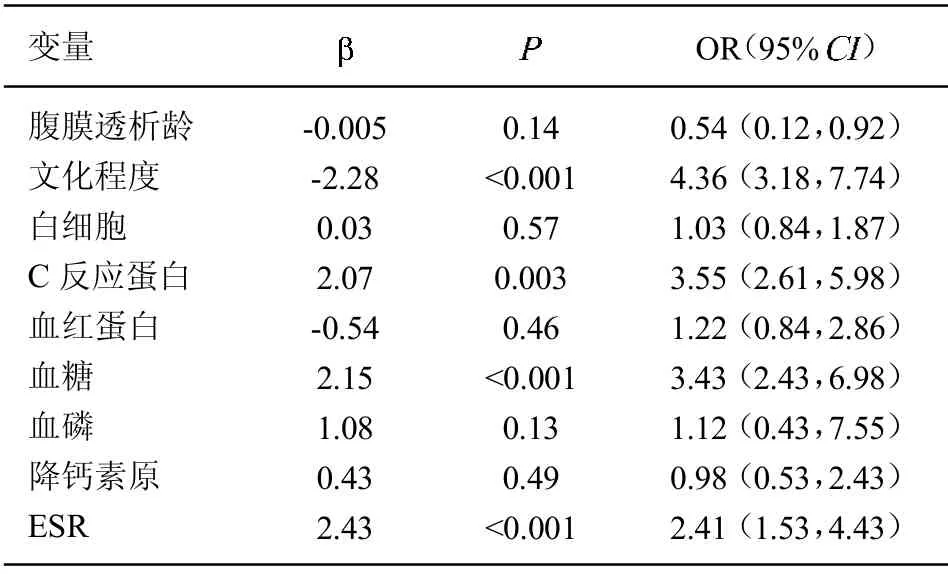
表3 影響患者腹膜炎的二元Logistic 回歸分析結果
2.4 ROC曲線根據上述腹膜炎風險診斷模型構建ROC曲線。如圖1 所示,該模型的曲線下面積為0.84(95%0.76~0.90),敏感性為 75.0%(95%61.6%~85.6%),特異性為83.6%(95%71.9%~91.8%)。
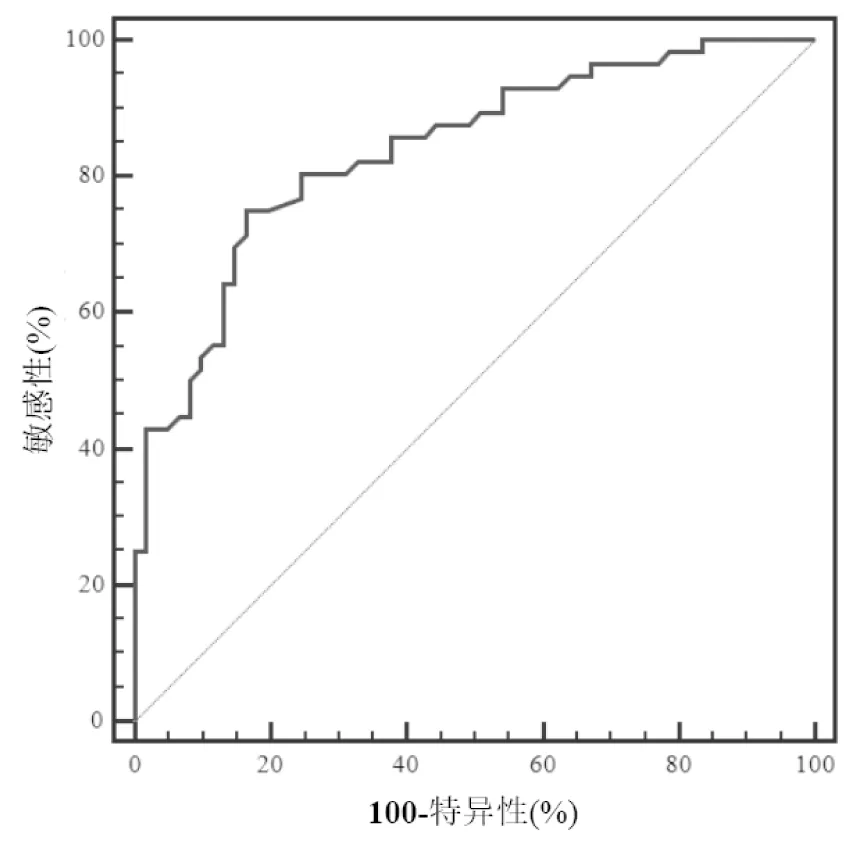
圖1 腹膜炎診斷模型的ROC 曲線
3 討論
與血液透析相比,腹膜透析具有操作簡便、方便出行、對血流動力學影響較小、保護殘存腎功能以及生活質量高等優點。雖然患者和/或家屬經專業培訓后多可勝任,但由于未遵循嚴格無菌操作或消化道感染等原因,腹膜透析相關性腹膜炎較為常見。目前已明確,腹膜炎能夠導致腹膜功能減退并最終退出腹膜透析。據此,國際腹膜透析協會強調采取積極的措施降低腹膜透析相關性腹膜炎的發生至18 個月內不超過1 次[4]。故而,明確腹膜透析相關性腹膜炎的危險因素有助于個性化干預和提高預后。
在本研究中,首先探索了患者自身因素對腹膜炎的發生是否具有影響。結果表明,腹膜炎組患者透析齡偏長和文化程度偏低,這與既往文獻報道[5-6]相一致。例如,馬東紅等[5]研究發現,透析齡越長的患者腹膜炎的發生率越高,這可能與隨著腹膜透析時間的延長,患者或其家屬無菌意識逐漸淡化有關。Chow等[6]報道患者文化水平與腹膜炎風險強烈相關。Martin等[7]開展的多中心和2 032 例腹膜透析患者的研究結果表明,在控制其他社會經濟因素后患者的教育背景仍顯著影響首次腹膜透析相關性腹膜炎的風險。Bonnal等[8]研究表明,針對性的開展腹膜炎相關宣教有助于降低腹膜炎風險。既往有研究[9]發現,患者年齡偏大也是腹膜炎的危險因素。然而,本研究聚焦老年人群,未發現患者年齡本身對腹膜炎的風險有影響,可能提示在老年人群中具體年齡對患者腹膜炎風險影響有限。
實驗室檢查結果比較發現,腹膜炎組患者白細胞計數、C 反應蛋白水平、血糖水平、降鈣素原水平和紅細胞沉降率均顯著升高,后續Logistic 回歸分析證實C 反應蛋白水平、血糖水平以及紅細胞沉降率是影響患者腹膜炎風險的因素。C 反應蛋白是臨床常用的非特異性炎癥指標,劉聰慧等[10]研究證實C 反應蛋白是腹膜透析患者難治性腹膜炎的危險因素。實際上C 反應蛋白所代表的體內高炎癥狀態還與腹膜透析患者的預后有關[11]。諸多研究[12]發現,糖尿病患者發生腹膜透析相關性腹膜炎的風險顯著增加。夏瓊等[13]發現,患者高血糖狀態是腹膜炎反復多次發作的獨立危險因素。這可能與高血糖刺激能夠抑制巨噬細胞的功能,從而影響患者腹腔的防御功能[14]。同C 反應蛋白類似,紅細胞沉降率也是1 種反應炎癥的指標。馬東紅等[15]報道,紅細胞沉降率升高與腹膜透析相關性腹膜炎風險顯著相關。該團隊同樣發現血C 反應蛋白和紅細胞沉降率聯合應用輔助診斷腹膜炎的曲線下面積高達0.935[16]。
本研究最后通過患者文化程度、C 反應蛋白水平、血糖水平以及紅細胞沉降率這4 個指標構建了評估腹膜透析相關性腹膜炎的風險。ROC 分析提示,該模型效能和特異性較高,提示該模型對日常患者的管理和高危患者的識別具有一定的意義。
本研究尚存在一些不足和缺陷。首先,本研究為回顧性研究,可能存在一定的偏移;其次,腹膜透析相關性腹膜炎的發病原因和危險因素較多,本研究尚未涵蓋所有的危險因素;最后,本研究為單中心結果,尚需前瞻性、多中心結果對本研究結論進行證實和推廣。今后將制定更加完善的研究方案,以驗證本研究的結果。

