二陳湯加味聯合腸內營養支持對中晚期胃腸道惡性腫瘤患者化療期間營養狀態及生活質量的影響※
代 忠 陶豐娟 吉 雪 陳華強 田立霞 張雪琳 陳 兵 姚克青
(北京市朝陽區桓興腫瘤醫院綜合三科,北京 100122)
有報告指出,中國2015年胃癌發病67.91萬人(占總發病率15.82%),死亡49.8萬人(占總死亡率17.70%);腸癌發病37.63萬人(占總發病率8.77%),死亡19.1萬人(占總死亡率6.80%)[1]。化療是中晚期胃腸道惡性腫瘤的主要治療手段之一,但化療期間患者出現的營養不良,使化療依從性降低,療效降低[2]。營養不良因能量、蛋白質及其他營養素缺乏或過度,對機體功能及疾病預后造成不良影響。腫瘤患者的營養不良通常是蛋白質-能量缺乏型營養不良,即營養不足。因此,當腫瘤患者出現營養不良時應對其進行干預,而腸內營養支持是常用手段之一。但腫瘤化療患者胃腸道反應較重,胃腸功能下降,而腸內營養多為高蛋白、高脂肪,其消化吸收進一步加重了胃腸負擔,多數患者表現為腹脹、惡心、食欲差、腹瀉、舌苔厚膩、脈滑等,辨證為脾虛痰濕證。2018-01-01—2019-06-30,我們應用二陳湯加味聯合腸內營養支持治療中晚期胃腸道惡性腫瘤61例,并與單純應用腸內營養支持治療61例對照,觀察對患者化療期間營養狀態及生活質量的影響,結果如下。
1 資料與方法
1.1 病例選擇
1.1.1 診斷標準 病理及影像學診斷為胃腸道惡性腫瘤[3]。腫瘤中晚期診斷標準依據TNM分期,Ⅲ為中期,Ⅳ為晚期[4-5]。中醫辨證標準參照《中醫證候鑒別診斷學》[6],脾虛痰濕證:腹脹,惡心,食欲差,腹瀉,舌淡胖,苔厚膩,脈滑。
1.1.2 納入標準 符合以上診斷標準及辨證標準;年齡18~80歲;預計生存期≥3個月;TNM分期為Ⅲ、Ⅳ期;化療患者;營養障礙[7]且需使用腸內營養支持患者;經醫院醫學倫理委員會審批通過,患者自愿簽署知情同意書。
1.1.3 排除標準 有精神病史無法合作的患者;合并其他影響觀察指標的重大疾病患者;合并其他消化系統疾病患者。
1.2 一般資料 全部122例均為我院綜合三科住院患者,按照隨機數字表法分為2組。治療組61例,男37例,女24例;年齡64.5(59,70.75)歲;病程3(1.5,6.5)個月;腫瘤部位:胃癌11例,結腸癌28例,直腸癌22例;TNM分期:Ⅲ期24例,Ⅳ期37例。對照組61例,男35例,女26例;年齡61.5(50.5,68)歲;病程4.5(1.5,8)個月;腫瘤部位:胃癌12例,結腸癌33例,直腸癌16例;TNM分期:Ⅲ期26例,Ⅳ期35例。2組一般資料比較差異無統計學意義(P>0.05),具有可比性。
1.3 治療方法 2組均予標準化療方案,參照美國國立綜合癌癥網絡(National Comprehensive Cancer Network,NCCN )指南[8-9]。
1.3.1 對照組 予腸內營養支持。每日記錄飲食攝入量,接受營養師的飲食指導,予腸內營養支持:經管飼腸內營養和經口補充營養劑,高蛋白、低脂肪、低纖維素少渣及富含維生素飲食。
1.3.2 治療組 在對照組治療基礎上加二陳湯加味。藥物組成:陳皮10 g,姜半夏10 g,茯苓10 g,炙甘草10 g,木香9 g,生雞內金10 g,砂仁(后下)10 g,炒白術10 g,生山楂20 g。日1劑,由我院中藥房統一煎制取汁200 mL,每日2次口服或經營養管灌入。
1.3.3 療程 2組均治療6周。
1.4 觀察指標及方法 ①觀察營養指標變化。體質量指數(BMI)=體質量(kg)/身高(m2);營養不良評分[10]包括臨床癥狀體征、膳食攝入、近期體質量變化、體格檢查評分、代謝應激狀態評分及疾病年齡評分等,總分越高提示營養狀況越不好;以問卷形式[11]觀察患者治療前后生活質量評分,總分112分,評分越高說明生活質量越好。②取患者靜脈全血2 mL,應用血液-體液一體機分析儀[XN-2000型,希森美康醫用電子(上海)有限公司],采用十二烷基月桂酰硫酸鈉(SLS)法檢測血紅蛋白(Hb),流式計數法檢測白細胞計數(WBC)、電阻抗法檢測血小板計數(PLT);取患者空腹肘靜脈血3 mL,分離血漿,全自動生化分析儀(日立LABOSPECT008AS)檢測肝功能指標血清白蛋白(Alb)、丙氨酸氨基轉移酶(ALT)、天冬氨酸氨基轉移酶(AST)、腎功能指標肌酐(Cr)、尿素氮(BUN),采用溴甲酚綠法檢測Alb,速率法檢測ALT、AST,酶法檢測Cr、BUN。③依據美國國家癌癥研究所(NCI)常見毒性反應標準(CTC3.0版)[12]評價化療不良反應。
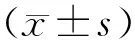
2 結果
2.1 2組治療前后BMI、營養不良評分及生活質量評分比較 見表1。
由表1可見,2組治療前后BMI、營養不良評分、生活質量評分差值比較差異均有統計學意義(P<0.05),治療組營養指標優于對照組。
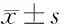
表1 2組治療前后BMI、營養不良評分及生活質量評分比較
2.2 2組治療前后Hb、WBC、PLT比較 見表2。
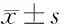
表2 2組治療前后Hb、WBC、PLT比較
由表2可見,2組治療前后Hb差值比較差異有統計學意義(P<0.05),WBC、PLT差值比較差異均無統計學意義(P>0.05)。
2.3 2組治療前后Alb、ALT、AST、Cr及BUN比較 見表3。
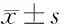
表3 2組治療前后Alb、ALT、AST、Cr及BUN比較
由表3可見,2組治療前后Alb差值比較差異有統計學意義(P<0.05),ALT、AST、Cr及BUN差值比較差異均無統計學意義(P>0.05)。
2.4 2組化療不良反應比較 見表4。

表4 2組化療不良反應比較 例(%)
由表4可見,2組發熱、貧血、胃腸道反應、乏力發生率比較差異有統計學意義(P<0.05),治療組低于對照組。
3 討論
化療是中晚期胃腸道惡性腫瘤的主要治療手段之一[13]。患者在腫瘤進展及化療期間可能出現不能進食、惡心、嘔吐、腹痛、腸梗阻、營養不良、腹瀉等癥狀,嚴重影響了腫瘤患者的生活質量及營養狀態,尤其是胃腸道惡性腫瘤患者化療中由于營養攝入不足及本身腫瘤消耗,更易處于營養障礙狀態[14]。有研究發現,對化療中患者進行營養支持治療有助于改善患者營養不良狀態,并提高免疫力[15]。對于有營養障礙的化療患者在使用營養支持時,由于腸內營養多為高糖、高脂肪、高熱量,屬中醫學肥甘厚味范疇,胃腸道惡性腫瘤患者本身消化吸收能力減弱,還有化療引起的胃腸道反應,臥床狀態較多,不利于促進胃腸蠕動。因此,腸內營養對中晚期尤其化療期胃腸道惡性腫瘤患者來說較難消化吸收,進一步加重了胃腸道不適,難以保證營養的充分利用。有研究顯示,艾灸[16]、扶正中藥[17]等聯合腸內營養支持對改善中晚期胃腸道惡性腫瘤患者營養不良狀態具有臨床優勢。尋找合適的中醫中藥輔助中晚期胃腸道惡性腫瘤患者化療期間的營養支持,對改善患者正虛邪實狀態、促進營養消化吸收、減輕胃腸反應具有現實意義。
陳貴平等[18]對腹部惡性腫瘤術后胃腸功能障礙的中醫證候聚類分析結果顯示,腹部惡性腫瘤術后的胃腸功能障礙的證型多為氣血虧虛證、氣陰兩虛證、氣滯血瘀證、脾虛濕阻證(脾虛痰凝證),均見正虛特征,可見對腹部腫瘤術后胃腸功能障礙患者,應以扶正為本,祛邪為標。我們臨床觀察認為,中晚期胃腸道惡性腫瘤患者在化療期間使用腸內營養后常出現腹脹、腹瀉、舌苔厚膩、脈滑等,多為脾虛痰濕證。本研究應用二陳湯加味以燥濕化痰,理氣和中,健脾和胃,清化濕滯。二陳湯出自《太平惠民和劑局方》,有燥濕化痰、理氣和中功效,主治濕痰證,證見咳嗽痰多,色白易咯,惡心嘔吐,胸膈痞悶,肢體困重,或頭眩心悸,舌苔白滑或膩,脈滑。方中半夏燥濕化痰,降逆和胃,為君藥;陳皮理氣燥濕化痰,燥濕以助半夏化痰之力,理氣可使氣順則痰消,為臣藥;痰由濕來,濕自脾來,茯苓健脾滲濕,為佐藥;甘草調和藥性,為使藥[19]。加味木香辛行苦泄溫通,善行脾胃滯氣,開胃除脹;生雞內金、生山楂消食化積,健運脾胃,二者同用,治療食積不化、脘腹脹滿;砂仁化濕行氣,溫中止嘔;炒白術補氣健脾,燥濕利水[20]。二陳湯加味方在二陳湯燥濕化痰基礎上,更行健脾開胃、行氣導滯之效。
患者營養狀態與化療不良反應發生率相關[21]。本研究通過對中晚期胃腸道惡性腫瘤患者BMI、營養不良評分、生活質量評分治療前后及化療不良反應進行比較,觀察二陳湯加味通過促進腸內營養吸收進而影響化療不良反應發生率的效果。本研究結果顯示,2組治療前后BMI、營養不良評分、生活質量評分差值比較差異均有統計學意義(P<0.05),治療組營養指標優于對照組;2組治療前后Hb差值、Alb差值比較差異均有統計學意義(P<0.05);2組發熱、貧血、胃腸道反應、乏力發生率比較差異有統計學意義(P<0.05),治療組低于對照組。說明二陳湯加味聯合腸內營養支持,可改善化療導致的患者營養不良狀況,進而改善患者Alb、Hb水平,減輕化療不良反應發生。
化療在殺傷腫瘤細胞同時,對正常細胞也有影響,因此骨髓抑制是腫瘤化療的常見副作用,嚴重的骨髓抑制可導致化療延期或中斷,甚至威脅患者生命,營養干預可減輕骨髓抑制程度。本研究結果顯示,2組治療前后WBC、PLT差值比較差異均無統計學意義(P>0.05),說明二陳湯加味對骨髓抑制無明顯改善作用。
ALT、AST、Cr、BUN是檢測藥物肝腎毒性的常用指標,本研究結果顯示,2組治療前后ALT、AST、Cr及BUN差值比較差異均無統計學意義(P>0.05),說明二陳湯加味并未增加中晚期胃腸道惡性腫瘤患者的肝腎毒性,安全可靠。
綜上所述,二陳湯加味聯合腸內營養支持能改善中晚期胃腸道惡性腫瘤患者化療期間營養狀態,提高生活質量,值得臨床推廣應用。

