產褥期深靜脈血栓發生的危險因素及血清CD40L水平與凝血、血小板功能及炎癥反應的相關性
黃聰,李建輝,王艷君
(攀枝花市中西醫結合醫院婦產科,四川 攀枝花 617000)
深靜脈血栓(deep venous thrombosis,DVT)是血液在深靜脈內凝結引起回流障礙[1],是產褥期并發癥之一,以下肢多見,會引起患者下肢疼痛、腫脹,且血栓易脫落。當靜脈血栓破裂時血栓隨血液進入肺,引起肺栓塞,是導致產褥期死亡的主要原因[2]。據報道[3]顯示,產褥期DVT發生率為0.61%~1.50%,死亡率達9%~50%。由于孕產婦妊娠期生理特點,加之分娩過程中凝血活性物質激活,血液粘稠度增加,導致抗凝-凝血-纖溶機制失衡,增加靜脈血栓風險。而產褥期婦女下肢浮腫、酸脹明顯,且產后長時間臥床休息,導致產褥期DVT癥狀易被忽視,因此漏診率高。同時患者既往不良生活方式和分娩并發癥,可能改變凝血-抗凝-纖溶系統,增加DVT風險。因此,分析產褥期DVT危險因素至關重要。同時,相關研究[4]認為,DVT發生發展與內皮損傷、凝血系統及炎癥因子等密切相關。而部分報道[5-6]顯示,CD40配體(CD40L)參與凝血系統、血小板功能和炎癥反應的調節,但對產褥期DVT血清CD40L與凝血、血小板功能及炎癥程度相關性鮮有報道。本研究旨在探討產褥期DVT發生的危險因素及血清CD40L水平與凝血、血小板功能及炎癥反應的相關性。
1 資料與方法
1.1 一般資料
選取2016年1月至2021年1月攀枝花市中西醫結合醫院298名產褥期產婦為研究對象,依據是否并發DVT分為觀察組(n=178)和對照組(n=120)。兩組一般資料比較,差異無統計學意義(P>0.05)。見表1。納入標準:(1)符合產褥期DVT診斷,并經超聲和臨床診斷確診[7];(2)年齡21~38歲;(3)臨床資料完整。排除標準:(1)器質性疾病;(2)血液系統疾病者;(3)由于外傷或感染等引起的DVT者;(4)臨床資料不完整。本研究經院倫理委員會批準。
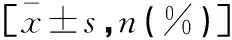
表1 兩組對象一般資料比較
1.2 方法
1.2.1 一般資料收集 包括年齡、孕周、發病部位、體質指數(BMI)、吸煙史、口服避孕藥史、流產史、合并癥等。
1.2.2 觀察指標 (1)剖宮產率、凝血指標、血小板功能指標、炎癥細胞因子水平:分娩24 h后取晨起靜脈血5 mL,3 000rpm 離心10 min,采用全自動凝血分析儀(達承醫療設備有限公司,CS-5100CS-5100,試劑配套)測定部分活化凝血酶時間(APTT)、凝血酶原時間(PT)、D二聚體(D-D)、纖維蛋白原(FIB)水平; ELISA測定P-選擇素(P-selectin)、血管性血友病因子(vWF)、腫瘤壞死因子-α(TNF-α)、白細胞介素-10 (IL-10)、C反應蛋白(CRP)、CD40L水平(試劑盒購于上海西唐);(2)產褥期并發DVT的危險因素;(3)CD40L水平與凝血指標、血小板功能指標、炎癥細胞因子水平的相關性。
1.3 統計學分析
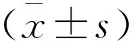
2 結果
2.1 兩組對象剖宮產率、CD40L、凝血指標、血小板功能指標、炎癥細胞因子水平比較
觀察組剖宮產率及血清CD40L、DD、FIB、PAF、P-selectin、vWF、TNF-α、IL-10、CRP水平高于對照組(P<0.05),APTT、PT水平低于對照組(P<0.05)。見表2。
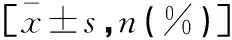
表2 兩組對象剖宮產率、凝血指標、血小板功能指標、炎癥細胞因子水平比較
2.2 產褥期并發DVT的危險因素
將表1中的影響DVT發生的因素設為變量進行賦值,多因素回歸分析顯示,剖宮產術率、CD40L、APTT、PT、DD、FIB、PAF、P-selectin、vWF、TNF-α、IL-10、CRP為產褥期并發DVT的獨立危險因素(P<0.05)。見表3。
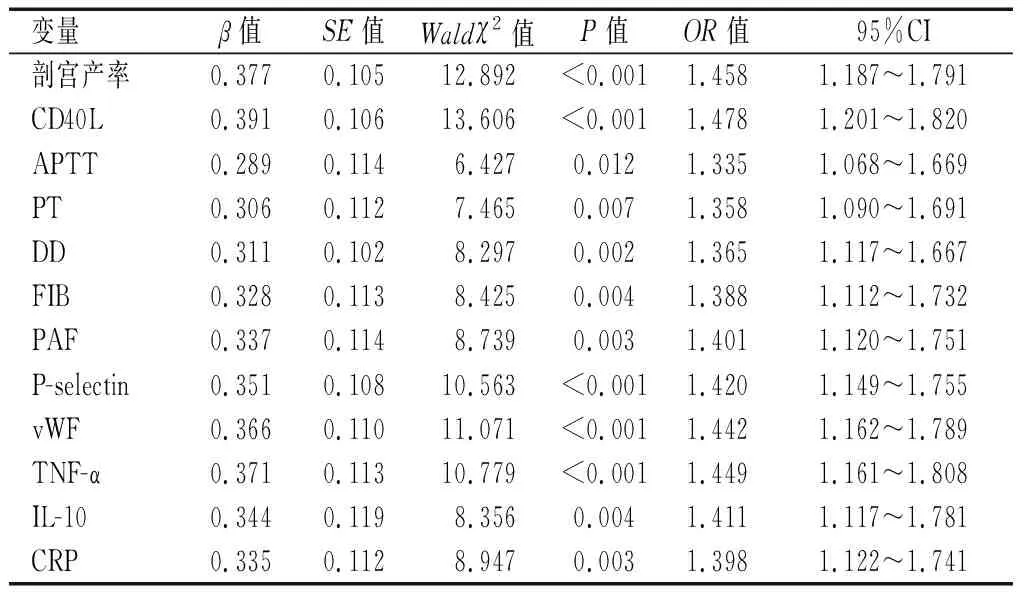
表3 產褥期并發DVT的危險因素
2.3 CD40L水平與凝血指標、血小板功能指標、炎癥細胞因子水平的相關性
相關分析顯示,CD40L水平與DD、FIB、PAF、P-selectin、vWF、TNF-α、IL-10、CRP呈正相關(P<0.05),與APTT、PT呈負相關(P<0.05)。見表4。
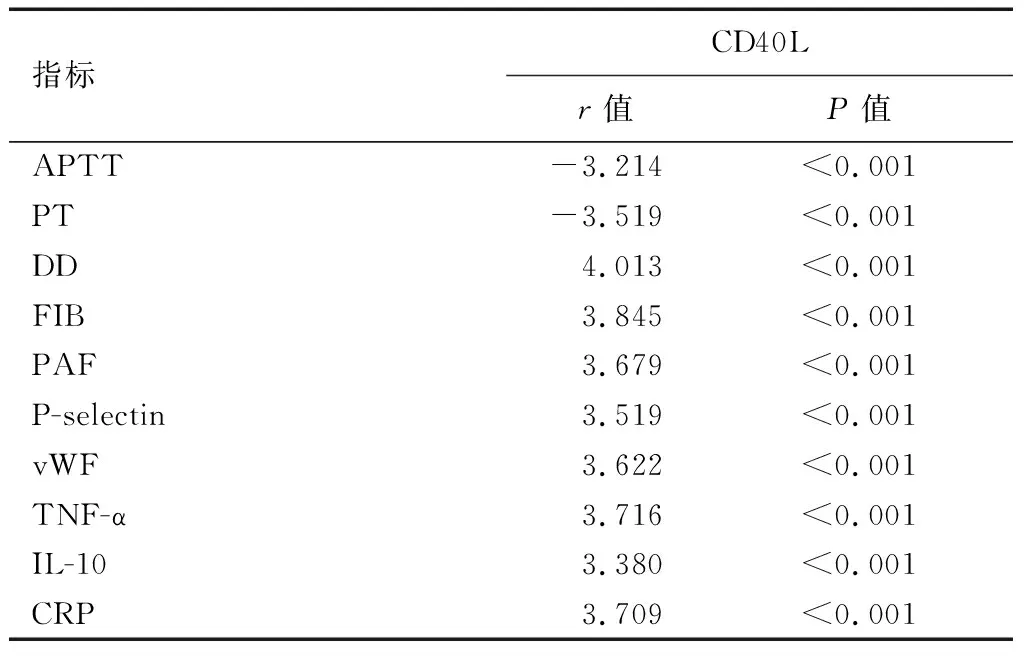
表4 CD40L水平與凝血指標、血小板功能指標、炎癥細胞因子水平的相關性
3 討論
近年來,產褥期DVT呈上升趨勢,產褥期婦女因血容量增加,靜脈血管張力降低,導致血流緩慢;同時體內FIB增加,導致血液呈高凝狀態,從而增加DVT的風險[8]。另外,分娩時胎盤早剝、羊水栓塞等均會增加血栓,導致產婦靜脈曲張及瘀血等,甚至肺栓塞,因此預防產褥期DVT至關重要[9]。
徐佳[10]研究顯示,剖宮產可增加產褥期發生DVT的風險。本研究顯示,觀察組剖宮產術比例高于對照組(P<0.05),APTT、PT水平低于對照組(P<0.05)。回歸分析顯示,剖宮產術比例是產褥期并發DVT的因素(P<0.05),考慮與剖宮產增加羊水栓塞、產后出血及產后感染有關,進而增加DVT風險。研究[11]證實,血小板活化和炎癥細胞浸潤與DVT和心腦血管疾病發生相關。CD40L是局部浸潤趨化因子,能夠促進炎癥細胞浸潤及血小板活化,參與血栓發生[12]。目前多數研究[13-14]顯示,腦梗死、心肌梗死患者外周血CD40L、CD40呈高表達。而本研究結果顯示,觀察組CD40L高于對照組(P<0.05),表明CD40L的升高與產褥期DVT發生有關;多因素研究發現,CD40L升高為產褥期并發DVT的獨立危險因素(P<0.05),原因可能是CD40-CD40L結合可誘導血管內皮細胞粘附分子表達,刺激趨化因子的釋放,參與動脈粥樣硬化斑塊形成。重組CD40L的T細胞可激活動脈粥樣硬化斑塊相關細胞,導致血栓形成;同時病灶內巨噬細胞可激活CD40釋放CD40L,促進血栓形成[15]。
血液高凝狀態是產褥期DVT誘因,而APTT、PT、DD、FIB為凝血功能指標。血液處于高凝狀態時,APTT、PT縮短,而FIB可激活纖溶系統代償性,水解血栓內纖維蛋白后得到DD,因此DD水平呈高表達。本研究單因素分析發現,觀察組APTT、PT低于對照組(P<0.05),DD、FIB高于對照組(P<0.05),與趙春榮等[16]研究結果相符,說明產褥期并發DVT可能存在高凝狀態、凝血功能和纖溶系統代償性亢進,且多因素回歸分析顯示,APTT、PT降低和DD、FIB升高為產褥期并發DVT的獨立危險因素(P<0.05),原可能是血液呈高凝狀態,凝血功能亢進,血小板粘聚性增強,易導致DVT。同時CD40L能夠活化血小板,激活炎癥反應。PAF、P-selectin、vWF是調節血小板功能分子,其中PAF可促進血小板的聚集;P-selectin在血小板活化中起粘附作用;vWF能促進血小板活化、聚集[17]。而TNF-α、IL-10、CRP是可介導炎癥反應的細胞因子[18]。觀察組PAF、P-selectin、vWF、TNF-α、IL-10、CRP高于對照組(P<0.05),表明產褥期并發DVT存在血小板活化及炎癥因子的激活,且多因素回歸分析顯示,PAF、P-selectin、vWF、TNF-α、IL-10、CRP升高為產褥期并發DVT的危險因素(P<0.05),進一步說明血小板活化及炎癥反應激活參與DVT的發生。血小板活化及炎癥因子激活可刺激組織因子產生,進而啟動機體血栓因子,損傷血管內膜,促進血栓形成。相關分析顯示,CD40L水平與DD、FIB、PAF、P-selectin、vWF、TNF-α、IL-10、CRP呈正相關性(P<0.05),與APTT、PT呈負相關性(P<0.05),提示隨著CD40L水平的升高,血液的高凝性和纖溶亢進更加嚴重,而升高的CD40L可通過血小板活化和炎癥反應引起高凝性和纖溶性亢進。
綜上所述,剖宮產術比例、CD40L、DD、FIB、PAF、P-selectin、vWF、TNF-α、IL-10、CRP升高及APTT、PT降低是產褥期并發DVT的危險因素,且血清CD40L水平與凝血、血小板功能及炎癥反應有一定相關性,臨床應對其水平進行監測,并進行針對性干預,以降低產褥期并發DVT。但本研究納入例數較少,可對結果造成偏倚,下一步將擴大樣本量進一步論證CD40L與凝血和血小板功能指標及炎癥細胞因子水平的相關性,以期為臨床提供充足論證。

