甲狀腺二次手術后并發癥發生率及甲狀旁腺功能減退的危險因素分析
孫惠芳 郭海巍 金艾香
隨著甲狀腺超聲檢查的普及,甲狀腺結節檢出率明顯增高,甲狀腺手術量也隨之增多。但是由于甲狀腺手術術中冰凍病理誤診、漏診及手術切除范圍不當、術后殘余腺體腫瘤復發、頸部淋巴結轉移等原因,有些患者術后仍需行二次手術[1]。與初次手術相比,二次手術由于組織疤痕、纖維化破壞了頸部正常解剖結構和組織平面,可能會導致甲狀腺術后并發癥風險和甲狀旁腺損傷風險增大[2-3]。本研究回顧性分析甲狀腺二次手術術后并發癥的發生情況,并對可能影響甲狀旁腺功能減退的危險因素進行探討。
1 對象與方法
1.1研究對象 收集2016 年1 月—2019 年1 月浙江省人民醫院頭頸外科就診的93 例甲狀腺二次手術患者臨床病歷資料,其中男16 例,女77 例,年齡26~72(47.34±10.78)歲。本研究方案通過醫院醫學倫理委員會審核,符合《赫爾辛基宣言》倫理規范,患者均簽署知情同意書。
1.2納入標準(1)既往有甲狀腺手術史,因甲狀腺初次手術術中冰凍病理誤診、漏診及手術切除范圍不當、術后殘余腺體腫瘤復發、頸部淋巴結轉移等原因需行甲狀腺二次手術;(2)有完整的臨床病歷資料,包括患者一般情況、初次手術手術方式手術時間、二次手術手術記錄等;(3)術后隨訪6 個月,完成術后恢復情況檢查;(4)兩次手術均為傳統開放手術。
1.3排除標準(1)初次手術術后有術后并發癥,包括喉返神經損傷、甲狀旁腺功能減退、嗆咳等;(2)初次手術為雙側甲狀腺全部切除術;(3)術前低血鈣或腎功能不全患者(血清鈣<2.0mmol/L)。
1.4手術方法 根據二次手術術前檢查結果,確定二次手術的方式和切除范圍。二次手術距首次手術時間為1 個月~8 年,中位時間為14 個月。二次手術方式:行雙側甲狀腺殘余腺葉全切40 例;行雙側甲狀腺殘余腺葉全切+頸中央區淋巴結清掃53 例。
1.5術后甲狀旁腺功能減退的診斷標準及定義 術前、術后檢測血鈣、甲狀旁腺素(parathyroid hormone,PTH),甲狀旁腺功能減退癥定義為PTH 分泌過少和(或)效應不足而引起的一組臨床綜合征,包括低鈣血癥(血鈣<2.0mmol/L)和由此引起的神經肌肉興奮性增高及軟組織移位鈣化等,同時PTH 水平低于正常(PTH<15pg/mL)。暫時性甲狀旁腺功能減退癥定義為甲狀腺術后6 個月內停止藥物治療,血清PTH 和血鈣水平正常且低血鈣癥狀消失者;永久性甲狀旁腺功能減退被定義為術后6 個月血清PTH<15pg/mL,需要補充鈣劑和或維生素D 維持正常血鈣水平[4]。
1.6臨床資料和觀察指標 回顧性分析并整理患者的臨床病歷資料和觀察指標:(1)患者一般資料包括年齡、性別、體質指數、二次手術間隔時間、有無合并橋本甲狀腺炎;(2)觀察指標:手術方式、手術時間、術前PTH 水平、術前血鈣水平、甲狀旁腺術后病理檢獲情況、甲狀旁腺術中自體移植情況;(3)術前、術后均行喉鏡檢查,記錄術后喉返神經損傷、血腫、甲狀旁腺功能減退情況。
1.7統計學方法 應用SPSS 18.0 統計軟件分析數據。符合正態分布的計量資料以均數±標準差()表示,采用獨立樣本t 檢驗;計數資料采用χ2檢驗。將單因素分析中差異有統計學意義的影響因素作為自變量納入多因素Logistic 回歸分析,篩選出影響甲狀腺二次手術后甲狀旁腺功能減退的獨立危險因素。利用篩選出的獨立危險因素建立Logistic 回歸模型,對樣本進行內部驗證,并繪制ROC 曲線(receive operating characteristic curve),評價各危險因素的預測效能。P<0.05 為差異有統計學意義。
2 結果
2.1甲狀腺二次手術患者術后并發癥情況 93 例甲狀腺二次手術患者根據術中是否行頸中央區淋巴結清掃分為雙側甲狀腺殘余腺葉全切組(雙側全切組,n=40)和雙側甲狀腺殘余腺葉全切+頸中央區淋巴結清掃組(雙側全切+清掃組,n=53),隨訪6 個月無死亡病例。術后血腫2 例(2.15%),其中雙側全切組1 例(2.50%),經局部壓迫止血保守治療后好轉,另雙側全切+清掃組1 例(1.89%)經再次手術術中止血后好轉。術后出現喉返神經損傷7 例(7.53%),其中雙側全切組2 例(5.00%),經過神經營養藥物、理療等對癥治療后好轉,雙側全切+清掃組5 例(9.43%),其中3 例經治療后好轉,2 例出現永久性喉返神經損傷。術后出現暫時性甲狀旁腺功能減退28 例(30.11%),其中雙側全切組11 例(27.50%),雙側全切+清掃組17 例(32.08%),予以補充鈣劑和維生素D3 后隨訪,出現永久性甲狀旁腺功能減退15例(16.13%),其中雙側全切組3 例(7.50%),雙側全切+清掃組12 例(22.64%)。
2.2甲狀腺二次手術后甲狀旁腺功能減退的單因素分析 術后隨訪6 個月,根據是否出現永久性甲狀旁腺功能減退將患者分為未永久性甲狀旁腺功能減退組78 例和永久性甲狀旁腺功能減退組15 例。兩組年齡、體質指數、性別、手術時間、術前血鈣水平、術前PTH 水平、甲狀旁腺術后病理檢獲、甲狀旁腺術中自體移植等指標比較,差異均無統計學意義(P>0.05)。與未發生永久性甲狀旁腺功能減退組比較,發生永久性甲狀旁腺功能減退組患者在二次手術間隔時間<3 個月、行頸中央區淋巴結清掃和合并橋本甲狀腺炎的比例更高(P 均<0.05)。見表1。
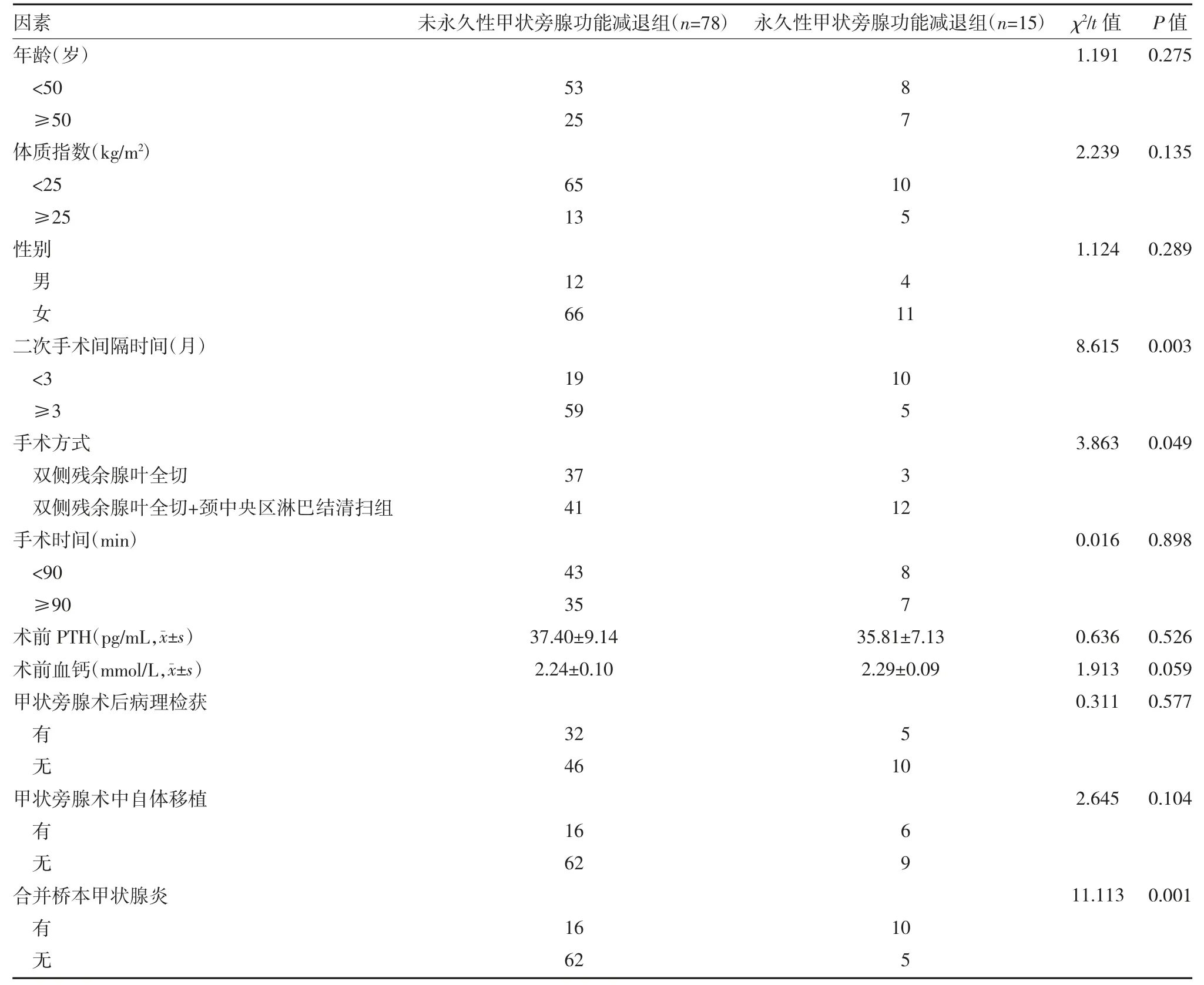
表1 甲狀腺二次手術后甲狀旁腺功能減退單因素分析
2.3甲狀腺二次手術后甲狀旁腺功能減退的多因素Logistic 回歸分析 將單因素分析中差異有統計學意義的相關危險因素作為自變量進入多因素Logistic 回歸分析,結果顯示,二次手術時間間隔<3 個月(OR=6.206,P=0.009,95%CI:1.567~24.575)和合并橋本甲狀腺炎(OR=4.513,P=0.025,95%CI:1.208~16.852)是影響甲狀腺二次手術后甲狀旁腺功能減退的獨立危險因素(均P<0.05)。而頸中央區淋巴結清掃(P=0.423>0.05)不是影響甲狀腺二次手術后甲狀旁腺功能減退的獨立危險因素。見表2。
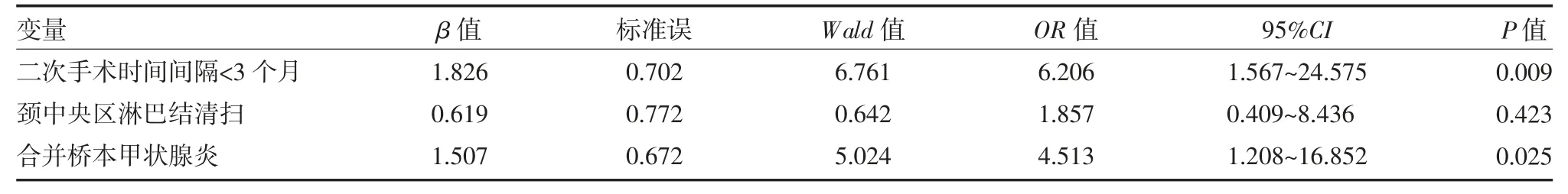
表2 甲狀腺二次手術后甲狀旁腺功能減退多因素Logistic 回歸分析
2.4甲狀腺二次手術后甲狀旁腺功能減退的危險因素預測ROC 曲線分析 利用二次手術時間間隔<3個月和合并橋本甲狀腺炎兩個獨立危險因素建立的Logistic 回歸模型,根據概率值,以特異性為橫坐標,敏感度為縱坐標,繪制ROC 曲線,對93 個樣本進行內部驗證,結果顯示,該Logistic 回歸模型預測效果較好,聯合預測概率的曲線下面積(AUC)為0.844,95%CI:0.731~0.956,預測敏感度為93.3%,特異度為67.9%,差異有統計學意義(P<0.01)。見表3和圖1。

表3 二次手術時間間隔<3 個月和合并橋本甲狀腺炎對甲狀腺二次手術后甲狀旁腺功能減退的預測價值
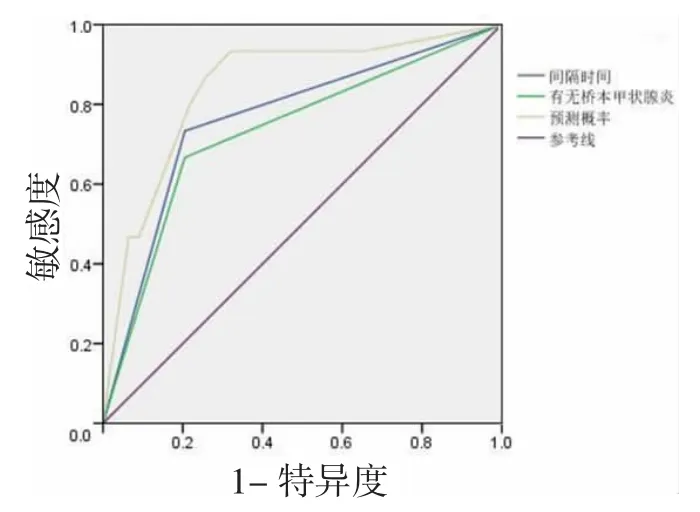
圖1 受試者工作特征曲線評價二次手術時間間隔<3 個月和合并橋本甲狀腺炎對甲狀腺二次手術后甲狀旁腺功能減退的預測模型
3 討論
甲狀旁腺功能低下是甲狀腺全切術后最常見的長期并發癥之一,據報道其發生率在10%~60%[5]。術后永久性甲狀旁腺功能低下的主要原因是直接損傷、血運障礙、靜脈充血或甲狀旁腺的意外切除[6-7]。理想情況下,應將甲狀旁腺保留在原位,但實際術中很難做到完整保留。鑒于甲狀腺再手術與甲狀旁腺功能減退、神經血管損傷和生存率下降等風險相關,應關注術前疾病評估和術中操作的風險[8],以降低甲狀腺二次術后并發癥尤其是甲狀旁腺功能減退的發生。
本研究中,發生永久性甲狀旁腺功能減退15 例(16.13%),其中12 例(22.64%)行雙側全切+清掃,相對于僅行雙側全切組(7.50%)發生率明顯增加。盡管本研究單因素分析的結果顯示,永久性甲狀旁腺功能減退組中頸淋巴結清掃術的比例更高,而多因素分析卻不是永久性甲狀旁腺功能減退的獨立危險因素,但是頸淋巴結清掃術在目前的研究中仍被是視為引起甲狀旁腺功能減退的誘因之一,可能的原因是在清掃的過程中結扎了甲狀腺下動脈導致甲狀旁腺血供受損且下位甲狀旁腺位置變異較多,不易識別常導致誤切[9]。
而在本研究中二次手術間隔時間過短(<3 個月)被認為是引起永久性甲狀旁腺功能減退的獨立危險因素。短時間內再次手術,甲狀腺周圍炎癥反應及水腫較重,會使二次手術術中甲狀腺局部解剖因粘連較重、出血較多而較難準確辨別,從而導致甲狀旁腺誤切和血供受損風險增加[10]。因此,對于二次手術的手術時機選擇,我們建議要權衡利弊,既要考慮二次手術的緊迫性,也要考慮短時間二次手術所帶來的術中風險。
對于合并癥的影響,本研究也發現,合并橋本甲狀腺炎組患者出現永久性甲狀旁腺功能減退的風險明顯增加,可能的原因是因為橋本甲狀腺炎患者甲狀腺周圍的密集炎癥會使手術切除更加困難且甲狀腺更容易與周圍組織粘連,這些因素都會增加甲狀腺附近結構(如甲狀旁腺和喉返神經)受損的風險[11-12]。因此,在考慮行甲狀腺二次手術時必須意識到橋本甲狀腺炎給術中所帶來的風險。
但由于本研究是一項單中心回顧性研究,對結果的解釋還需謹慎進行。應考慮可能影響患者入組的選擇偏倚以及術中不同術者的手術經驗帶來的影響。盡管如此,本研究中,手術時間間隔過短(<3 個月)和合并橋本甲狀腺炎組仍顯示出較明顯的甲狀旁腺功能減退的術后結果。因此,在確定需要行甲狀腺二次手術治療甲狀腺疾病時,應特別評估這些可能的危險因素,以便對甲狀腺二次手術術后并發癥尤其是甲狀旁腺功能減退做到早期識別和預防。

