老年患者無痛內鏡下逆行胰膽管造影術中高流量鼻導管氧療對氧合的影響
閆婷婷,楊歆璐,高瑋,韓寒,宋幽平,疏樹華,王勝,周玲,柴小青
中國科學技術大學附屬第一醫院(安徽省立醫院)麻醉科,合肥 230001
內鏡下逆行胰膽管造影術(ERCP)常采用經口腔咽喉入路,與上呼吸道有重合路徑(包括口腔咽喉等),不利于氣道控制,且鎮靜鎮痛藥物可抑制正常通氣,從而導致患者出現低氧血癥、高碳酸血癥、血流動力學改變等,甚至腦損傷或死亡[1-3]。故需要在診療過程中探究新的呼吸道管理策略以提高患者的安全性[4-5]。高流量鼻導管氧療(HFNO)常用于重癥監護病房和麻醉后護理病房的危重癥患者[6-7]。通過鼻導管持續加溫濕化高流量給氧,持續向肺泡輸送高濃度氧氣,從而有效維持患者氧供。本研究旨在通過比較HFNO組與常規氧療(COT)組患者術中氧合情況,探討HFNO在無痛ERCP中呼吸道管理的有效性和安全性。
1 對象與方法
1.1 研究對象 選取2021年6月至2022年5月在中國科學技術大學附屬第一醫院(安徽省立醫院)行無痛ERCP的老年患者60例,通過隨機編碼法分為高流量鼻導管氧療組(HFNO組)及常規氧療組(COT組),每組各30例。2組患者年齡、性別、體重指數(BMI)、美國麻醉師協會(ASA)分級及診療操作時間差異無統計學意義(見表1)。所有患者均簽署知情同意書,研究方案經中國科學技術大學附屬第一醫院(安徽省立醫院)醫學倫理委員會批準(編號:2021KY倫審第106號)并于中國臨床試驗注冊中心注冊(注冊號:ChiCTR2100049072)。
1.2 納入和排除標準 納入標準:年齡>65歲;美國麻醉師協會(ASA)分級Ⅱ~Ⅲ級;擬行無痛ERCP的患者。排除標準:手術診療時間低于15 min者;有可能需要氣管插管進行手術的患者;既往需長期鼻導管持續給氧的患者;有重度睡眠呼吸暫停、肺部疾病(如氣胸等)病史者;嚴重鼻塞、大量鼻出血、近期鼻外傷、近期鼻外科手術者;顱內壓明顯升高和顱底骨折等患者。
1.3 診療方法 在行無痛ERCP診療前禁食8 h,禁飲水2 h。患者入室后,監測血壓(BP)、心率(HR)、血氧飽和度(SpO2)、經皮二氧化碳分壓(TcPCO2)及呼吸頻率(RR),并建立上肢靜脈通路,改側俯臥位。
HFNO組在高流量通氣麻醉機開機5 min后給予患者30 L/min純氧吸入,COT組進行8 L/min流量的氧氣吸入,2組患者預充氧約3 min后,靜脈注射舒芬太尼2 μg及負荷劑量的丙泊酚1.5~2.5 mg/kg。患者呼吸平穩且睫毛反射消失后,HFNO組將氧流量調節至70 L/min,COT組繼續8 L/min流量的氧氣吸入,30 s后進行ERCP操作。ERCP診療過程中維持丙泊酚4 mg·kg-1·h-1速度,若出現體動、呼吸加深、心率增快等麻醉深度減淺的體征變化,則立即給予丙泊酚0.2~0.5 mg/kg靜脈注射。麻醉過程中,若出現低氧血癥(SpO2<90%)時,立即停止用藥,將氧流量提高(COT組提高至10 L/min),托下頜開放氣道,如若低氧血癥無逆轉,置入鼻咽通氣道,仍未逆轉,則退出消化內鏡面罩高流量通氣,必要時立即氣管插管控制通氣。
1.4 觀察指標 收集患者一般資料,包括年齡、性別、體重指數(BMI)、ASA分級,記錄ERCP診療時間,術中出現低氧血癥例數,最低SpO2,低氧血癥干預措施實施情況及手術結束時TcPCO2。同時記錄外科醫生及患者滿意度(5分數值評分量表:5分為非常滿意,4分為有點滿意,3分為一般滿意,2分為有點不滿意,1分為非常不滿意)和患者口干、腹脹等不良事件的發生情況。
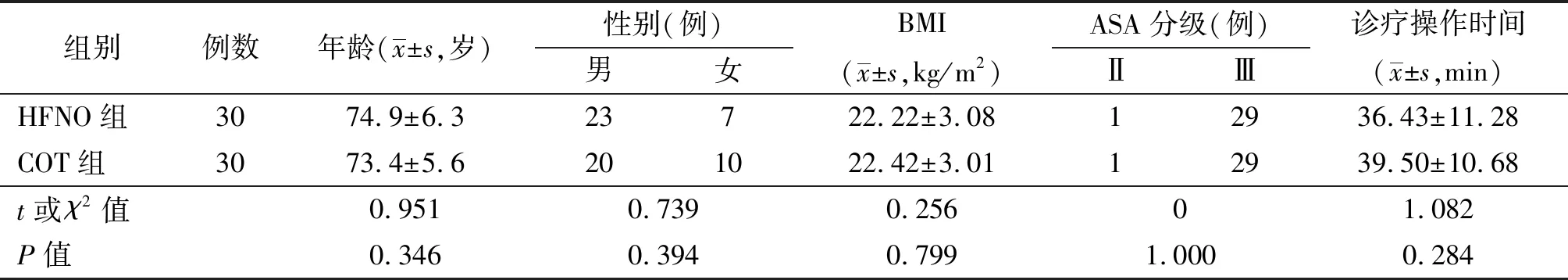
表1 2組一般資料比較
2 結果
2.1 術中氧合情況 HFNO組發生低氧血癥1例(3.33%),COT組為7例(23.33%),2組低氧血癥發生率、術中最低SpO2、手術結束時TcPCO2及抬下頜干預措施實施例數差異有統計學意義(P<0.05)。見表2。

表2 2組患者術中氧合情況
2.2 不良事件及滿意度 2組患者術后不良事件發生情況,差異無統計學意義。HFNO組外科醫生滿意度評分較COT組高,差異有統計學意義(P<0.05)。見表3。

表3 2組患者術后不良事件及滿意度情況
3 討論
我國每年進行大量的無痛ERCP診療,其中老年患者數量日益增多。由于ERCP屬于侵入性操作且操作時間較長,相較于普通胃鏡檢查需要深度鎮靜,其低氧血癥發生率最高可達到60%[8]。ERCP常采用側俯臥位經口腔入路,在深度鎮靜下會增加低氧血癥的風險[4-5]。老年患者容易合并氣道周圍的結構和功能改變,包括無齒、聲門肌肉萎縮等。此外,與年齡相關的慢性阻塞性肺疾病、胃食管反流病和糖尿病等疾病也可增加術中缺氧風險[9]。這些情況的存在使麻醉醫生在氣道管理過程中更加困難。
目前大多數接受全身麻醉的ERCP診療患者是通過常規鼻導管給氧方式補充氧氣[10],吸入氧濃度在30%至40%之間[10],其給氧方式不能提供更高濃度的吸入氧,因為空氣混合和來自生理死腔量的二氧化碳稀釋[11-12]。當通過鼻導管吸入低流量氧氣時,SpO2雖可保持在正常范圍,但持續性低通氣可能導致呼吸抑制,二氧化碳逐漸蓄積,從而引起血壓異常升高、心動過速和心律失常等。故選擇合適的氧療方式對于ERCP診療患者尤為重要。
本研究顯示,與COT組相比,HFNO組低氧血癥的發生率顯著降低(3.33%比23.33%),差異有統計學意義;這與HFNO提供較高的氧流量,增加吸入氧濃度有關。HFNO是一種高流量通氣系統,通過經鼻加溫濕化持續高流量給氧來保證患者氧供。HFNO向鼻導管末端輸送較高的吸入氧濃度,提供的氧流量超過呼吸過程中吸氣流量的峰值[13-14]。不僅如此,其高流量輸送氧氣的方式也增加了上氣道的擴張壓力,從而減少了氣道阻塞[15]。HFNO可給予輕度的氣道正壓,通過稀釋二氧化碳和減少二氧化碳再吸收來改善部分呼吸功能[16-17],本研究結果也顯示,HFNO組相較于COT組患者手術結束時TcPCO2較低,差異有統計學意義。
有研究[18]指出,HFNO可減少術中對低氧血癥的干預措施。本研究中,HFNO組相較于COT組對低氧血癥的干預率較低,HFNO組雖有1例出現低氧血癥情況,但未行干預,迅速自行緩解,持續時間僅為5 s,這與Badiger等[19]研究中低氧血癥發生未使用氣道干預的結果相似。COT組7例發生低氧血癥患者均需進行干預處理,1例患者最低SpO2降至80%,經抬下頜、置鼻咽通氣道及退出內鏡行面罩通氣后,SpO2恢復正常值,患者蘇醒后無明顯不適。2組術中最低SpO2差異有統計學意義。
2組操作時間差異無統計學意義,但HFNO組外科醫生滿意度評分較高,差異有統計學意義,可能與術中對低氧血癥干預措施較少,未影響外科醫生操作有關。COT組出現1例患者需停止內鏡操作,退出消化內鏡,面罩給氧。2組患者在不良事件上無明顯差別,HFNO組高流量氧氣經過加熱濕化,最大程度減少上呼吸道的干燥,2組患者未出現鼻腔出血等情況。術后腹脹情況,2組患者差異無統計學意義,可能與手術醫生定期將吸入的氣體抽吸排出胃有關,有效地減輕HFNO組的腹脹風險,患者滿意度差異無統計學意義。
綜上所述,與COT相比,HFNO在一定程度上可降低行ERCP的老年患者術中低氧血癥發生率,減少氣道干預措施,給患者提供充足的氧合,提高術中患者安全性及外科醫生滿意度,HFNO具有一定的臨床應用價值。

