白介素-17A在肺癌合并胸腔積液中的表達及其臨床意義*
劉俊驥 鐘 艷 周菊香 易 琳 劉新福
湖南省邵陽市中心醫院 1 腫瘤科 2 藥學部 422000
最新的全球癌癥統計數據顯示,目前肺癌新發病例居所有惡性腫瘤的前幾位,大約15%的肺癌患者在最初診斷時有胸腔積液,50%在病程后期發展為胸腔積液[1]。而在鑒別惡性和非惡性胸腔積液時,傳統的方法存在一定的局限性。胸水細胞學是檢測胸水中腫瘤細胞的首選分析方法,敏感度為30%~60%。雖然胸腔積液中腫瘤細胞的存在是惡性胸腔積液的診斷標志,但發現它們的概率很低。對于細胞學陰性的胸腔積液,目前常用的癌胚抗原、神經元特異性烯醇化酶和細胞角蛋白19片段等指標有一定的鑒別價值,但其特異性和敏感性有限[2]。因此,尋找新的細胞因子很有必要。除了診斷問題,惡性胸腔積液患者的預后很差。盡管治療方式取得了進步,但總體生存期(OS)仍然很短。目前的標準治療方法是排出胸腔積液,然后進行靜脈化療或胸腔內化療。然而,研究發現并不是所有的患者都能從化療中獲益,特別是在OS較短的患者中[3]。因此,對患者的預后評估至關重要。隨著對胸腔積液免疫發病機制認識的提高,免疫診斷工具的發展有助于胸腔積液的鑒別診斷。大規模研究報告顯示,淋巴細胞在發病機制中起著重要作用。CD4+T細胞可以分化為產生白細胞介素17(IL-17)的輔助性T細胞(Th17)。IL-17A為Th17所產生的特異性細胞因子,其表達水平與肺癌患者預后的關系是否存在顯著差異,至今還沒有得到評估。因此本文旨在探討IL-17A與患者的治療療效、預后的相關性,為肺癌合并胸腔積液的免疫治療提供新的思路。
1 資料和方法
1.1 一般資料 選取2017年12月—2019年6月我院收治的30例肺癌合并胸腔積液患者以及30例肺癌未合并胸腔積液患者的臨床資料,本研究納入30例肺癌合并胸腔積液患者,其中男20例,女10例,平均年齡(62.57±11.25)歲;納入30例肺癌未合并胸腔積液患者,其中男19例,女11例,平均年齡(65.03±6.12)歲。兩組年齡對比,差異無統計學意義(P>0.05),有可比性。本研究獲得我院倫理委員會批準。
1.2 入選標準 納入標準:(1)所有患者均行病檢確診,隨訪資料完整且病理標本充足;(2)并發中等量以上胸腔積液(中等量積液定義:臥位B超檢查胸腔積液≥3cm,坐位B超檢查胸腔積液≥4cm);(3)無重要器官功能嚴重受損,血常規、肝腎功能均在正常范圍內,無明顯化療禁忌證,可耐受化療。排除標準:(1)有對實驗藥物過敏史或高過敏體質者;(2)近3個月內接受過放化療及生物治療;(3)近3個月內接受過胸膜腔有創檢查和(或)治療,或者胸部外傷史。
1.3 胸腔灌注 所有患者經B超檢查定位,確定穿刺點。常規消毒鋪巾后于B超定位點置入中心靜脈導管,連接引流袋放胸腔積液,充分引流,經B超檢查證實胸腔積液基本排盡后予以胸腔灌注。給予順鉑40mg/m2+0.9%氯化鈉溶液60ml胸腔內注射 (第1天,1次/周),連續治療2周,治療后1個月來院復查,評估近期療效。
1.4 血清學檢測 IL-17A 所取樣本均不抗凝,室溫靜置,離心10min,分離上清液,置于-70℃低溫冰箱內保存待測,標本編碼,利用流式液相多重蛋白技術來測定血液中IL-17A的水平。采用ROC曲線確定IL-17A高低的截斷值,并將確定結果應用于IL-17A陽性對照組進行高低分組。
1.5 療效評估 依據胸腔積液的變化評估療效:完全緩解(CR):胸腔積液完全消失,消失時間>4周;部分緩解(PR):胸腔積液減少≥50%,并4周內未見增加;穩定(SD):胸腔積液減少<50%,或增加≤25%;進展(PD):胸腔積液較前增加超過25%以上。客觀緩解率(Object response rate,ORR)=CR+PR,疾病控制率(Disease control rate,DCR)=CR+PR+SD。并對所有肺癌合并胸腔積液患者進行隨訪,記錄患者1年生存期情況。
2 結果
2.1 血液中IL-17A水平比較 肺癌合并胸腔積液患者血液中 IL-17A 的水平為(30.40±4.59)pg/ml,肺癌未合并胸腔積液患者血液中水平為(26.70±2.81)pg/ml。合并胸腔積液的患者IL-17A 的水平較未合并胸腔積液患者明顯升高,且差異具有統計學意義(P<0.05)。
2.2 肺癌合并胸腔積液患者血液IL-17A的截斷值 如圖1所示,通過 ROC 曲線分析,肺癌合并胸腔積液患者血液IL-17A的截斷值為 29.225,AUC為0.742,95%CI:0.612~0.871,P=0.001,表明取IL-17A截斷值對肺癌合胸腔積液患者進行分組具有統計學意義,因此以此截斷值作為高低的分組。

圖1 肺癌合并胸腔積液患者血液IL-17A的截斷值
2.3 胸腔灌注療效 30例肺癌合并胸腔積液患者全部接受連續2周期的順鉑40mg/m2+0.9%氯化鈉溶液60ml胸腔內注射。19例IL-17A高水平組患者進行療效評估,ORR為42.11%(8/19),DCR為78.95%(15/19)。11例IL-17A低水平組患者中,ORR為54.55%(6/11),DCR為81.82%(9/11)。
2.4 血液IL-17A水平與肺癌合并胸腔積液患者預后關系 如圖2所示,30例肺癌合并胸腔積液患者中,截止最后一次隨訪,死亡23例,其他7例為截尾。經ROC曲線確定IL-17A高組為>29.225pg/ml,低組為<29.225pg/ml。IL-17A高水平組與IL-17A低水平組的中位生存期估值分別為5個月和9個月,生存曲線水平的整體比較,顯示兩組生存曲線整體Log-rank檢驗結果為P=0.041<0.05,有統計學差別,表明IL-17A高水平組生存期更短;如圖3所示,IL-17A低水平組的1年生存率較IL-17A高水平組提高了25%,且差異具有統計學意義(P<0.05)。由上可知,肺癌合并胸腔積液患者血液中IL-17A水平高組具有更短的生存期和生存率。綜上,血液中IL-17A水平的高低與肺癌合并胸腔積液患者預后密切相關。
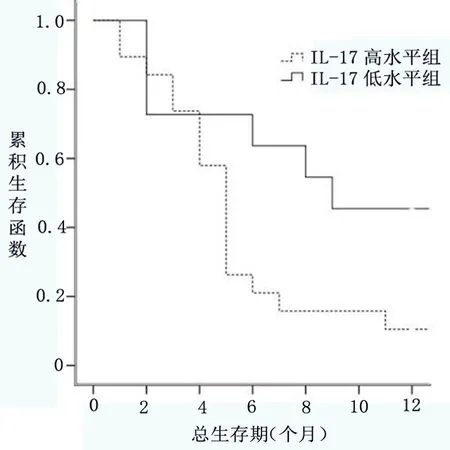
圖2 血液IL-17A水平與肺癌合并胸腔積液患者的生存關系
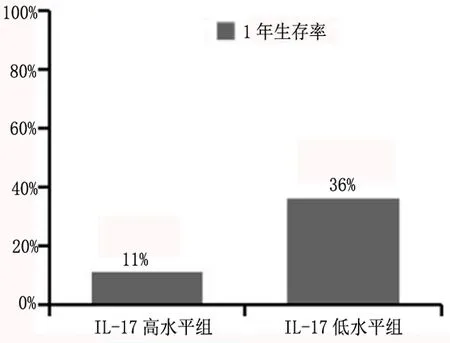
圖3 血液IL-17A水平對肺癌合并胸腔積液患者生存率的影響
3 討論
惡性胸腔積液是晚期肺癌患者常見并發癥之一,可引起胸悶、氣促等臨床癥狀,導致患者生存質量下降。惡性胸腔積液的形成機制尚不清楚,目前國內外基本認同的產生機制是腫瘤轉移至胸膜,破壞胸膜血管和炎癥反應,使血管通透性增加,大量液體滲出,產生胸腔積液。研究發現,惡性胸腔積液中血管內皮生長因子(Vascular endothelial growth factor,VEGF)明顯高于良性胸腔積液,其通過破壞血管內皮細胞間連接,增加血管通透性促進胸腔積液的生成。貝伐珠單抗等抗血管生成的藥物在惡性胸水的控制上得到了一定的臨床療效[4],改善了患者的生存質量,延長患者生存時間。
隨著分子生物學的發展,免疫微環境也逐漸受到重視,研究者發現惡性胸腔積液患者的淋巴系統細胞數目明顯高于健康人群,惡性胸腔積液環境中宿主細胞、淋巴系統的細胞(如單核細胞、淋巴細胞、中性粒細胞、巨噬細胞)與腫瘤細胞的互相作用,分泌大量炎性因子,IL-17A 是其中一種重要的炎癥因子。
IL-17A是由Th17細胞、自然殺傷 T(NKT)細胞、肥大細胞、巨噬細胞等多種免疫細胞分泌產生[5]。目前關于IL-17A 的作用存在很大的爭議,一方面IL-17A可通過激活多種通路刺激腫瘤血管的生成、促進腫瘤種植轉移。另一方面可通過招募與腫瘤浸潤性相關的免疫細胞分泌細胞因子介導腫瘤消退,從而發揮抗腫瘤作用[6]。臨床研究表明轉移性結直腸癌[7]、肺癌[8]、肝細胞癌[9]中IL-17A高表達與預后不良相關,在食管癌[10]、胃癌[11]、卵巢癌[12]中IL-17A高表達患者提示良好預后。有研究指出特定的免疫細胞亞群在腫瘤細胞的空間分布不同具有不同的預后價值。目前有多項臨床觀察初步表明IL-17A高水平肺癌惡性胸腔積液患者的預后更差。例如,一項關于中國肺癌預后分析的研究中指出在肺癌合并胸腔積液患者中IL-17A 表達高低與總生存期顯著相關[13]。Wang XF等[14]亦證實胸腔積液IL-17A表達是肺癌合并胸腔積液患者的獨立預后因素。
本研究納入30例肺癌合并胸腔積液患者,根據IL-17A水平進行分組,低水平組的ORR高達54.55%,明顯優于高水平組,提示IL-17A的水平可能與順鉑的療效相關。筆者進一步觀察患者的預后,結果顯示IL-17A高水平組中位生存期估值為5個月,與IL-17A低水平組的9個月具有明顯統計學差異;從研究可知,血液中IL-17A水平的高低與肺癌合并胸腔積液患者預后密切相關。
大量研究數據證實IL-17A在促進腫瘤生長和轉移方面具有重要作用,與腫瘤患者預后密切相關[16]。本研究結果亦表明IL-17A可作為一種預測肺癌患者預后的有效生物標記物。近年,IL-17A拮抗劑作為新型免疫抑制劑在幾個炎癥性疾病中取得巨大的突破[17]。IL-17A拮抗劑是否可作為一種新的、有效的非小細胞肺癌治療方法尚無明確指南和共識。本研究為回顧性分析,可能存在信息不全面、偏倚等缺點,有待于大樣本多中心進一步分析和擴展我們的結論,為預后評估及治療提供幫助。

