人工全髖關節置換術后關節脫位的相關影響因素分析
段永富,黨興
(南陽市第一人民醫院 骨二科,河南 南陽 473000)
人工全髖關節置換(total hip arthroplasty,THA)是目前臨床治療晚期髖關節病變的重要術式,該術式用人工假體替換病變關節,可矯正關節畸形,有效改善患者的關節功能,提高其生活質量[1]。但研究[2-3]表明,THA術后關節脫位仍無法完全避免,是THA術后較為常見的并發癥。術后關節脫位會影響患者術后康復,若反復脫位則需要進行再翻修手術,增加患者家庭及社會負擔。鑒于此,本研究旨在探討THA術后關節脫位的相關影響因素,并制定有效的干預措施,以期為THA術后關節脫位的防治提供更多參考依據,現報道如下。
1 資料與方法
1.1 一般資料選取2019年5月至2021年4月于我院行THA治療的260例患者作為研究對象,其中男146例,女114例;年齡57~82歲,平均年齡(64.12±3.09)歲;依據關節脫位與否分為未脫位組(235例)與脫位組(25例)。
1.2 入選標準納入標準:①接受THA治療且順利完成手術;②臨床資料完整;③患者及家屬對本研究知情同意并簽署同意書。排除標準:①行為異常或患有精神疾病,無法積極配合臨床診治;②未定期復診。
1.3 方法收集患者的一般資料,包括性別、年齡、身高、體重及慢性疾病史,并計算BMI;統計患者的手術情況及術后康復情況,包括手術入路方式、假體放置位置、手術時間、住院時間、術后制動、術后搬運情況等。
1.4 統計學方法采用SPSS 22.0統計軟件分析處理數據。計數資料行χ2檢驗,計量資料行t檢驗,多因素分析采用Logistic回歸方法;P<0.05為差異有統計學意義。
2 結果
2.1 THA術后關節脫位的單因素分析經單因素分析顯示,脫位組的年齡及后外側入路、假體放置在安全區外、術后搬運情況不恰當、術后制動不嚴格占比均高于未脫位組 (P<0.05)。見表1。
表1 THA術后關節脫位的單因素分析[±s,n(%)]
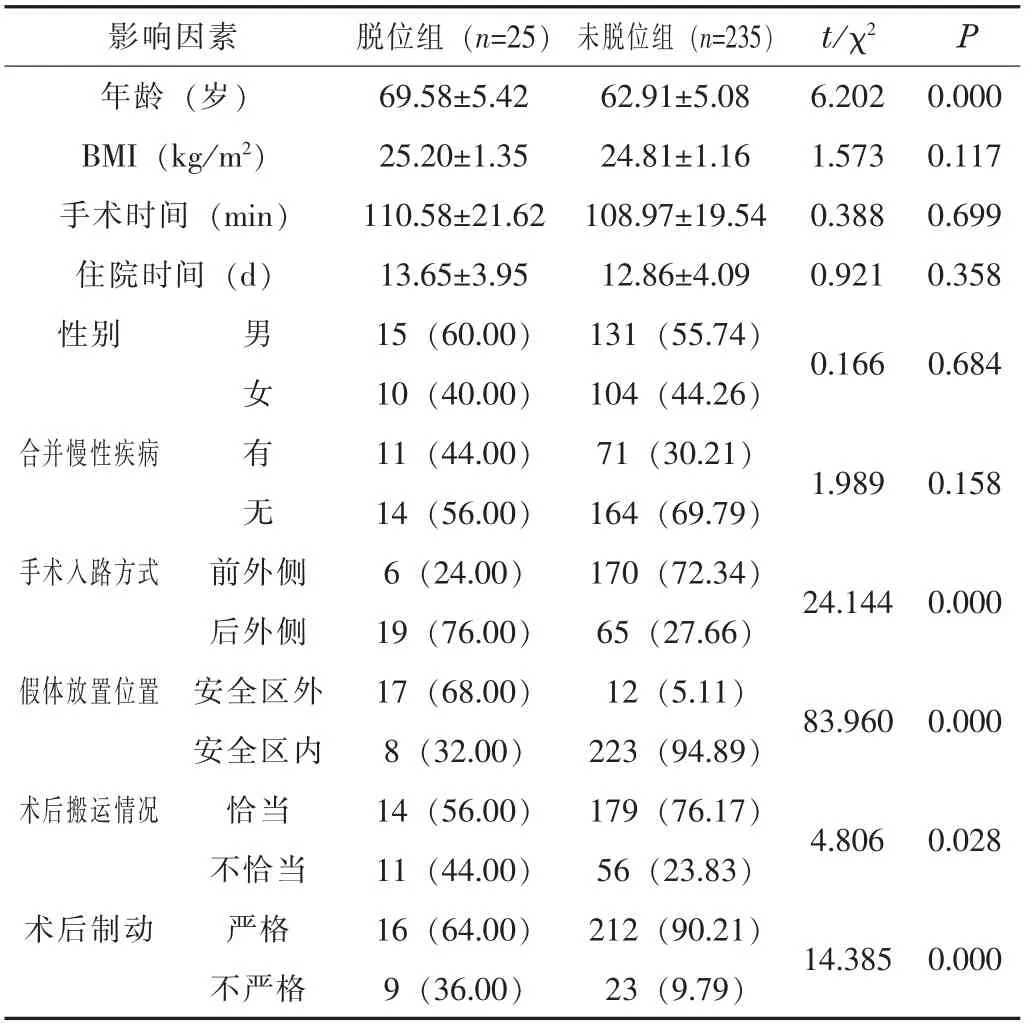
表1 THA術后關節脫位的單因素分析[±s,n(%)]
影響因素 脫位組 (n=25) 未脫位組(n=235) t/χ2 P年齡 (歲) 69.58±5.42 62.91±5.08 6.202 0.000 BMI(kg/m2) 25.20±1.35 24.81±1.16 1.573 0.117手術時間 (min) 110.58±21.62 108.97±19.54 0.388 0.699住院時間 (d) 13.65±3.95 12.86±4.09 0.921 0.358性別 男 15(60.00) 131(55.74) 0.166 0.684女 10(40.00) 104(44.26)合并慢性疾病 有 11(44.00) 71(30.21) 1.989 0.158無 14(56.00) 164(69.79)手術入路方式 前外側 6(24.00) 170(72.34) 24.144 0.000后外側 19(76.00) 65(27.66)假體放置位置 安全區外 17(68.00) 12(5.11) 83.960 0.000安全區內 8(32.00) 223(94.89)術后搬運情況 恰當 14(56.00) 179(76.17) 4.806 0.028不恰當 11(44.00) 56(23.83)術后制動 嚴格 16(64.00) 212(90.21) 14.385 0.000不嚴格 9(36.00) 23(9.79)
2.2 THA術后關節脫位的多因素分析經Logistic回歸分析顯示,后外側入路、假體放置在安全區外、術后搬運情況不恰當、術后制動不嚴格、年齡偏高是導致THA術后關節脫位的危險因素(OR>1,P<0.05)。見表2。
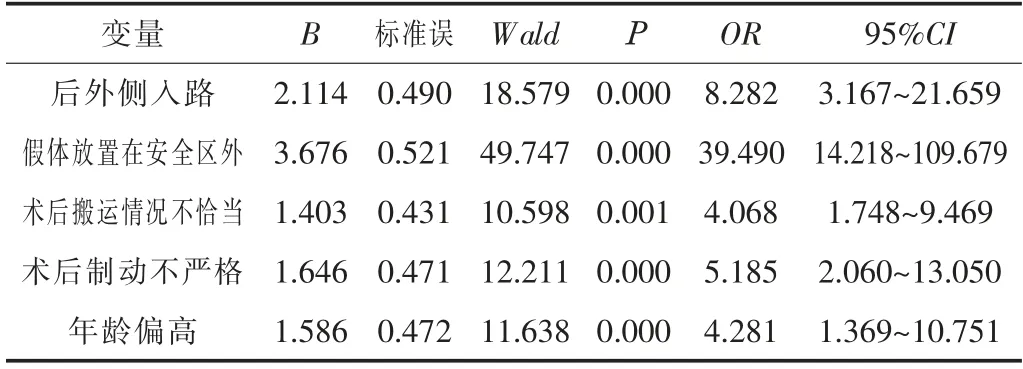
表2 THA術后關節脫位的多因素分析
3 討論
THA是目前臨床治療股骨頭壞死、髖關節發育不良的常用術式。該術式可有效緩解患者的疼痛,促進其髖關節功能恢復,但不足之處在于THA術后3個月內容易發生關節脫位。關節脫位可通過復位進行修復,但會對患者造成二次傷害,延長其治療時間及康復時間,甚至會導致患者活動能力難以恢復至正常水平[4]。因此,為了減少THA術后關節脫位的發生,充分了解THA術后關節脫位相關危險因素,并采取預防干預措施十分必要。
本研究結果顯示,脫位組的年齡及后外側入路、假體放置在安全區外、術后搬運情況不恰當、術后制動不嚴格占比均明顯高于未脫位組(P<0.05);經Logistic回歸分析顯示,后外側入路、假體放置在安全區外、術后搬運情況不恰當、術后制動不嚴格、年齡偏高是導致THA術后關節脫位的危險因素(OR>1,P<0.05)。分析原因如下:①不同入路對髖關節周圍軟組織張力影響不同,在THA入路選擇中,后外側入路視野暴露徹底且操作簡便,在臨床上的應用較為廣泛。但與前外側入路相比,后外側入路會損傷關節韌帶結構及閉孔內肌、股方肌、閉孔外肌、梨狀肌,引起肌張力減小、肌肉萎縮,若術后髖關節保護不到位,會增加假體脫位風險[5-6]。②在假體放置位置方面,既往是將髖臼組件放置在 (40±10)°外展角與 (15±10)°前傾角的安全區,增加外展角會縮小脫位垂直、水平位移,減少外展角可減少假體碰撞,但會讓荷載轉移,對髖關節活動造成限制,從而增加關節脫位風險[7]。③患者術后肌肉張力較低,搬運患者時若力度過大會增加關節脫位風險,且患者體位未控制在外展中立位,會對髖關節穩定性造成破壞[8]。④隨著年齡的增加,患者髖關節周圍軟組織疏松,肌力不斷降低,采用THA治療后,手術區域及四周軟組織張力失衡,關節穩定性降低,會增加關節脫位風險[9]。針對上述危險因素,臨床可從以下方面制定預防關節脫位方案:①術前全面評估患者的身體情況,制定合理的手術方案,術中采用前外側入路,以減輕對關節韌帶及肌張力的影響,并可借助局部解剖學標志、簡單的設備或輔助技術手段以達到“安全區域”植入物放置的效果,降低術后關節脫位風險。②加強對高齡患者的關注,術后依據患者實際情況提供個性化康復方案,在搬運時保持患者患肢處于外展中立位,并至少由3個人分別對下肢、腰部及頭頸部進行搬運,采用合理的術后制動及鍛煉方案,以促進患者術后恢復。
綜上所述,年齡偏高、后外側入路、假體放置在安全區外、術后搬運情況不恰當、術后制動不嚴格是THA術后關節脫位的影響因素,臨床應據此制定個性化的干預措施,預防THA術后關節脫位的發生。

