基于血清D-二聚體、總膽紅素評估顱內動脈瘤夾閉術后依達拉奉的腦保護作用分析
黃俊紅,葉黨華,凌國鋒,桂志勇
(河南省漯河市中心醫院,河南 漯河 462000)
顱內動脈瘤發病多與管壁先天性缺陷及粥樣硬化病變等相關,常呈進行性發展,致死率較高[1]。外科手術為顱內動脈瘤的主要治療手段,顱內動脈瘤夾閉術為常用手術方式,可顯著降低病死率,但術后腦血管痙攣、腦缺血等并發癥發生率仍時有發生,影響患者術后神經功能恢復[2]。近年來,臨床研究發現,依達拉奉聯合常規治療能有效改善術后腦血管痙攣情況,促進患者神經功能缺損減輕[3]。目前,臨床評估神經功能主要依靠神經功能評分工具,雖然具有簡單易行等優點,但也缺乏一定客觀性,故尋找客觀、可靠的神經功能改善評估指標有其必要性[4]。本研究探討血清學指標D-二聚體(D-dimer, D-D)、總膽紅素(total bilirubin, TBIL)在顱內動脈瘤夾閉術后依達拉奉對神經保護作用的診斷價值,為顱內動脈瘤診療提供新思路,現報道如下。
1 資料與方法
1.1 一般資料2018年1月至2020年12月我院行術后依達拉奉治療的顱內動脈瘤夾閉術患者92例(觀察組),納入標準:經術前影像學檢查及手術確診為顱內動脈瘤;發病后72 h內行顱內動脈瘤夾閉術;年齡≤70歲;臨床資料完整。排除標準:術前使用依達拉奉等自由基清除劑治療;合并血液系統疾病及心力衰竭、呼吸衰竭等重要臟器功能不全。觀察組男44例,女48例,年齡39~69歲[(53.45±7.02)歲];前交通動脈瘤28例,后交通動脈瘤26例,脈絡膜前動脈瘤14例,大腦中動脈及其分叉處各12例;Hunt-Hess分級Ⅰ~Ⅳ級分別有27、31、22、12例。同期未經依達拉奉治療者31例(對照組),男14例,女17例,年齡39~68歲[(52.78±6.91)歲];前交通動脈瘤11例,后交通動脈瘤9例,脈絡膜前動脈瘤5例,大腦中動脈瘤及其分叉處分別有4例、2例;Hunt-Hess分級Ⅰ~Ⅳ級分別有10、12、7、2例。兩組基線資料比較,差異無統計學意義(P>0.05)。本研究均獲得患者及其家屬的知情同意,并經醫院醫學倫理委員會審批。
1.2 方法對照組術后給予血液循環改善、腦神經保護等常規用藥方案:4 mg尼莫地平(H20090578,Bayer Healthcare Co)+500 ml 0.9%生理鹽水,靜脈滴注,1次/天,治療1~2周后改為尼莫地平片(H20003010, Bayer Healthcare Co)口服,60 mg/次,1次/天,持續服用至術后4周;30 mg鹽酸法舒地爾(H20183016,30 mg,山東方明藥業集團股份有限公司)+100 ml 0.9%生理鹽水,靜脈滴注,2~3次/天,連續治療2周。觀察組在對照組常規用藥方案上給予以依達拉奉治療:30 mg依達拉奉(H20080056,國藥集團國瑞藥業有限公司)+100 ml 0.9%生理鹽水,靜脈滴注,2次/天,連續治療4周。
1.3 觀察指標于治療前(術后1 d)及治療2、4周時,采集空腹外肘靜脈血,檢測血清D-D、TBIL水平,并評估神經缺損情況;采用全自動血凝儀(日本希思美康公司)檢測血清D-D;使用全自動生化分析儀(西門子股份公司)檢測血清TBIL;以國立衛生研究院卒中量表(NIHSS)[5]評估神經功能,量表包含意識、凝視、面癱等15個評估項目,總分0~42分,治療4周時,觀察組NIHSS評分<5分納入神經保護良好組,NIHSS評分≥5分納入神經保護不佳組[6]。
1.4 統計學方法應用SPSS 23.0統計學軟件進行數據處理。計數資料以n(%)表示,采用χ2檢驗;計量資料以均數±標準差表示,多時間點比較采用重復測量方差分析,兩兩比較采用SNK-q檢驗;采用受試者工作特征曲線(ROC曲線)評估血清D-D、TBIL及其聯合檢測對顱內動脈瘤夾閉術后依達拉奉治療神經保護不佳的診斷價值。檢驗水準α=0.05。
2 結果
2.1 兩組血清D-D、TBIL及NIHSS評分比較觀察組與對照組血清D-D、TBIL及NIHSS評分比較均為治療前>治療2周>治療4周(P<0.05);且治療2周、4周時,觀察組上述指標顯著低于對照組(P<0.05。見表1。
2.2 顱內動脈瘤夾閉術后依達拉奉不同療效者臨床資料比較觀察組治療4周時,NIHSS評分<5分者67例(神經保護良好組),NIHSS評分≥5分者25例(神經保護不佳組)。兩組基線資料比較差異無統計學意義(P>0.05);治療后神經保護良好組血清D-D、TBIL均低于神經保護不佳組(P<0.05)。見表2。
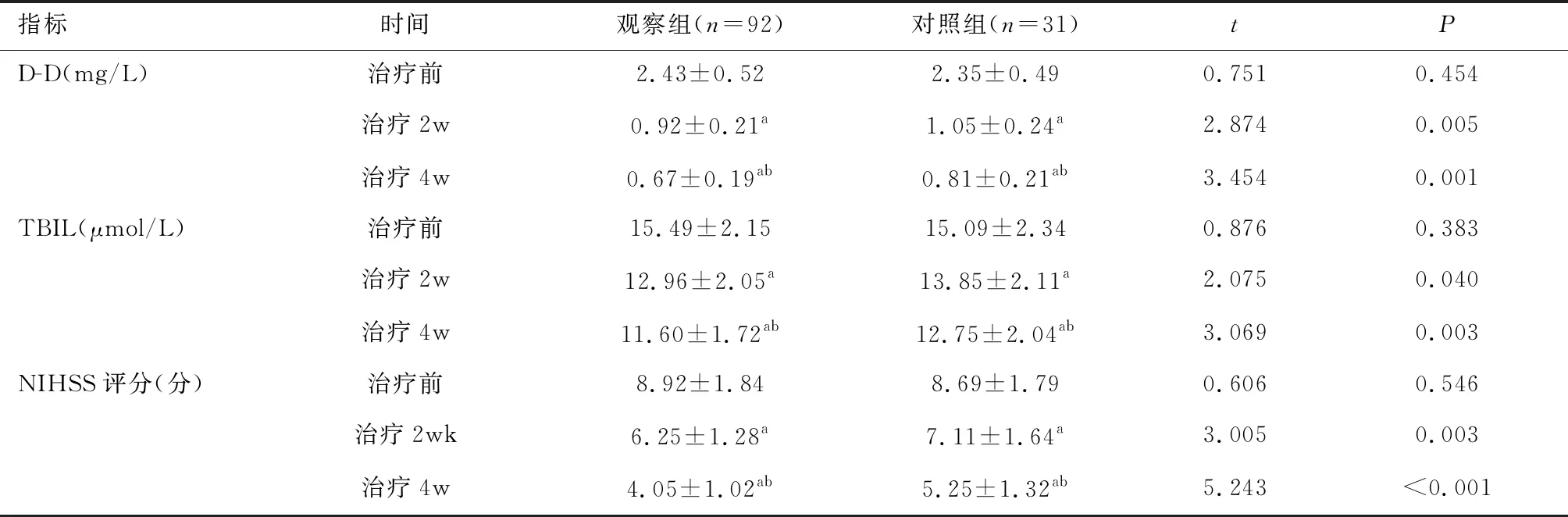
表1 兩組血清D-D、TBIL及NIHSS評分比較 (分)
2.3 血清D-D、TBIL及其聯合檢測對顱內動脈瘤夾閉術后依達拉奉治療神經保護不佳的診斷價值血清D-D、TBIL水平對顱內動脈瘤夾閉術后依達拉奉治療神經保護不佳均具有較高診斷價值(P<0.05),且D-D+TBIL聯合檢測的診斷價值最高。見表3、圖1。
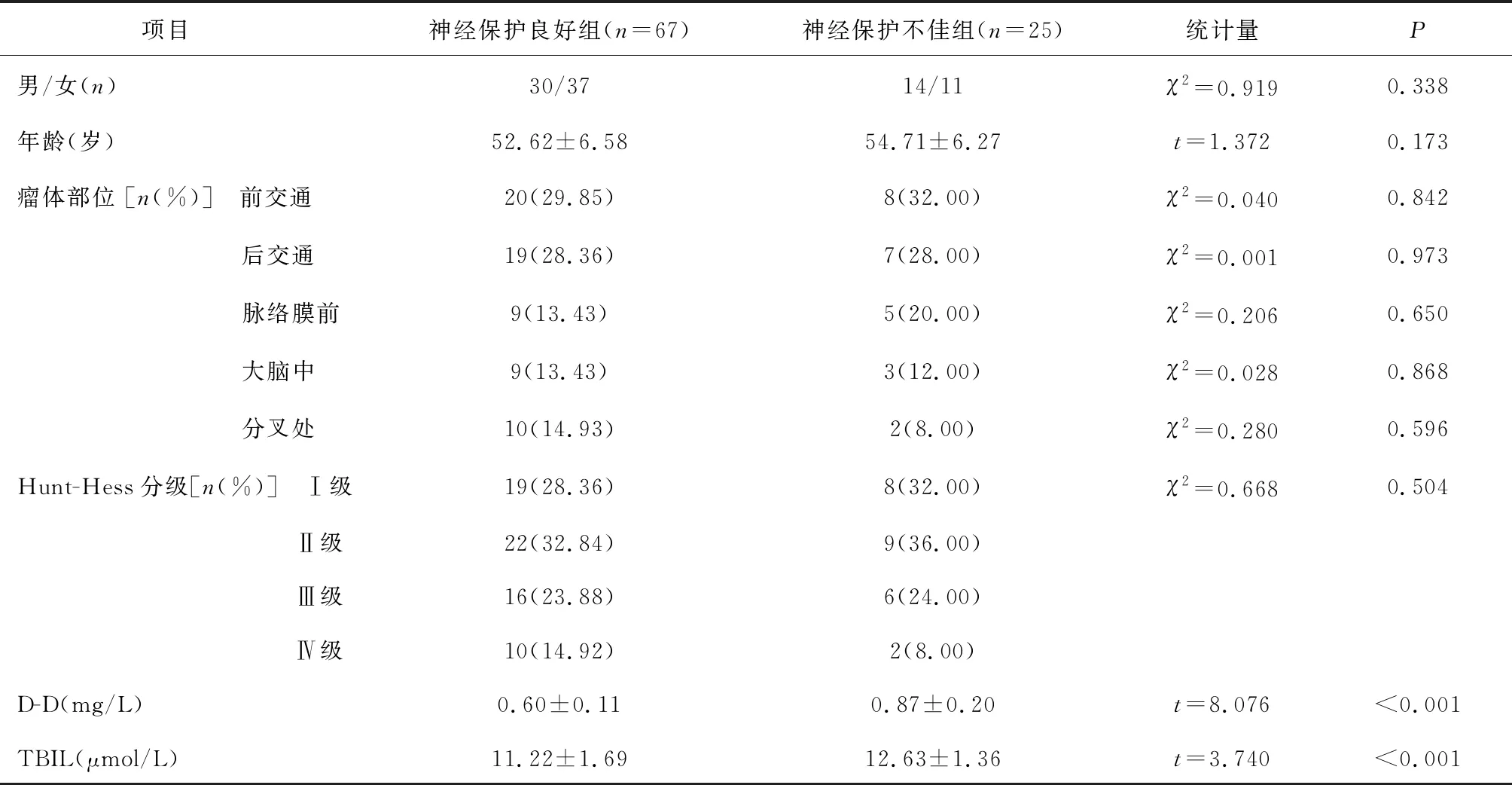
表2 不同療效者臨床資料比較
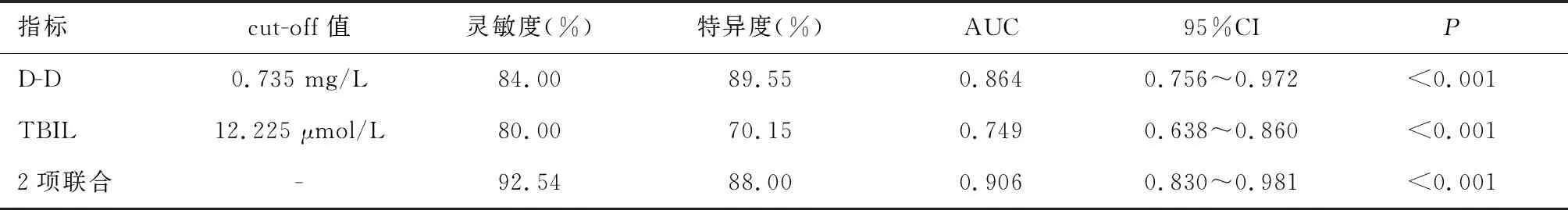
表3 血清D-D、TBIL及其聯合檢測對顱內動脈瘤夾閉術后依達拉奉治療神經保護不佳的診斷價值

圖1 血清D-D、TBIL及其聯合檢測診斷顱內動脈瘤夾閉術后依達拉奉治療神經保護不佳的ROC曲線
3 討論
依達拉奉是一種能通過血腦屏障的強效自由基清除劑,可減輕缺血缺氧等病理狀態下氧自由基對腦組織的過氧化損傷,抑制遲發性神經細胞死亡,還可減少血管內皮細胞損傷,改善腦水腫[7]。臨床研究發現,依達拉奉應用于顱內動脈瘤夾閉術后,不僅能抑制腦血管痙攣、腦水腫發生,還能提高腦組織對缺血缺氧耐受的閾值,減少癥狀性腦血管痙攣,發揮神經保護功能[8]。但應用依達拉奉治療,部分患者神經功能缺損情況仍得不到明顯改善,故評估依達拉奉治療的神經保護作用,有其必要性[9]。D-D為纖溶過程中的特異性標志物,在血栓形成及溶解、繼發性纖溶活性增強時,顯著升高,缺氧可增加凝血與纖溶機能紊亂,使D-D水平升高[10]。TBIL由衰老紅細胞破裂生成,近年被發現在動脈粥樣硬化、心腦血管疾病發生發展中發揮重要作用,腦缺血患者血清TBIL水平升高[11]。故血清D-D、TBIL水平變化情況與顱內動脈瘤夾閉術后腦組織缺氧狀況密切相關。本研究就血清D-D、TBIL及其聯合檢測診斷顱內動脈瘤夾閉術后依達拉奉治療神經保護作用的價值展開分析,以評估上述2種客觀指標臨床應用可行性,取得一定成果。
本研究結果顯示,顱內動脈瘤夾閉術患者術后NIHSS評分均呈降低趨勢,但聯合依達拉奉治療的觀察組NIHSS評分則低于對照組,提示依達拉奉能發揮其自由基清除作用,一定程度上可以減輕術后氧化應激等反應的腦組織的刺激,對改善患者神經功能有積極作用,與焦琳娜等[12]研究結果一致。Piotin等[13]也指出,顱內動脈瘤夾閉術中人為控制性低血壓、術后載瘤動脈扭曲等操作,易引起腦組織灌注不足、供血減少,故積極改善機體凝血系統紊亂、糾正腦缺血缺氧,對患者預后非常重要。本研究也發現,顱內動脈瘤夾閉術患者術后血清D-D、TBIL水平也呈下降趨勢,而觀察組低于對照組。考慮該結果原因為:①D-D在機體纖溶及凝血系統紊亂時大量生成,而依達拉奉能減輕腦缺血缺氧損傷,降低氧化應激反應,纖溶及凝血紊亂減輕,使D-D水平降低[14];②TBIL在機體應激反應升高時急劇增加,依達拉奉通過其自由基清除作用,降低氧化應激反應,使TBIL水平降低[15]。這也提示,依達拉奉在糾正凝血系統紊亂、減輕應激反應方面發揮重要作用。
本研究還發現,神經保護良好組血清D-D、TBIL均低于神經保護不佳組。考慮該結果與血清D-D水平較高者,凝血系統紊亂更為嚴重,機體缺血性病理狀態可能更嚴重,腦組織缺血缺氧損傷更大,神經功能缺損水平越高[16];血清TBIL水平越高者,機體應激水平越高,依達拉奉可能未發揮其良好的自由基清除作用,神經功能功能較差[17]。且本研究發現,血清D-D、TBIL水平可輔助診斷顱內動脈瘤夾閉術后依達拉奉治療神經保護不佳,提示術后積極監測血清D-D、TBIL變化對預測臨床療效有利,可協助臨床調整治療方案,改善患者預后。不僅如此,二者診斷顱內動脈瘤夾閉術后依達拉奉治療神經保護不佳的cut-off值分別為0.735 mg/L、12.225 μmol/L。對于監測值高于上述范圍者,應警惕依達拉奉的神經保護作用不佳現象,及時采取對策,以降低致殘風險,改善預后。且本研究結果顯示,兩項指標聯合診斷價值最高,提示在顱內動脈瘤夾閉術后,綜合評估凝血纖溶系統紊亂及應激反應增強情況,對評估依達拉奉的神經保護效果更準確。但本研究納入樣本量較小,血清D-D、TBIL水平還與檢驗方法、試劑、儀器等有關,故上述截斷值僅提供參考。另外,患者心理狀態、對治護操作的依從性等因素也能影響顱內動脈瘤夾閉術后神經功能恢復情況,本研究未能對相關因素作分層分析,結果僅供臨床參考,為保證本結論的準確性,還需后續大樣本量單中心前瞻性研究的進一步論證。
綜上所述,依達拉奉具有神經保護作用,對顱內動脈瘤夾閉術后神經功能恢復有利,血清D-D、TBIL水平能協助臨床判斷療效,對指導顱內動脈瘤診療有積極意義。

