經鼻高流量濕化氧療聯合呼吸訓練對慢阻肺并呼吸衰竭患者肺功能、血氣分析指標的影響
劉先偉
(高縣人民醫院呼吸與危重癥醫學科,四川宜賓 644000)
慢性阻塞性肺疾病(COPD)由持續氣流受限所致,可引起呼吸困難、咳嗽等癥狀,一旦急性發作,可加重上述癥狀,并誘發呼吸衰竭(RF)等嚴重并發癥,威脅患者生命[1-2]。目前,臨床對于COPD 并RF 多在常規藥物治療基礎上予以機械通氣支持,在病情穩定拔除氣管插管后,再通過其他輔助方式進行序貫治療。經鼻高流量濕化氧療(HFNC)為一種新型輔助通氣方式,具有無創傷、操作簡單等特點,不僅可為患者提供高流量氧氣吸入,迅速減輕缺氧性損傷,穩定其病情,還可通過對氣體進行加溫、加濕處理,提高通氣舒適性[3]。但COPD 病程持續過程中患者呼吸肌肌力會降低,使呼吸功能減退,而單純通氣治療在提高肺功能方面的效果欠佳。呼吸訓練是臨床常用的肺康復技術,能夠通過指導患者正確建立呼吸模式,增強其呼吸肌肌力及耐力,且訓練簡單易行[4]。基于此,本研究選取2020 年6 月—2022 年6 月我院收治的88 例COPD 合并RF 患者為對象,分析HFNC 聯合呼吸訓練的應用效果。報道如下。
1 資料與方法
1.1 一般資料
選取我院收治的88 例COPD 合并RF 患者為研究對象,按隨機數字表法分為兩組,每組44 例。對照組男26 例,女18 例;年齡45~72 歲,平均年齡(56.89±5.12)歲;病程2~8 年,平均病程(4.35±0.47)年;急性加重時間1~7 d,平均急性加重時間(3.41±0.45)d;吸煙情況:29 例吸煙,15 例未吸煙;體質量指數(BMI)18~28 kg/m2,平均BMI(24.14±1.39)kg/m2;文化程度:13 例高中及以上,31 例初中及以下。觀察組男28 例,女16 例;年齡47~73 歲,平均年齡(56.94±5.16)歲;病程2~8 年,平均病程(4.38±0.49)年;急性加重時間1~7 d,平均急性加重時間(3.43±0.48)d;吸煙情況:30例吸煙,14 例未吸煙;BMI 18~28 kg/m2,平均BMI(24.18±1.42)kg/m2;文化程度:12 例高中及以上,32例初中及以下。兩組患者的各項一般資料比較,組間差異無統計學意義(P>0.05)。本研究經院醫學倫理委員會批準。
1.2 入選標準
納入標準:符合COPD 的相關診斷標準[5];伴有Ⅱ型呼吸衰竭;需接受有創機械通氣治療;對研究知情同意。排除標準:存在肝腎衰竭;合并支氣管哮喘等;存在惡性腫瘤。
1.3 方法
兩組均接受抗感染、祛痰、擴張支氣管、解痙平喘、糾正酸堿平衡等對癥治療。在此基礎上進行有創機械通氣治療:建立人工氣道,氣管插管接呼吸機,由壓力調節容量控制(PRVC)-同步間歇性強制通氣(SIMV)模式逐步過渡至壓力支持通氣(PSV)模式,根據患者具體情況調整吸入氧濃度及壓力水平,均采用肺部感染控制窗為拔除氣管標準。
對照組拔管后采用HFNC 治療。具體如下:選用AIRVO2經鼻高流量吸氧儀(新西蘭費雪派克公司,國械注進2017546326),初始溫度設置為37℃,流量30~60 L/min,吸入氧濃度30%,相對濕度100%,每天通氣8 h。待患者無呼吸窘迫,氧合指數300 以上,癥狀穩定超過24 h 后,即可停止輔助通氣治療。
觀察組在對照組基礎上進行呼吸訓練。具體如下:(1)腹式呼吸訓練。指導患者取坐位或立位,左手置于前胸,右手置于上腹部,經鼻緩慢吸氣及呼氣,放松膈肌組織,吸氣3~5 s,屏氣1 s,再呼氣3~5 s,每次訓練15 min,2 次/d。(2)縮唇訓練。指導患者經鼻吸氣、經口呼氣,需保持節律進行,吸/呼時間比為1∶2,盡量使氣體全部呼出,15~25 次/d。(3)呼吸操訓練。為患者講解呼吸操訓練要領,確保其熟練掌握,并發放呼吸操視頻,規范日常練習動作,20 min/次,2 次/d。
呼吸訓練持續開展2 周。
1.4 觀察指標
(1)癥狀及體征緩解時間:比較兩組咳嗽、呼吸困難、咳痰、胸悶緩解時間。(2)肺功能指標:治療前及治療2 周后,采用S-980AⅢ型肺功檢測儀(四川思科達科技有限公司,川械注準20142210112)測定患者的最大呼氣峰流速(PEFR)、用力肺活量(FVC)、第1秒用力呼氣容積(FEV1)及1 秒率(FEV1/FVC)。(3)血氣分析指標:治療前及治療2 周后,采用MB-3100-D型血氣分析儀(上海涵飛醫療器械有限公司,滬械注準20132401935)測定患者的動脈二氧化碳分壓(Pa-CO2)、血氧飽和度(SaO2)、血氧分壓(PaO2)及氧合指數(OI)。(4)慢阻肺疾病評估測試(CAT)評分:治療前及治療2 周后,采用CAT 評分評價患者病情,量表共8 項,每項0~5 分,總計40 分,得分越低越好。(5)圣喬治呼吸問卷(SGRQ)評分:治療前及治療2 周后,采用SGRQ 評分評估患者的生活質量,總分100 分,得分越低越好。
1.5 統計方法
采用SPSS 22.0 統計學軟件進行數據分析。癥狀及體征緩解時間等計量資料用()表示,采用t 檢驗;性別、文化程度等計數資料用[n(%)]表示,采用χ2檢驗。P<0.05 為差異有統計學意義。
2 結果
2.1 兩組癥狀及體征緩解時間比較
觀察組的咳嗽、呼吸困難、咳痰及胸悶緩解時間均短于對照組,組間差異有統計學意義(P<0.05)。見表1。
表1 兩組癥狀及體征緩解時間對比[(),d]
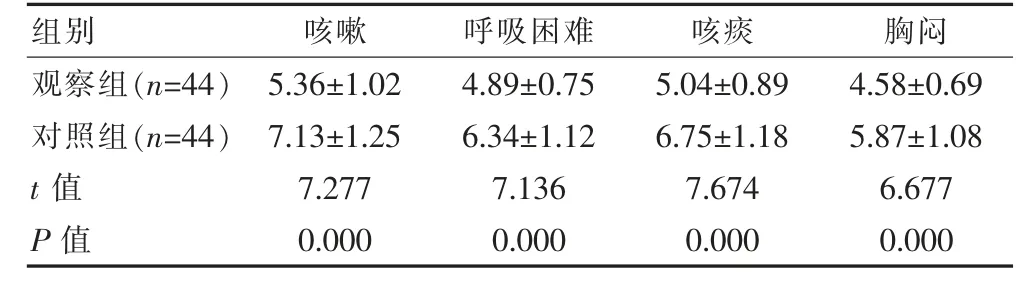
表1 兩組癥狀及體征緩解時間對比[(),d]
2.2 兩組肺功能指標比較
治療前,兩組的各項肺功能指標水平比較,組間差異無統計學意義(P>0.05);治療后,觀察組的PEFR、FEV1、FVC、FEV1/FVC 均高于對照組,組間差異有統計學意義(P<0.05)。見表2。
表2 兩組肺功能指標對比()
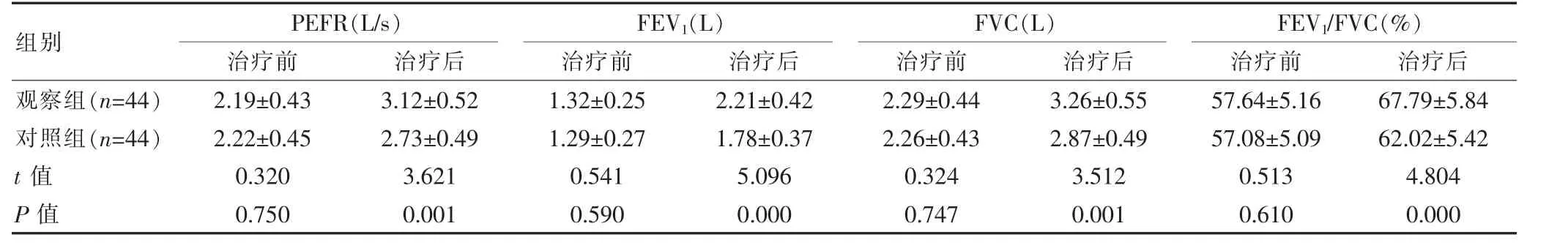
表2 兩組肺功能指標對比()
2.3 兩組血氣分析指標比較
治療前,兩組的各項血氣分析指標水平比較,組間差異無統計學意義(P>0.05);治療后,觀察組的PaCO2水平低于對照組,PaO2、SaO2、OI 水平均高于對照組,組間差異有統計學意義(P<0.05)。見表3。
表3 兩組血氣分析指標對比()
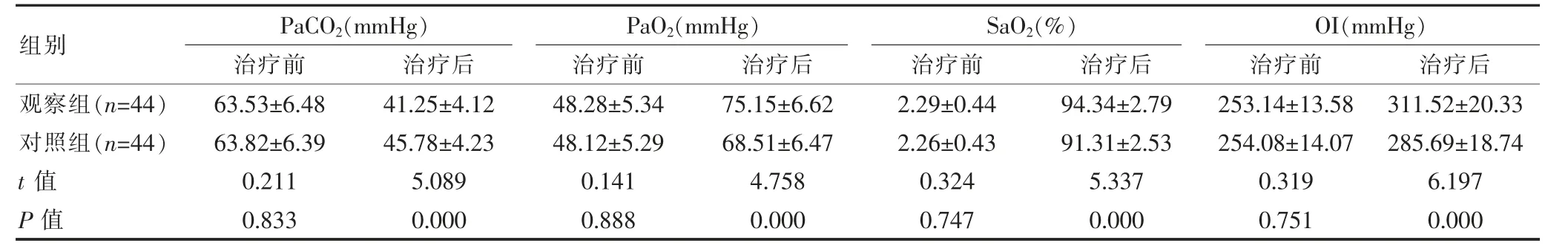
表3 兩組血氣分析指標對比()
2.4 兩組CAT 評分及SGRQ 評分比較
治療前,兩組的CAT、SGRQ 評分比較,組間差異無統計學意義(P>0.05);治療后,觀察組的CAT、SGRQ 評分均低于對照組,組間差異有統計學意義(P<0.05)。見表4。
表4 兩組CAT 評分及SGRQ 評分對比[(),分]
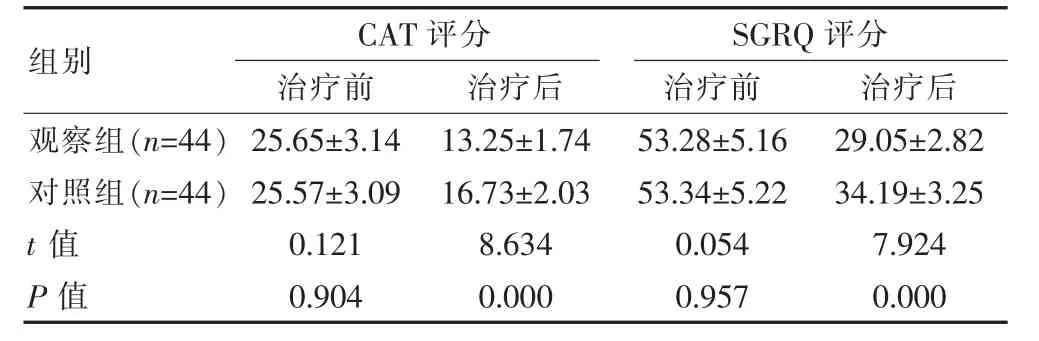
表4 兩組CAT 評分及SGRQ 評分對比[(),分]
3 討論
COPD 的病因復雜,臨床認為在吸煙、遺傳、肺發育不良等多種因素影響下,可使氣道產生慢性炎癥反應,造成炎性物質大量滲出,引起氣道黏膜水腫,導致氣道阻塞,形成氣流受限[6-7]。COPD 患者在感染等因素刺激下,可加重氣流受限程度,其肺內氣體難以呼出,大量殘留于呼氣末肺泡內,形成內源性呼氣末正壓,使CO2在肺內大量蓄積,導致氣體交換功能障礙,進而誘發RF。COPD 合并RF 可引起機體缺氧性損傷,造成體內代謝紊亂,若不及時治療,則可導致多器官組織缺氧性損傷,甚至威脅生命,故及時開展機械通氣治療,并在病情穩定后采用輔助通氣序貫治療尤為重要。
HFNC 是新一代的輔助通氣技術,可為患者提供恒定的高流量氣體,加快CO2排出,并可產生氣道正壓,維持肺泡開放,以增強氣體交換能力,改善機體氧合功能[8-9]。同時,該通氣模式下還可對氣體進行加溫、加濕處理,使之更符合生理呼吸狀態,可減輕對氣道黏膜的刺激,提高通氣舒適性。但單純通氣治療對于糾正COPD 引起的呼吸肌疲勞效果欠佳,仍會影響肺功能的康復。本研究結果顯示,觀察組治療后的咳嗽、呼吸困難、咳痰及胸悶緩解時間均短于對照組,PEFR、FEV1、FVC、FEV1/FVC均高于對照組,PaCO2低于對照組,PaO2、SaO2、OI均高于對照組,CAT、SGRQ 評分均低于對照組,組間差異有統計學意義(P<0.05),提示HFNC 聯合呼吸訓練可提高COPD 并RF 的療效,加快患者肺功能恢復,糾正血氣分析異常,促進癥狀及體征消失,改善生活質量。分析原因,呼吸訓練是一種針對呼吸功能開展的訓練技術,通過指導患者腹式呼吸可增加其膈肌運動范圍,降低呼吸做功;縮唇呼吸則有助于延長呼氣時間,使氣道內壓力升高,避免氣道過早塌陷。患者在持久訓練過程中可逐漸建立正常呼吸模式,并提高呼吸肌肌力及耐力,增強呼吸肌抗疲勞能力,從而改善通氣功能[10]。呼吸操鍛煉是在呼吸訓練基礎上開展的雙上肢訓練,可幫助患者以良好的呼吸狀態配合運動,減輕呼氣后肺泡殘余量,降低肺泡擴張程度,并提高氧輸送能力,促進肺血氣交換,進一步促進肺功能康復。在HFNC 基礎上進行呼吸訓練,一方面能夠迅速緩解機體缺氧狀態,另一方面可從根本上解決呼吸異常狀態,并提高呼吸肌功能,以長期穩定患者病情,降低疾病對生活的影響。
綜上所述,HFNC 聯合呼吸訓練可糾正COPD 并RF 患者的血氣異常,減輕肺功能損害,促進癥狀及體征消退,改善生活質量,值得臨床推廣使用。

