ELTPRA治療鼾癥伴過敏性鼻炎患兒的效果及對炎癥因子水平的影響
李少飛 孫盼盼 荊艷君 河南省焦作市人民醫院耳鼻喉科 454002
鼾癥是由多種因素引發睡眠時上氣道塌陷、反復低通氣、呼吸暫停,造成高碳酸血癥、低氧血癥等并發癥的發生,使患兒機體出現生理、病理性變化的一組臨床綜合征。小兒鼾癥大多是由于腺樣體、扁桃體肥大造成的,可誘發患兒在睡眠中呼吸道受阻、血氧飽和度降低、腦組織缺氧,最終導致患兒智力、體格發育緩慢。過敏性鼻炎(AR)也是兒童常見的呼吸道疾病,常因過敏源刺激而反復發作,進而加重患兒痛苦程度。目前治療鼾癥伴AR疾病常是以切除腺樣體和扁桃體來恢復鼻腔通氣功能,因此本文旨在觀察ELTPRA與扁桃體聯合腺樣體切除術治療鼾癥伴AR患兒的療效。
1 資料與方法
1.1 一般資料 選取我科2018年8月—2020年8月109例鼾癥伴AR患兒,以隨機數字表法分為對照組和觀察組。對照組54例,男32例,女22例,年齡5~12歲,平均年齡(8.50±2.03)歲,平均病程(1.21±0.39)年。觀察組55例,男31例,女24例,年齡6~12歲,平均年齡(9.01±2.06)歲,平均病程(1.25±0.40)年。納入標準:所有患兒均符合鼾癥、AR診斷標準[1-2];具備手術指征,患兒及家屬知情。排除標準:合并惡性腫瘤、其他呼吸系統疾病,伴有先天性疾病、顱面部畸形者。兩組一般資料對比,差異無統計學意義(P>0.05)。
1.2 方法 對照組給予扁桃體聯合腺樣體切除術治療,給予患兒全麻后在口腔內放置Davis開口器,充分暴露出扁桃體,使用彎刀在患兒扁桃體的上極從下方沿外側切開舌腭弓游離緣和咽腭弓小部分黏膜,隨后采用剝離子分開扁桃體包膜,從上到下游離出扁桃體,利用圈套器將其根部絞斷,再使用棉球進行壓迫、雙極電凝止血。之后將軟腭拉出,暴露出鼻咽腔和腺樣體,沿著枕內側切除連接圓枕的相應腺樣體組織,再暴露出圓枕,按照后鼻孔方向完全切除被阻塞的腺樣體,利用紗布止血。觀察組給予ELTPRA術治療,全麻后通過鼻孔將鼻內鏡置入,采用美國Arthrocare公司生產的ENTec CoblatorⅡ型號的低溫等離子手術系統和Evac70刀頭,使用抓鉗向內側牽拉扁桃體,自下極由外側向內側切除扁桃體,利用等離子刀止血,止血完成后,再將細軟導管經鼻腔通過,從口腔拉出,勒緊軟腭,充分暴露鼻咽部,放置70°鼻內鏡,在鼻內鏡引導作用下使用Evac70刀頭逐漸消融肥大腺樣體,并給予止血,防止周圍組織受損,確定消融干凈后,術畢。
1.3 觀察指標 (1)手術指標:觀察并記錄兩組患兒手術時間、術中出血量、癥狀緩解時間。(2)通氣功能:采用美國ReSpironics公司生產的Alice5多導睡眠圖檢測呼吸暫停低通氣指數(AHI)、最長呼吸暫停時間(LAT)和最低夜間血氧飽和度(LSaO2)。(3)炎癥因子水平:抽取患兒空腹靜脈血分離血清,采用酶聯免疫吸附法檢測白細胞介素-8(IL-8)、白細胞介素-4(IL-4)、腫瘤壞死因子-α(TNF-α)水平。(4)臨床療效:治愈為經術后檢查腺樣體切除干凈,打鼾、呼吸暫停等臨床癥狀消失;顯效為腺樣體仍有部分殘留組織,臨床癥狀消失;有效為打鼾、低通氣等癥狀好轉;無效為臨床癥狀無好轉。

2 結果
2.1 兩組患兒手術指標對比 觀察組手術時間、癥狀緩解時間均短于對照組,術中出血量低于對照組(P<0.05)。見表1。
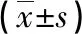
表1 兩組手術指標對比
2.2 兩組患兒手術前后通氣功能對比 術后,觀察組AHI、LAT低于對照組,LSaO2高于對照組(P<0.05)。見表2。
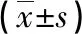
表2 兩組通氣功能對比
2.3 兩組患兒手術前后炎癥因子水平對比 術后,觀察組IL-8、IL-4、TNF-α低于對照組(P<0.05)。見表3。
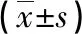
表3 兩組炎癥因子水平對比
2.4 兩組患兒臨床療效對比 經手術治療后觀察組治愈27例,顯效19例,有效7例,無效2例,總有效率為96.36%;對照組治愈10例,顯效24例,有效9例,無效11例,總有效率為79.63%;兩組對比差異有統計學意義(P<0.05)。
3 討論
鼾癥伴RA疾病由于呼吸中樞調節功能異常、上氣道解剖結構異常、上氣道擴張肌肌力異常三種因素引發患兒扁桃體及腺樣體增大,進而發生上呼吸道阻塞,表現為打鼾、記憶力衰退、白天嗜睡、夜尿次數增多等,嚴重者可發生不可抑制性嗜睡,甚至出現夜間憋醒、睡眠猝死等不良事件。扁桃體聯合腺樣體切除術是治療該疾病的常用術式,可有效切除腺樣體相關組織,但因鼻腔部位較為狹窄難以充分暴露術野,易造成手術過程中出血量較多、扁桃體與腺樣體組織切除不完全等不良事件,并出現創面持續性滲血現象,需長時間止血,極易造成咽鼓管圓枕等周圍正常組織受損,進而延長手術時間,增加術后疼痛程度,影響患兒通氣功能的恢復[3]。對照組采用扁桃體聯合腺樣體切除術治療可有效切除扁桃體、腺樣體增生部分,改善打鼾等臨床癥狀,但對通氣功能、炎癥因子水平改善效果不顯著。
本文結果顯示,觀察組手術時間、術中出血量、癥狀緩解時間及術后AHI、LAT、LSaO2、IL-8、IL-4、TNF-α均優于對照組,提示經ELTPRA術治療可有效改善患兒通氣功能,降低機體炎癥反應,縮短術后疼痛和臨床緩解時間。ELTPRA術是一種新穎的微創式手術,其是將等離子射頻至組織黏膜下層,在低溫環境下采用射頻作用生成強烈的分子運動,所產生的能量逐步傳遞至鄰近組織,使鄰近組織的分子鍵被打開,促使膠原蛋白分子鍵收縮,在黏膜固有層生成瘢痕組織,黏膜下層、腺體膽堿能細胞被破壞,使鼻黏膜副交感神經興奮性被抑制,進而降低腺體分泌、鼻黏膜血管擴張等癥狀發生,有效控制RA疾病[4]。ELTPRA術通過在肥大扁桃體上進行打孔,沿著扁桃體被膜將扁桃體切除,可促進局部組織脫落和溶解,因等離子體溫度控制在40~70℃,在相對低溫的環境下進行切除,可避免其對周圍組織造成的熱損傷,再利用鼻內鏡的引導作用,可提高切割的精準度,有效減小腺樣體體積,緩解鼻腔狹窄的情況,進而提高鼻腔通氣功能,糾正低氧血癥。ELTPRA術所采用刀頭具有較高的靈活性,對于腺樣體具有良好的消融切除效果,借助鼻內鏡進行操作的創傷性較小,低溫等離子射頻消融術還具有良好的凝血功能,可一邊切除病變組織,還可同時進行止血,進而減少術中出血量,縮短手術時長。ELTPRA術利用等離子系統治療,其彈頭較細,可作用于精準的點狀治療,實現自動控制,對周圍正常組織損傷性低,并有效減低鼻黏膜、腺體敏感性,降低機體炎癥反應,進而減輕術后疼痛等癥狀[5]。本文結果顯示,觀察組治療總有效率優于對照組,ELTPRA術式損傷性小,最大限度保留了鼻黏膜生理功能,進而減少并發癥出現,提升臨床療效。
綜上所述,ELTPRA術治療鼾癥伴RA患兒,可有效改善患兒通氣功能,降低機體炎癥反應,縮短癥狀緩解時間,提升臨床療效。

