帶蒂頰脂墊修復頰黏膜缺損的動物實驗研究
史瑋 蒲嬌 郭治辰 李曉文 龔忠誠
自1977 年Egyedi[1]使用頰脂墊(buccal fat pad,BFP)修復軟組織缺損后,被越來越廣泛的應用于臨床,如腫瘤術后缺損修復[2]、腭裂[3]、上頜竇瘺的修復[4]等。臨床中我們發(fā)現(xiàn)帶蒂頰脂墊修復頰黏膜缺損愈合效果較好,并發(fā)癥少,且能上皮化,而對其中上皮化缺乏組織學水平的探討及相關機制的闡述,口腔復雜的環(huán)境中,唾液對于創(chuàng)面愈合的促進作用也值得我們進一步去驗證探究。因此本實驗旨在通過動物模型從組織學水平來驗證上皮化這一現(xiàn)象,觀察創(chuàng)面愈合的組織學變化。
1 材料與方法
1.1 實驗動物
實驗動物:選取6 只3 月齡新西蘭白兔雌雄不限,適應性喂養(yǎng)1 周,體重在2~3 kg之間(新疆醫(yī)科大學動物實驗中心)。
1.2 主要材料與儀器
實驗試劑:速眠新(吉林圣達);舒泰?50(Virbac,F(xiàn)rench); 4%多聚甲醛(武漢博士德);蘇木素-伊紅染色試劑盒(北京中杉金橋);中性樹膠、Masson染色試劑盒(北京索萊寶);實驗儀器:光學顯微鏡及照相系統(tǒng) (Olympus,日本);石蠟包埋機、石蠟切片機(Leica, 德國)。
1.3 實驗方法
1.3.1 動物模型建立 將新西蘭白兔用舒泰0.1 mL/kg+速眠新0.1 mL/kg混合肌注全身麻醉后固定于兔臺,常規(guī)消毒,口內用黏膜碘消毒、鋪無菌單。右側為實驗側使用頰脂墊修復,左側為對照側創(chuàng)面將自然愈合。用尖刀在雙側頰黏膜制備一深至黏膜下層缺損約1 cm×1 cm,實驗側繼續(xù)鈍性分離可見一脂肪團,輕牽出將頰脂墊與創(chuàng)緣周邊縫合,將頰脂墊與創(chuàng)緣周邊縫合,止血,對照側裸露創(chuàng)面自然愈合,徹底止血后結束手術。造模后常規(guī)進行3 d的流質飲食以及慶大霉素80 萬單位肌注預防感染。
所有實驗動物由新疆醫(yī)科大學動物中心提供,且經(jīng)新疆醫(yī)科大學實驗動物倫理委員會批準(批號:IACUC20190416-03)。 實驗動物質量合格證號:SCXK(新)2018-0002,實驗動物設施使用許可證號:SCXK(新)2018-0003。
1.3.2 檢測指標 創(chuàng)面愈合面積觀察:造模當天、術后1、 2、 4 周記錄術區(qū)照片,觀察傷口愈合情況,使用Image J 軟件計算愈合面積。標本制備及染色觀察: 1、 2、 4 周空氣栓塞處死將造模區(qū)域組織擴大切除,經(jīng)4%多聚甲醛固定、脫水包埋,切片機制備4 μm厚切片備用。 HE 染色及Masson染色:于HE染色觀察上皮化與炎細胞浸潤情況;Masson染色切片觀察膠原纖維情況,采用Image Pro Plus 6.0軟件測定膠原纖維沉積百分比。
1.4 統(tǒng)計學方法
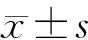
2 結 果
2.1 傷口愈合觀察結果
術后1 周可見實驗組創(chuàng)面已基本閉合,表面質地軟不平滑,對照組可見創(chuàng)面縮小變淺仍未完全閉合;術后2 周可見實驗組及對照組創(chuàng)面均已完全閉合,實驗組創(chuàng)面區(qū)域質地均勻,對照組創(chuàng)面區(qū)域質地稍硬且不夠平滑。術后4 周實驗組術區(qū)愈合較佳呈粉紅色,與周圍正常黏膜組織基本一致,對照組仍有輕度充血。頰黏膜缺損模型建立及愈合如圖 1,術后第 1、 2、 4 周傷口面積變化如表 1, 各時間段實驗組及對照組傷口面積減少的差異均具有統(tǒng)計學意義。

圖 1 頰黏膜缺損模型及2 組愈合情況

表 1 2 組傷口面積變化比較
2.2 HE結果
術后1 周:實驗組上皮組織基本連續(xù)完整,基底膜不夠清晰,有炎性細胞浸潤;對照組上皮組織明顯有缺損不連續(xù),炎性細胞較對照組顯著增多,組織疏松水腫。2 周:實驗組上皮完整,組織結構清晰,基底層尚有炎性細胞浸潤,基底膜清晰,與正常頰黏膜結構接近,對照組上皮連續(xù)但有炎性細胞較實驗組多。4 周實驗組及對照組均上皮結構完整,就炎細胞浸潤情況,對照組較實驗組更明顯(圖 2)。

圖 2 2 組傷口口愈合過程中頰黏膜的組織學觀察(HE, ×40)
2.3 Masson染色結果
術后1 周,兩組膠原纖維沉積量均較少,但實驗組較對照組明顯多,但對照組及實驗組膠原纖維結合均不緊密,且排列較亂。術后2 周可見兩組膠原纖維數(shù)量較1 周時均有增多,實驗組膠原纖維結合緊密,較1 周時排列有序;對照組膠原纖維排列雜亂疏松。術后4 周可見,兩組膠原纖維數(shù)量均有增多,結合十分緊密,實驗組纖維粗大,排列方向有序;對照組纖維略欠佳,但較2 周組排列明顯。膠原纖維形成能力分析:在術后1、 2 周時,實驗組與對照組的膠原纖維平均光密度之間差異有顯著性(P<0.01)。術后4 周時,實驗組與對照組膠原纖維平均光密度差異無統(tǒng)計學意義(P>0.05)(圖 3,表 2)。

圖 3 2 組樣本Masson染色(×400)

表 2 2 組樣本膠原纖維平均吸光度比較
3 討 論
在本實驗中使用帶蒂頰脂墊修復新西蘭白兔頰黏膜缺損結果顯示:實驗組創(chuàng)面閉合時間更短,HE染色發(fā)現(xiàn)術后1 周對照組上皮仍有缺損,術后2 周兩組均完全上皮化,但對照組較實驗組炎癥反應輕,Masson染色發(fā)現(xiàn)實驗組在術后膠原纖維沉積較對照組多,促進創(chuàng)面的愈合。造模術中在新西蘭白兔上頜后牙區(qū)下頜升支前緣處頰黏膜向后上方鈍性分離,發(fā)現(xiàn)兔頰脂墊為一顏色偏白的脂肪團塊,表面有包膜,周圍血管豐富,體積約為人類頰脂墊的1/4~1/5。人類頰脂墊體積約為10.0 mL,平均厚度約6.0 mm,平均質量約9.3 g,可覆蓋10 cm2的面積,遂適合中小型的缺損[5]。基于其良好的解剖位置,有良好的血供,且包膜豐富的血管網(wǎng),因此具有較強的修復及抗感染能力,存活率較高,并發(fā)癥少,并且位置相鄰,避免二次傷害,術后較少見功能障礙、面部畸形等。
在本課題以往的研究及臨床工作中已經(jīng)發(fā)現(xiàn)使用帶蒂頰脂墊修復口內缺損上皮化的現(xiàn)象[6-7],迄今為止,頰脂墊修復缺損后上皮細胞形成,這其中的相關機制和來源仍然沒有定論,就新的上皮組織來源而言,目前有3 種可能[8-9]:來源于周圍正常黏膜的爬行;來源于口腔黏膜上皮脫落種植;來源于頰脂墊瓣表面的被膜演變。實驗過程中發(fā)現(xiàn),頰脂墊修復缺損加速了上皮化進程,并且在愈合初期促進了膠原纖維的沉積。一方面,頰脂墊富含脂肪干細胞(adipose stem cell,ASCs),ASCs可以分化成包括骨、軟骨、脂肪、上皮細胞和神經(jīng)元細胞等[10]。有研究表明[11],頰脂墊脂肪干細胞能夠表達典型的脂肪干細胞表面標志物,相比皮下脂肪組織,其密度更大,且具有更強的成軟骨、成骨、成脂能力。脂肪干細胞可釋放的各種生長因子包括血管內皮生長因子、堿性成纖維細胞生長因子(bFGF )、肝細胞生長因子(HGF)和胰島素樣生長因子1(IGF-1),通過旁分泌促進組織再生創(chuàng)面的愈合[12]。此外,ADSCs 可分泌HGF和VEGF 等血管生成因子,促進了創(chuàng)面生成血管,還有利于形成肉芽組織,加速皮膚創(chuàng)面愈合[13]。本研究發(fā)現(xiàn)使用頰脂墊修復后的創(chuàng)面炎性反應輕,可能與ADSCs 促進IL-4、IL-10 等抗炎因子表達有關,其抑制 IL-1、IL-8、TNF-α 等促炎因子分泌來減輕炎癥反應[14]。Masson染色發(fā)現(xiàn)在愈合早期頰脂墊修復組膠原纖維沉積更快,且排列整齊,這與Hu等[15]研究結果相似。此外Chai等[16]研究也證明ADSCs 條件培養(yǎng)基可降低Ⅰ型、Ⅲ型膠原蛋白及α-SMA的表達,與ADSCs 條件培養(yǎng)基共培養(yǎng)的瘢痕組織中膠原排列更薄、更整齊。源自脂肪干細胞的外泌體可刺激創(chuàng)面內成纖維細胞增殖和遷移,優(yōu)化膠原沉積,進一步促進創(chuàng)面愈合。在傷口愈合的早期,外泌體增加了膠原蛋白Ⅰ和Ⅲ的產(chǎn)生,而在后期,外泌體可能會抑制膠原蛋白的表達以減少疤痕的形成[15,17]。另一方面,在口腔這個復雜的環(huán)境中,唾液也是重要的一部分,回顧既往相關研究發(fā)現(xiàn)唾液對創(chuàng)面的愈合有促進作用[18],在本研究中也發(fā)現(xiàn)實驗組及對照組在術后4 周均上皮化且未發(fā)生感染,其中唾液作為口腔中的重要成分在創(chuàng)面愈合過程中保持濕潤,且除水分之外還含有多種成分,如酵素、尿素、維生素 B、蛋白質(黏蛋白、球蛋白)、有機物、氨基酸、硫氰酸鹽、各種離子和酶等,多種蛋白質因子在抵抗感染過程中有重要作用[19]。此外,唾液中含有的EGF,它能夠促進細胞增殖分化,加速皮膚和黏膜創(chuàng)面愈合[20]。與對照組相比頰脂墊修復后上皮化速度更快,而ADSCs 還可直接分化為血管內皮細胞和上皮細胞,增強血管結構并促進創(chuàng)傷皮膚上皮化形成,這一過程中唾液是否有一定的誘導作用值得進一步探究。
本研究僅初步探討了帶蒂頰脂墊修復頰黏膜缺損修復效果,脂肪組織最終轉化為上皮,參與其中的脂肪干細胞以及唾液等重要成分的相關機制仍需進一步研究。經(jīng)過目前分析我們發(fā)現(xiàn)帶蒂頰脂墊良好的修復效果,這為臨床應用提供更堅實的理論基礎。在本實驗中,有一定的缺陷,未來的研究則需進一步擴大樣本量,使得研究結果更具代表性。

