不同麻醉方法用于腹腔鏡子宮切除術患者的效果分析
趙同欣,林之薇,孫紹焜
福建中醫藥大學附屬人民醫院麻醉科,福建福州 350004
腹腔鏡是臨床外科手術中較為常見的一種微創技術,其手術優勢顯著,安全性高,在外科領域中被廣泛應用。腹腔鏡子宮切除術是治療子宮肌瘤的常用術式,能準確切除子宮肌瘤,阻止惡性病灶發展,同時還能保留患者的生育能力,改善其月經狀態,雖然腹腔鏡手術具備較多優勢,但仍屬于侵入性操作,手術創傷會增加患者的心理應激刺激和身體痛苦,為了確保患者術中能安心、舒適地配合完成手術,減輕對生理指標的刺激反應,必須要采取有效的麻醉方法[1-2]。關于腹腔鏡子宮切除術臨床多用氣管插管全麻,但全麻術后蘇醒期的鎮痛效果不佳,清醒時間長,易出現各種不良反應,增加手術風險,因此還需復合其他麻醉方式治療[3]。鑒于此,本文隨機選取2021年1—12月在福建中醫藥大學附屬人民醫院行腹腔鏡子宮切除術患者100例展開系統調查,旨在分析不同麻醉方法的各自鎮痛效果和影響,現報道如下。
1 資料與方法
1.1 一般資料
從本院收治的行腹腔鏡子宮切除術患者中隨機抽選出100例展開系統調查,依據隨機單盲法分為兩組。對照組50例,年齡20~48歲,平均(34.11±3.25)歲;病程7個月~5年;體質指數(body mass in?dex,BMI)17~28 kg/m2,平均(22.29±1.25)kg/m2。觀察組50例,年齡20~47歲,平均(34.06±3.15)歲;病程8個 月~5年;BMI 18~28 kg/m2,平 均(22.55±1.31)kg/m2。兩組一般資料比較,差異無統計學意義(P>0.05),具有可比性。研究已獲得醫院倫理委員會批準。
1.2 納入與排除標準
納入標準:經影像學和手術病理學等檢查確診;符合腹腔鏡手術適應證;年齡≥20歲;美國麻醉醫師協會分級Ⅰ~Ⅱ級[4];患者及家屬已簽署《知情同意書》。
排除標準:凝血功能障礙者;麻醉藥物過敏體質者;手術禁忌證者;合并惡性腫瘤、重要臟器功能不全者;高血壓、糖尿病史者;精神疾病史者;酒精、藥物依賴史者;認知、交流障礙者;妊娠、哺乳期者。
1.3 方法
兩組患者統一行腹腔鏡子宮切除術治療,術前叮囑患者禁食禁飲,做好心理安撫,指導患者保持平臥位,常規消毒備皮,監測患者的心率、血壓、血氧飽和度及呼吸頻率等變化。
對照組予以氣管插管全麻,術前30 min肌內注射咪達唑侖(國藥準字H20031037,規格:2 mL:2 mg)2~3 mg、阿托品(規格:2 mL:1 mg)0.5 mg進行麻醉誘導。術中建立靜脈通道,依次靜脈注射0.08 mg/kg咪達唑侖、4 μg/kg芬太尼(國藥準字H42022076,規格:2 mL:0.1 mg)、2 mg/kg右美托咪定(國藥準字H20090251,規格:2 mL:200 g)和0.08~0.01 mg/kg維庫溴銨(國藥準字H19991172,規格:4 mg)。給藥后觀察5~10 min進行麻醉平面測試,待麻醉充分后予以患者氣管插管,插管注意無菌操作,插管完成后連接麻醉機持續予以機械通氣治療,合理設定氧濃度和氧流量,術中持續微量泵注右美托咪定3 mg/kg維持麻醉[5-6]。
觀察組予以氣管插管全麻復合硬膜外麻醉,先指導患者行側臥位,予以硬膜外麻醉,選擇腰椎L2~L3間隙穿刺置管,于導管內注入2%的利多卡因局麻;待麻醉藥起效后測試其麻醉平面,指導患者更換為平臥位,實施全麻誘導,麻醉用藥和方法同對照組一致,術中持續追加右美托咪定3 mg/kg和利多卡因進行麻醉維持[7-9]。
麻醉術中處理:注意調整手術室溫度和濕度,術中氣腹壓維持在13~15 mmHg范圍,指導患者保持舒適體位,安撫患者緊張、擔憂、焦慮的心情,保持微笑,以和藹的態度告知患者麻醉優勢、效果和可能存在的不適反應,并指導其掌握預防處理措施。術中密切關注患者的生命體征變化,若有異常及時通知醫生,術畢包裹好患者的衣物,送至觀察室觀察,為避免患者出現嚴重躁動情況,可提前約束其雙手和雙足,清理患者呼吸道分泌物,及時清理嘔吐物并服用止吐藥[10]。
1.4 觀察指標
麻醉效果:優為術中無不良反應,蘇醒期各指標正常;良為術中偶爾有輕微嗆咳、躁動反應,蘇醒期的呼吸等指標基本穩定;差為術中應激反應強烈,蘇醒期嘔吐、躁動嚴重。
術后恢復效果:觀察兩組患者的蘇醒時間、自主呼吸恢復時間和拔管時間;統計患者術后出現的不良反應情況,如躁動、惡心嘔吐、寒顫等。
生命體征:分別在患者麻醉前(T0)、氣腹10 min(T1)、氣腹30 min(T2)時的平均動脈壓和心率變化情況。
疼痛評分:采用視覺模擬評估法(Visual Ana?logue Scale, VAS)測評患者在不同麻醉時段(蘇醒時、術后1、6、12 h)的疼痛感受,0分無痛,10分劇痛,分值越高疼痛感越強烈。
1.5 統計方法
采用SPSS 23.0統計學軟件進行數據分析,符合正態分布的計量資料以(±s)表示,組間差異比較采用t檢驗;計數資料以[n(%)]表示,組間差異比較采用χ2檢驗。P<0.05為差異有統計學意義。
2 結果
2.1 兩組患者麻醉效果對比
與對照組比較,觀察組患者的麻醉優良率顯著更高,不良反應發生率明顯更低,差異有統計學意義(P<0.05)。見表1。
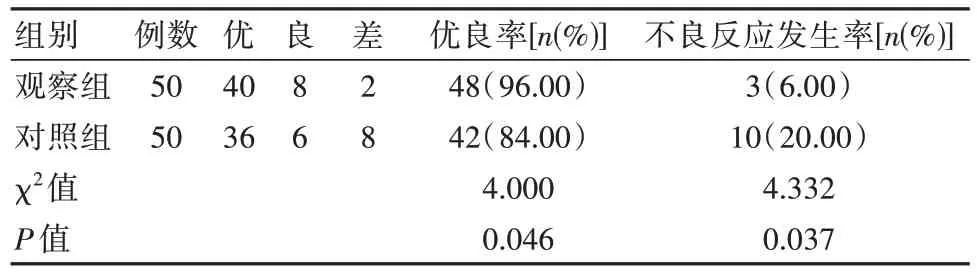
表1 兩組患者麻醉效果對比Table 1 Comparison of anesthetic effects between two groups of patients
2.2 兩組患者術后恢復效果比較
觀察組患者各項術后恢復指標用時均短于對照組,差異有統計學意義(P<0.05)。見表2。
表2 兩組患者術后恢復指標比較[(±s),min]Table 2 Comparison of postoperative recovery indexes between two groups of patients[(±s),min]

表2 兩組患者術后恢復指標比較[(±s),min]Table 2 Comparison of postoperative recovery indexes between two groups of patients[(±s),min]
組別觀察組(n=50)對照組(n=50)t值P值蘇醒時間9.21±2.43 17.55±3.54 13.734<0.001自主呼吸恢復時間3.08±0.66 6.37±1.22 16.772<0.001拔管時間6.29±1.46 12.66±2.69 14.717<0.001
2.3 兩組患者生命體征變化比較
T0時,兩組生命體征指標比較,差異無統計學意義(P>0.05);T1和T2時,觀察組的生命體征指標均顯著低于對照組,差異有統計學意義(P<0.05)。見表3。
表3 兩組患者生命體征變化比較(±s)Table 3 Comparison of changes in vital signs between two groups of patients(±s)

表3 兩組患者生命體征變化比較(±s)Table 3 Comparison of changes in vital signs between two groups of patients(±s)
指標心率(次/min)t值P值平均動脈壓(mmHg)t值P值組別觀察組(n=50)對照組(n=50)觀察組(n=50)對照組(n=50)T0 80.33±1.92 80.56±1.16 0.725 0.470 84.55±3.29 84.81±3.44 0.386 0.700 T1 85.13±3.02 90.03±4.91 10.985<0.001 86.66±5.47 96.54±6.97 7.885<0.001 T2 81.77±2.59 87.22±4.01 8.073<0.001 85.48±4.88 93.64±5.77 7.635<0.001
2.4 兩組患者疼痛評分比較
觀察組患者術后不同時間段的VAS評分均顯著低于對照組,差異有統計學意義(P<0.05)。見表4。
表4 兩組患者疼痛評分比較[(±s),分]Table 4 Comparison of pain scores between two groups of patients[(±s), points]
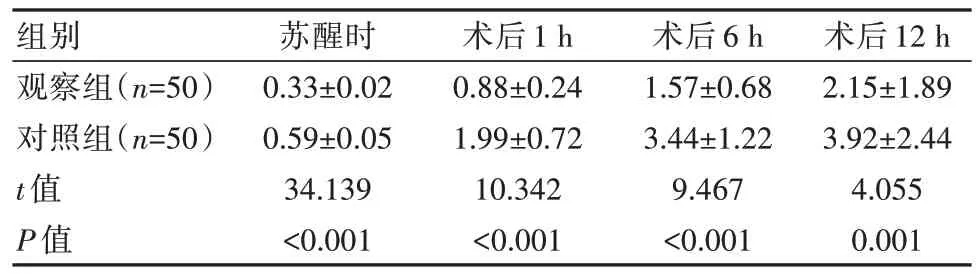
表4 兩組患者疼痛評分比較[(±s),分]Table 4 Comparison of pain scores between two groups of patients[(±s), points]
組別觀察組(n=50)對照組(n=50)t值P值蘇醒時0.33±0.02 0.59±0.05 34.139<0.001術后1 h 0.88±0.24 1.99±0.72 10.342<0.001術后6 h 1.57±0.68 3.44±1.22 9.467<0.001術后12 h 2.15±1.89 3.92±2.44 4.055 0.001
3 討論
隨著醫療科技的進步和發展,腔鏡技術在臨床中的應用不斷廣泛,在外科領域中取得了顯著成效,此類手術不僅能解除病痛,消除病灶,而且對患者創傷小,并發癥少,術后康復快,一般手術患者當天即可攙扶下床,最常用的是腹腔鏡手術,但是此手術治療需建立氣腹,二氧化碳氣腹會影響機體正常的呼吸、循環系統,降低手術效果,還可能會增加手術風險,危害患者的健康[11-12]。因此在腹腔鏡手術中予以有效的麻醉鎮痛能穩定各項指標,促使患者順利完成手術。
腹腔鏡子宮切除術中常用的麻醉方式有全麻、硬膜外麻醉,全身麻醉一般以氣管插管方式,能為患者建立良好麻醉通道,穩定生命體征,全麻起效快,作用持久,藥物吸收良好,能大大減輕患者的身心應激刺激,但是全麻僅能抑制患者機體大腦皮質邊緣,無法全面阻斷因手術刺激而產生的機體中樞神經的傳遞,容易使機體交感神經興奮,造成體內兒茶酚胺分泌增多[13-14]。硬膜外麻醉主要在腰椎位置穿刺,對脊椎神經組織產生抑制作用,同時還能阻礙患者創傷刺激地傳導,達到良好的麻醉效果,對抑制疼痛傳導具有顯著作用,但是硬膜外麻醉的穩定性差,容易導致患者的動脈壓和血壓等指標出現波動起伏[15]。因此選擇全麻復合硬膜外麻醉的效果要遠優于單純的全身麻醉,既能夠達到良好的鎮靜止痛效果,還能維持平穩的生命體征,促使患者平安、舒心地配合手術完成[16-17]。本研究顯示,觀察組患者的麻醉優良率(96.00%)高于對照組(84.00%),不良反應發生率(6.00%)、術后疼痛評分均比對照組低(P<0.05),兩組生命體征變化和蘇醒時間、拔管時間、自主呼吸恢復時間指標比較,差異有統計學意義(P<0.05),證實了全麻復合硬膜外麻醉的效果好,安全性高,藥效穩定,術后恢復快。此研究結論與韓紫娜等[18]的研究結果相似,試驗組予以全麻復合硬膜外麻醉,對照組行全麻,結果顯示,試驗組的蘇醒時間、拔管時間比對照組短(P<0.05);觀察組的不良反應率(10.00%)低于對照組(33.30%)(P<0.05),提示合理選擇麻醉方式既能夠提高手術效果,還能降低臨床手術風險。
綜上所述,不同麻醉方式對腹腔鏡子宮切除術的預后效果有不同影響,科學選擇全麻復合硬膜外麻醉的療效好、鎮痛藥效強,對促進患者早日康復發揮了重要作用。

