Jackson床輔助腰椎后路減壓融合術的臨床初步評價
楊熙宇,王浩偉,曾至立*
(1.同濟大學附屬同濟醫院脊柱外科,上海 200065;2.同濟大學醫學院,上海 200092)
腰椎后路減壓及椎間融合術治療腰椎退行性疾病已廣獲臨床認可,但早期開放后路椎板減壓椎體間融合術(posterior lumbar interbody fusion,PLIF),由于創傷較大且術中出血及術后并發癥較多,因此臨床應用逐漸減少,并逐步誕生和相繼應用了開放性經椎間孔入路腰椎椎間融合術(open transforaminal lumbar interbody fusion,O-TLIF)及微創經椎間孔入路椎體間融合術(minimally invasive surgery-transforaminal lumbar interbody fusion,MIS-TLIF)[1-4],且經椎間孔腰椎椎體間融合術(transforaminal lumbar interbody fusion,TLIF)已成為目前臨床治療腰椎退變最為常用的手術方式。同時,為了針對性減壓和盡可能減少醫源性損傷,近年來隨著器械的發展,一些輔助裝置如凸鞍架、Wilson架、Andrews架或專用手術床(Jackson床),也開始被臨床應用于脊柱手術中,并獲得了較好的臨床效果,尤其在預防或減少TLIF術中大出血、腹腔室隔綜合征、臂叢損傷、腎損傷、角膜損傷、血栓形成、褥瘡及肩關節脫位等并發癥的發生上初顯成效[2-8]。但相對于使用普通床及凸鞍架,應用Jackson床會否減少手術失血、加快手術進程、增加術后引流量等問題,迄今尚未見研究報道。本研究對照普通床配合凸鞍架開展的TLIF手術資料,回顧性分析同濟大學附屬同濟醫院自2019年10月來使用脊柱專用Jackson床輔助TLIF的臨床效果,著重探討Jackson床對TLIF手術時長、術中失血量及術后引流量的影響,現報告如下。
1 資料與方法
1.1 研究對象 選取2019年1月至2020年12月在同濟大學附屬同濟醫院就診接受TLIF(包括MIS-TLIF及O-TLIF)治療腰椎退變性疾病的患者資料,分別分為應用普通床配合凸鞍架的TLIF手術組(A組,對照組,包括MIS-A組及O-A組)和應用Jackson床TLIF手術組(B組,研究組,包括MIS-B組及O-B組)。
入選標準:(1)術前確診為腰椎管狹窄癥、腰椎間盤突出癥及腰椎滑脫等腰椎退行性疾病;(2)保守治療無效,出現明顯神經、脊髓壓迫或馬尾綜合征癥狀;(3)2019年1月至2020年12月期間于本院行腰椎椎間融合術治療的患者;(4)手術方式為O-TLIF及MIS-TLIF;(5)具有完整的電子病歷資料相應失血及引流記錄單。排除標準:(1)術中和拔引流管前輸血及使用抗凝藥患者;(2)合并腫瘤、多發傷、嚴重心、肝、肺、腎功能不全等影響失血較大因素者;(3)既往有過腰椎手術史。
1.2 一般資料 本研究共納入病例258例,其中男131例(50.78%),女127例(49.22%);年齡26~88歲,平均年齡(60.16±11.83)歲。O-TLIF組194例(O-A組65例,O-B組129例),MIS-TLIF組64例(MIS-A組39例,MIS-B組25例),各組患者年齡、性別、術前血紅蛋白(hemoglobin,Hb)、手術節段數(O-TLIF組包括1~3個節段,MIS-TLIF組所有病例均為單節段)及基礎疾病如高血壓、糖尿病等一般資料比較,差異無統計學意義(P>0.05,見表1)。

表1 各組患者一般資料比較
1.3 觀察指標 本研究主要觀察各組平均手術時間、手術前后平均Hb差、平均術后引流量及評價住院時長等指標,比較并分析其差異及意義。其中,術中失血量的計算與評估方法較多,臨床上多用目測法來判斷失血量的多少,但其可能低估術中失血的實際值,并且在實際統計中也發現目測法主觀性較強、數據特異性較差,而手術前后Hb改變(Hb差,術前外周血的Hb數值減以術后Hb數值)對術中失血量計算與評估較為客觀、準確[9-10]。為此,本研究選用手術前后Hb差作為計算術中失血的分析、統計指標,觀察并記錄全部患者手術前及術后第1次Hb,計算差值并記錄。術后引流量主要由病房護士每日觀察并記錄。所有患者皆應用雙極電凝止血及止血材料輔助止血,術中以肉眼未見明顯活動性出血為止血完畢,術后引流管拔除指征為當日引流量小于50 mL。
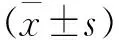
2 結 果
各組平均手術時間、平均住院時長、手術前后平均Hb差及術后平均引流量等結果見表2。由此可見,采用輔助Jackson床無論是MIS-TLIF組或O-TLIF組,術中失血量及手術時長均可明顯減少,差異具有統計學意義(P<0.05);但住院時長及術后引流量比較,差異無統計學意義(P>0.05)。
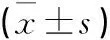
表2 各組主要觀察指標結果
此外,Pearson分析結果顯示,同種手術方式下,使用不同的手術床術后平均引流量與手術前后平均Hb差、平均手術時間存在不同的相關性。在開放式手術中,O-A組與O-B組術后平均引流量與手術前后Hb差、平均手術時間均呈顯著性相關,其中研究組手術前后Hb差與術后平均引流量呈顯著性正相關(r=0.179,P<0.01),平均手術時間與術后平均引流量呈極顯著性正相關(r=0.385,P<0.01);對照組手術前后Hb差與術后平均引流量呈極顯著正相關(r=0.335,P<0.05),平均手術時間與術后平均引流量呈顯著性正相關(r=0.279,P<0.05)。在微創手術中,研究組僅術后平均引流量與平均手術時間存在顯著性正相關(r=0.484,P=0.024),其他指標及對照組各項指標間均無相關性(P>0.05)。
3 討 論
TLIF手術需要患者長時間俯臥于手術臺上,以充分暴露手術視野、方便醫生操作,但俯臥位勢必導致胸腹部受壓、肌骨骼牽拉及外周神經受壓,從而進一步引起中心靜脈壓、腹內壓、氣道壓力及全身外周血管阻力的升高,導致靜脈回流障礙、椎管靜脈叢充血,以及回心血流量、心輸出量、腎血流量下降與四肢淤血等并發癥,并且間接增加了術中發生醫源性損傷的可能[2-9,11]。早在1974年,Smith等[12]外科及麻醉醫生就注意到了俯臥位患者存在上述潛在的手術風險,因此先后研發了相關設備,完善其手術,以減少和避免并發癥產生。 Sundén等[13-14]在此基礎上,又進一步改良了相關裝備與手術,相繼出現了Wilson支架、Andrews支架、Siemens定位系統、凸鞍架及Jackson床等相關設備,后兩者目前臨床實際應用最多,其中Jackson床由于其X線可透性、護墊可調節性及易于患者術中體位擺放等特性,尤為受到脊柱手術醫師的青睞。同時,相關研究發現,Jackson床可有效支持不同體型和身材的患者,對患者翻身前后的循環、呼吸功能尤其是心功能(包括心指數)影響極小[6,15-16]。
本研究結果進一步顯示:(1)無論在開放性TLIF或微創性TLIF手術中,相比較于應用骨科通用手術床配合凸鞍架,應用Jackson床可明顯減少手術前后Hb差及手術時間,起到減少術中失血和加快手術進程的作用。究其原因,可能為患者在俯臥位時,其腹部完全懸空并且雙下肢低于心平面,從而充分降低了腹內壓及下腔靜脈壓力,有效避免了因腹內壓升高而導致的靜脈受阻、術中椎靜脈怒張及椎旁靜脈回流過多的問題,最終減少了術中失血[5-8];而且,術中失血減少可使手術視野清晰,有助于及時徹底止血,加速手術進程。(2)無論使用哪種手術方式,其平均手術時間與術后平均引流量均呈正相關,且應用Jackson床使其相關性程度有所增高。產生這種差異的原因可能與使用Jackson床后體位擺放更加舒適,以及腹內壓等其他影響術后引流因素的減少有關,而輔以Jackson床加快了TLIF手術進程,自然也就減少了術后引流量。(3)在開放性手術中手術前后Hb差與術后平均引流量呈正相關,術中失血越多相應的術后平均引流量越多,但Jackson床的應用降低了其相關性水平,其具體原因與機理尚不明了、有待進一步深入研究。同時,由于平均手術時間和術后平均引流量存在顯著性正相關,因此,也可將其作為術后擴容的指征,以防止因液體量丟失過多而導致的相關并發癥。(4)在應用Jackson床的手術中,雖然術中失血顯著性降低,但術后引流量無明顯增加,可能與本研究較固定的引流時間、術后體位及拔管時機等有關[17]。
綜上所述,Jackson床輔助TLIF的臨床初步應用結果表明,無論是傳統開放式或新興微創手術,與使用普通手術床配合凸鞍架的手術比較,應用Jackson床可明顯減少術中失血、縮短手術時長,但對術后引流量、住院時長等影響不大,尤其并未增加術后引流量。不過,需指出的是,術中應用Jackson床可致心臟驟停、突發血流動力學衰竭[11,18]等負面影響(本組病例未發生類似情況),具體臨床實踐中務必高度警惕和防范。同時,由于本研究系回顧性研究,數據導入、分析或存在一定的主觀性,尤其所納入病例疾病診斷并非完全一致,不同的腰椎疾病在術中的手術操作難免存在一些差異,部分病例術前及術后信息或有欠缺。比如術中具體減壓情況及止血材料有無異同等,分析及結論或有偏差,加之樣本量及隨訪時間有限,結論仍有待深入研究,特別是前瞻、隨機、雙盲對照研究,應進一步證實與完善。

