孕三烯酮聯合宮腹腔鏡對不孕癥合并子宮內膜異位癥的治療效果
周娟,王春佟,霍安妮
(漢中3201醫院婦科,陜西 漢中 723000)
子宮內膜異位癥(endometriosis,EMs)是育齡期女性常見疾病,子宮內膜組織在子宮內膜及子宮外區域出現異常生長、浸潤、出血癥狀,最終導致疼痛、包塊、不孕。EMs患者臨床癥狀多樣,以盆腔疼痛、痛經、肛門墜痛、月經不調等最為常見,同時40%~50%患者合并不孕[1],嚴重影響患者的正常生活。EMs患者的治療總原則為消除病灶、減輕疼痛、改善生育狀況及避免復發,對仍有生育需求的患者,應進行保守性治療,僅切除肉眼可見病灶及剔除異位囊腫、分離粘連[2]。宮腹腔鏡既能改善患者的臨床癥狀,也能保留其生育能力[3]。同時術后采用藥物進行長期管理,可降低患者卵巢EMs疼痛以及囊腫的復發。不同藥物的作用機制不同,同時副作用也不同,藥物的選擇對于患者而言也十分重要,常見的藥物屈螺酮炔雌醇、孕三烯酮等。本研究旨在探討孕三烯酮聯合宮腹腔鏡對不孕癥合并Ems患者的治療效果,為臨床提供參考。
1 資料與方法
1.1 一般資料
選取2019年1月至2020年2月漢中3201醫院接受治療的134例不孕癥合并 EMs患者為研究對象,根據治療方式不同分為觀察組(n=68)和對照組(n=66)。本研究符合《赫爾辛基宣言》原則,患者知情并已簽署知情同意書,兩組患者EMs病理類型、年齡、囊腫大小、不孕年限、EMs分期(r-AFS)[4]及內異癥生育指數(endometriosis fertility index,EFI)評分[5]等一般資料比較,差異無統計學意義(P>0.05)。見表1。患者納入標準:(1)符合EMs的診斷標準[6],超聲檢查顯示EMs囊腫區域為無回聲、有密集光點,同時組織病理學可見子宮內膜腺體、間質伴有炎癥以及纖維化;(2)首次接受EMs宮腹腔鏡手術治療;(3)對此次所使用的藥物并無過敏反應;(4)仍有生育需求;(5)夫妻雙方無其他影響正常生育的疾病,女方卵巢儲備功能良好、男方精液正常;(6)夫妻性生活正常,未避孕、未孕1年以上。排除標準:(1)合并有宮腔外EMs,如瘢痕/胸腔EMs;(2)已發生EMs惡變;(3)存在認知障礙,不能配合研究人員進行相關治療和檢測。
1.2 方法
1.2.1 觀察組 采用宮腹腔鏡聯合孕三烯酮治療,術前對患者進行疼痛、囊腫大小評估等常規檢查,后為患者制定合適的治療;在患者月經后3~7 d進行手術,先行腹腔鏡下手術,切除EMs病變、深部浸潤型病灶,進行盆腔粘連松解術、輸卵管修復術、清除可見病灶、恢復解剖位置,操作時盡量避免傷及正常卵巢組織;后行宮腔鏡檢查,排查子宮內膜病變,子宮頸亞甲藍通液以確定輸卵管是否存在梗阻,若存在則需在宮腔鏡指引下行輸卵管插管疏通術;最后采用大量生理鹽水清洗盆腔,噴涂防粘連制劑,手術結束。術后第2天開始口服孕三烯酮(華潤紫竹藥業有限公司;生產批號:H19980020;規格:2.5 mg)2.5 g/次,1次/3周,連續治療3個月。

表1 兩組患者一般資料比較
1.2.2 對照組 采用宮腹腔鏡聯合屈螺酮炔雌醇治療,宮腹腔鏡手術治療步驟同觀察組,另術后第1天開始口服屈螺酮炔雌醇片(Exeltis Magyarország Kft.;生產批號:HJ20210029)1次/d,1片/次;第2次月經結束第5天后進行服用,連續治療3個月。
1.3 觀察指標
(1)子宮內膜厚度:術前、術后3、6、12個月進行超聲檢查。(2)血清糖類抗原125(CA125)、糖類抗原199(CA199)、子宮內膜抗體(EMAb)及細胞免疫因子γ型干擾素(IFN-γ)、白細胞介素-4(IL-4)水平:術前及術后3個月,采集其空腹外周靜脈血5.0 mL,經離心、取清液、冷置后,全自動生化分析儀(貝克曼 AU5800)進行檢測。ELISA需經解離、包被放置、洗板等步驟,具體操作步驟按照說明書嚴格執, CA125和CA199試劑盒選自上海研尊生物科技有限公司, EMAb試劑盒及IL-4試劑盒采用上海研生實業有限公司選自上海研生實業有限公司,γ型干擾素(IFN-γ) 試劑盒采用上海滬震實業有限公司。(3)累積自然妊娠率及1年內復發率:治療后進行為期1年的跟蹤隨訪調查,記錄患者在治療后不同時間階段(治療后3、6、12個月)的自然妊娠情況及1年EMs復發情況。(4)藥物不良反應發生情況:包括水腫、腸胃不適、血壓升高、肝功能異常及痤瘡等。
1.4 統計學分析

2 結果
2.1 兩組患者子宮內膜厚度比較
術前兩組患者子宮內膜厚度比較,差異無統計學意義(P>0.05);術后3、6、12個月比較,兩組患者子宮內膜厚度均低于術前(P<0.05),且觀察組患者子宮內膜厚度均高于同時間對照組(P<0.05)。見表2。

表2 兩組患者子宮內膜厚度比較
2.2 兩組患者血清CA125、CA199、EMAb水平比較
術前,兩組患者血清CA125、CA199、EMAb水平比較,差異無統計學意義(P>0.05);術后3個月,兩組患者CA125、CA199、EMAb水平均低于術前(P<0.05),且觀察組低于對照組(P<0.05)。見表3。
表3 兩組患者血清CA125、CA199、EMAb水平比較
2.3 兩組患者細胞免疫因子水平比較
術前,兩組患者IFN-γ、IL-4水平比較,差異無統計學意義(P>0.05);術后3個月,兩組患者IFN-γ水平均低于術前(P<0.05),且觀察組低于對照組低(P<0.05);IL-4水平均升高(P<0.05),且觀察組高于對照組(P<0.05)。見表4。
表4 兩組患者細胞免疫因子水平比較
2.4 兩組患者累積自然妊娠率及1年內復發率比較
治療后3、6個月,兩組患者積累自然妊娠率及1年內EMs復發率比較,差異無統計學意義(P>0.05);治療后1年,觀察組妊娠率高于對照注(P<0.05)。見表5。
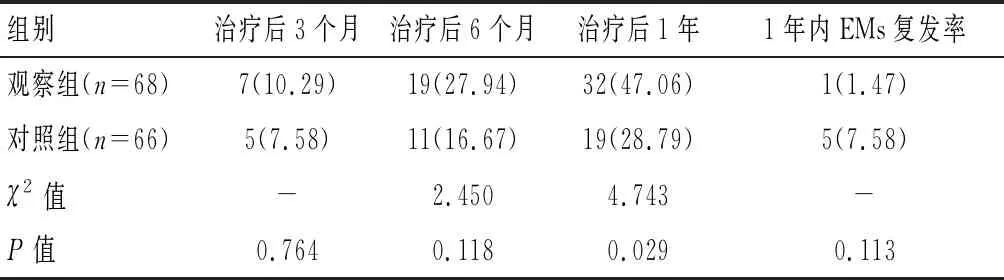
表5 兩組患者累積自然妊娠率及1年內復發率比較[n(%)]
2.5 兩組患者藥物不良反應發生情況比較
兩組患者血壓升高、肝功能異常及痤瘡發生率比較,差異無統計學意義(P>0.05);觀察水腫、腸胃不適發生率及不良反應總發生率低于對照組(P<0.05)。見表6。
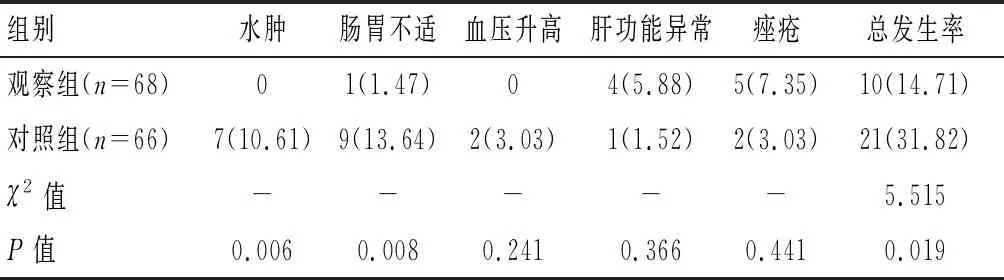
表6 兩組患者藥物不良反應對比[n(%)]
3 討論
EMs會誘發消化道疾病,嚴重時可出現腸梗阻;同時還可侵犯其他特殊器官,如膀胱、輸尿管等,甚至會導致腎萎縮、高血壓等癥狀[7]。此外,組織粘連、患者解剖學及免疫功能改變可導致EMs患者不孕[8]。EMs手術治療更多是清除病灶、恢復患者的正常結構,術后藥物治療則是促進術后損傷子宮基層組織功能的恢復,以提高患者妊娠的可能性。
本研究結果顯示,觀察組患者術后6、12個月的子宮內膜厚度大于對照組(P<0.05),說明宮腹腔鏡聯合三烯酮治療效果更好,原因可能是屈螺酮炔雌醇片為炔雌醇、屈螺酮的復方藥劑,可以促進子宮內膜腺體、血管的繁殖修復,同時提高機體對宮縮素的敏感度,有助于緩解出血癥狀,同時對粘連處子宮內膜的增生修復有療效[9]。孕三烯酮臨床中常作為短期口服避孕藥使用,能夠抑制排卵、改變女性宮頸粘液狀態以及子宮內膜形態、可維持機體免疫平衡。孕三烯酮是19-去甲睪酮衍生物,同樣為一種抗孕激素的甾體激素,作用機制為降低血液中雌激素水平及性激素結合球蛋白水平,使用方便、效果好[10]。兩者均可用于宮腹腔鏡術患者術后治療,但孕三烯酮不僅為中等強度孕激素,有較強的抗孕激素,可抗雌激素活性、抑制孕激素分泌,同時還能使EMs病灶細胞失活、退化,使異位病灶萎縮[11];可以進一步促進EMs患者恢復正常生理解剖,改善內環境。
CA125、CA199在正常的卵巢細胞中含量極低,與EMs的嚴重程度存在一定關聯,觀察組患者術后CA125、CA199降低(P<0.05),可能與該組患者子宮內膜恢復效果更加有關。EMAb是子宮內膜腺上皮激素依賴蛋白,與靶抗原結合后可影響患者的生育功能,在EMs患者中的檢出率高達60%~82%[12],觀察組患者術后3個月血清EMAb濃度較對照組低(P<0.05),可能與該組患者子宮內膜粘連解除均有關,EMs血清濃度降低也是該組患者術后自然妊娠結局改善的重要原因。本研究結果還顯示,觀察組患者治療后IFN-γ促炎因子較對照組低(P<0.05),同時抗炎因子IL-4升高(P<0.05),Th1/Th2趨向正常狀態[13]。細胞免疫是機體免疫應答的重要方式,CD4+T細胞分泌Th細胞(包括Th1、Th2);Th1/Th2動態平衡對于女性的妊娠具有意義,Th1細胞增加、平衡失調時會導致復發性流產[14]。由此說明口服孕三烯酮不僅可以緩解EMs患者的機體炎癥,更有利于機體的恢復。
孕三烯酮雖然存在多毛、脂溢性皮炎、肝功能異常等潛在危險不良反應,但本研究結果顯示,兩組患者大部分不良反應癥狀發生率差異無統計學意義(P>0.05)。同時對照組患者水腫及腸胃不適的發生率高于觀察組(P<0.05),說明宮腹腔鏡及孕三烯酮治療安全性較高。顏艷等[15]研究也顯示,子宮內膜息肉切除術后采用孕三烯酮對患者病情的控制優于屈螺酮炔雌醇片治療,不良反應更低。本研究中,觀察組患者治療后1年的累積自然妊娠率高于對照組(P<0.05),可能也與改組患者Th1/Th2平衡更加穩定、患者不良反應更少有關。
綜上所述,宮腹腔鏡聯合孕三烯酮治療,能更好改善不孕癥合并 EMs患者的炎癥反應及臨床癥狀,提高患者的自然妊娠率,且藥物不良反應少,值得臨床推廣。

