機械通氣聯合納絡酮治療慢性阻塞性肺病合并急性呼吸衰竭的效果及對預后的影響
王云峰 付君民 蔣明星 杜明園 王輝 李蘭蘭
慢性阻塞性肺疾病(COPD)患者隨病情進展及病程延長,極易并發呼吸衰竭,增加治療及良好轉歸難度,對患者生命健康構成了巨大威脅[1,2]。機械通氣為臨床治療COPD并急性呼吸衰竭的重要措施,其中無創呼吸機具備無創、操作簡單、便捷性高、并發癥少等諸多特性,在緩解COPD并急性呼吸衰竭患者病情、肺功能等方面均發揮了重要作用,且能有效改善氣體交換、強化肺部通氣能力[3,4]。納洛酮在COPD并急性呼吸衰竭中也較常用,其屬阿片類受體拮抗劑,可對β-內啡肽所致中樞性呼吸抑制產生直接、有效的拮抗與逆轉作用,緩解缺氧及二氧化碳潴留,增強肺通氣功能[5,6]。本研究選取我院COPD并急性呼吸衰竭患者92例進行分組研究,旨在明確機械通氣聯合納洛酮治療效果。報告如下。
1 資料與方法
1.1 一般資料 選取2018年10月至2020年3月我院COPD并急性呼吸衰竭患者病例為92例,通過以隨機數字表法將所選取的患者分為研究組和對照組,每組46例。研究組男29例,女17例;年齡46~76歲,平均年齡(61.13±5.51)歲;吸煙患者25例,不吸煙患者21例;高血壓患者14例,高脂血癥患者10例,其他患者3例。對照組男30例,女16例;年齡44~77歲,平均年齡(60.68±6.10)歲;吸煙患者23例,不吸煙患者23例;高血壓患者13例,高脂血癥患者12例,其他患者2例。2組患者的性別比、年齡、吸煙情況、合并疾病等臨床資料均衡具有可比性。且本研究經我院倫理委員會審批通過。
1.2 納入與排除標準
1.2.1 納入標準:①符合《慢性阻塞性肺疾病基層診療指南(實踐版·2018)》[7]中COPD診斷標準,并伴有急性呼吸衰竭;②年齡<80歲;③疾病處于急性期;④知曉本研究,簽署同意書。
1.2.2 排除標準:①無自主呼吸或呼吸微弱;②合并低氧血癥;③合并肺部其他病變;④合并消化系統疾病;⑤合并心腦血管疾病;⑥吞咽反射存在異常;⑦存在呼吸機應用禁忌證;⑧既往采取胸部手術治療。
1.3 方法 在2組患者入院后給予他們解痙、止咳、抗感染、平喘等一些基本的常規干預,在此基礎上對對照組患者采取無創呼吸機(飛利浦BIBAP ST型)的治療方法,患者的姿勢為取平臥位,我們為患者佩戴呼吸面罩,設定呼氣壓為4~12 mm Hg,氧流量為5~8 L/min,設定呼氣壓力為8~20 mm Hg,氧飽和度控制為>90%,3~4次/d,2 h/次。研究組患者在對照組基礎上采取納洛酮(北京市永康藥業有限公司,國藥準字H20059406)藥物治療,并且聯合機械通氣,患者的首次負荷劑量為0.8 mg,我們要給患者加入20 ml 0.9%氯化鈉溶液內進行靜脈滴注,隨后每日采取微泵24 h持續靜脈泵入4 mg納洛酮+100 ml 0.9%氯化鈉溶液,對患者的治療時間總共治療3 d。
1.4 觀察指標 (1)統計2組患者的臨床療效,通過患者的胸部X線片檢查可見患者的炎癥陰影消失,在對患者的血氣分析中表明患者的呼吸衰竭改善明顯,肺部濕啰音消失或減少,呼吸困難、咳痰、咳嗽為顯效;呼吸衰竭的情況有所緩解,肺部濕啰音減少,呼吸困難、咳痰、咳嗽好轉為有效;未至上述標準為無效;總有效率=(顯效+有效)/總例數×100%[8]。(2)統計2組治療前后血氣指標[動脈血二氧化碳分壓(PaCO2)、動脈血氧分壓(PaO2)、pH值]。(3)統計2組治療前后肺功能指標[第1秒用力呼氣量占預計值百分比(FEV1%)、最大呼氣流量(PEF)、功能殘氣量]。(4)統計2組預后情況,1個月后采取急性生理和慢性健康狀況Ⅱ(APACHEⅡ)評分、慢性阻塞性肺疾病和支氣管哮喘生理(CAPS)評分評估,其中APACHEⅡ評分總分71分,分值越低越好;CAPS評分總分為100分,分值越低越好[9]。

2 結果
2.1 臨床療效 研究組治療總有效率高于對照組,差異有統計學意義(P<0.05)。見表1。

表1 2組患者的治療療效比較 n=46,例(%)
2.2 血氣情況 2組患者治療前的PaCO2、PaO2水平、pH值差異無統計學意義(P>0.05),2組患者治療后的PaCO2水平較治療前明顯降低,且研究組低于對照組,PaO2水平、pH值較治療前明顯增高,且研究組高于對照組(P<0.05)。見表2。

表2 2組患者的血氣情況比較
2.3 肺功能 2組患者在治療前FEV1%、PEF水平、功能殘氣量水平差異無統計學意義(P>0.05),2組患者治療后FEV1%、PEF水平較治療前增高,且研究組患者的治療效果高于對照組患者的治療效果,功能殘氣量較治療前降低,且研究組患者的治療效果低于對照組患者的治療效果(P<0.05)。見表3。

表3 2組患者的肺功能比較
2.4 預后情況 我們對2組患者的治療后的干預情況進行分析,發現2組患者的生活質量、身體素能都比治療前好,且研究組患者的APACHEⅡ、CAPS評分低于對照組(P<0.05)。見表4。
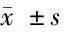
表4 2組患者預后情況比較 n=46,分,
3 討論
COPD并急性呼吸衰竭因支氣管-肺部感染及氣道阻塞對于患者的身體健康狀況有著很大的影響,加上患者自身的機體無法對體內的鉀離子和鈉離子進行調節,導致患者的電解質紊亂、身體內環境pH值無法達到標準,引發體內酸堿失衡,部分患者自身還存在一定程度營養不良,以致疲勞狀態呼吸肌疲勞狀態加劇,在這種種不利因素下患者很容易發生通氣功能障礙[10,11]。
機械通氣這種治療模式本身就在COPD并急性呼吸衰竭中具有重要作用,其中無創呼吸機可以很好的改善患者的身體二氧化碳含有量,很好的避免了出現高碳酸血癥及低氧血癥,促使自身通氣功能恢復[12]。同時,機械通氣可通過建立人工氣道,給予患者呼氣較低正壓、呼氣較高正壓,對于各種氣道水平有著重大影響,迅速調節PaCO2、PaO2水平,減輕患者氣道痙攣病變情況,改善患者肺部氣體分布、通氣與血流狀態,患者身體能夠進行很好的氣體循環運輸可以有效的減少或避免氣道發生塌陷,改善患者呼吸困難、氣促癥狀,提升通氣質量,且無需切開及插管,幾乎不影響呼吸道黏膜,對患者創傷小[13,14]。此外,COPD并急性呼吸衰竭發生后,患者機體中β-內啡肽水平有著明顯改變,與平常的含量不同,異常增高,這種物質的含量增高對于患者的神經中樞有著不利影響,阻礙其正常神經傳導,而且它能對呼吸中樞予以抑制,減少患者的呼吸沖動,從而從側面進一步影響患者的呼吸動力,致使患者出現呼吸困難、通氣量降低,加劇低氧血癥及高碳酸血癥,并構成惡性循環[15]。納洛酮還可抑制呼吸道腺體分泌,以此確保呼吸道暢通,并能通過降低血液黏度、抗凝等抑制COPD并急性呼吸衰竭患者肺小動脈血栓形成[16]。
本研究結果顯示治療后研究組PaCO2、功能殘氣量水平低于對照組,PaO2水平、pH值、FEV1%、PEF高于對照組,總有效率高于對照組(P<0.05),表明采取機械通氣及納洛酮聯合治療方案,在改善COPD并急性呼吸衰竭患者血氣狀態及肺功能方面具有顯著優于,利于提升疾病治療療效。分析其原因主要在于:(1)無創呼吸機可通過設定呼氣壓力及吸氣壓力,具備同步性及自動漏氣補償功能,且加用適宜外源性呼氣末正壓與內源性呼氣末正壓進行對抗,可減少呼吸功,降低呼氣負荷,破碎氣道肺泡分泌物,調節氣道阻塞,有效恢復呼吸肌疲勞狀態。同時患者呼氣時可通過對抗內源性呼氣末正壓通氣預防細支氣管過早陷閉,以此減少二氧化碳潴留,將二氧化碳物質順著支氣管道排除體外,增加呼吸道內壓,增強肺泡滲液和間質有效吸收[17]。(2)納洛酮可拮抗不同類型阿片受體,強化人體呼吸中樞驅動功能,消除呼吸抑制,并能恢復患者的咳嗽反射,促使患者在咳嗽過程中將痰液排出,從而很好地維持氣道暢通,以此改善肺部換氣及通氣功能,且其還具備中樞促醒功能,可逆轉應激狀態下內啡肽增加所介導的意識障礙,恢復患者意識狀態,利于改善預后[18]。(3)納洛酮還可競爭性截斷β-內啡肽和受體結合,消除β-內啡肽對腦干呼吸系統抑制作用,并可增大腦灌注壓,減輕再灌注損傷,改善患者的大腦血液循環系統,加強血液運輸能力,保障大腦血流狀態,且能刺激機體中超氧化物歧化酶生成,刺激生成的超氧化物歧化酶可以很好的清除患者體內的不良氧化物質,清除氧自由基以保護臟器,改善組織氧合狀態[19]。此外,本研究還對COPD并急性呼吸衰竭患者預后情況進行統計分析,結果顯示治療后研究組患者APACHEⅡ、CAPS評分低于對照組患者(P<0.05),表明機械通氣聯合納洛酮還能在一定程度上改善COPD并急性呼吸衰竭患者預后,利于改善患者的機體健康狀態。
綜上所述,采取機械通氣聯合納洛酮治療COPD并急性呼吸衰竭患者,可改善患者的機體血氣狀態,增強肺部功能,提高疾病治療效果,對患者預后康復有著積極作用。

