門診盆底功能障礙產婦治療中路徑化康復護理的應用及對患者生活狀態的影響
徐佳璐 余慧 耿慧楓
盆底功能障礙是女性常見的一種疾病,多是盆底的支持結構損傷而引發,主要表現在子宮脫垂、壓力性尿失禁、性功能障礙等癥狀,嚴重影響著女性的生活質量[1]。據相關資料顯示,引發盆底功能障礙的高危因素主要是妊娠及分娩,且疾病的發生率呈現出上升的趨勢,因此臨床中對其關注度也越來越高[2]。目前盆底功能障礙治療的方法有多種,但受多因素影響,患者在治療中的接受度較低,因此采取有效的護理模式來改善患者的生活狀態是臨床關注的熱點課題[3]。我院在門診盆底功能障礙產婦治療,應用路徑化康復護理,報道如下。
1 資料與方法
1.1 一般資料 選取2020年9~11月我院門診收治的164例盆底功能障礙產婦為研究對象,隨機數字法分為2組,每組82例。對照組年齡22~41歲,平均年(30.5±2.5)歲;初產婦35例,經產婦47例;其中子宮脫垂22例,尿失禁37例,慢性盆腔疼痛23例;研究組年齡23~40歲,平均年(30.0±3.0)歲;初產婦33例,經產婦49例;其中子宮脫垂21例,尿失禁39例,慢性盆腔疼痛22例。2組產婦一般資料具有可比性(P>0.05)。
1.2 納入與排除標準
1.2.1 納入標準:①經影像學診斷為盆底功能障礙;②所有患者知情并同意本次研究;③精神、意識及溝通能力無障礙;④治療及護理均在我院門診進行。
1.2.2 排除標準:①合并傳染性疾病;②心肝腎等器官功能嚴重障礙;③依從性差拒絕配合本次研究。
1.3 方法
1.3.1 對照組:實施常規護理,輔助患者完成檢查后給予針對性的治療,并在用藥、治療、心理、飲食、環境、運動上給予指導。
1.3.2 研究組:實施路徑化康復護理方法如下:①成立路徑化康復護理小組,高年資護士擔任組長且具有豐富的盆底功能障礙護理經驗,對組內成員進行有關路徑化康復護理、盆底功能障礙康復知識的培訓,培訓完后考核,通過者進入臨床工作。②詢問產婦對護理的需求,并根據產婦的病情、家庭及文化程度,結合相關文獻及臨床經驗制定出路徑化護理表,確定護理措施后將表單下發,并嚴格按照表內內容落實護理步驟。具體實施:a就診當日:評估產婦對疾病及護理的認知度,通過健康教育宣傳手冊、PPT播放等方式進行健康宣教,內容包括疾病、治療、康復訓練、飲食、生活指導、相關注意事項等,以此來改善產婦錯誤的認知,提高其治療及護理的配合性。同時講解路徑化護理表的使用,并根據產婦的行為表現分析其心理情緒,并給予針對性的疏導,可通過注意力轉移、行為認知、情感支持等方式進行。b治療期間:評估產婦的盆底功能級別后選擇合適的康復訓練強度。其中生物反饋治療:排空膀胱,應用神經肌肉刺激治療儀(PHENIX USB 8)設置參數后根據產婦情況選取電極片及探頭,強度以產生刺激但無痛感為度,20 min/次,3次/周,持續治療4周。盆底肌肉訓練,指導產婦回家自行訓練:反復進行縮緊肛門的動作,每次收緊≥3 s,然后放松,連續做15~30 min為1組,進行2~3組/d。鍛煉原則:正確、規律、持之以恒;鍛煉注意事項:收縮時專注訓練陰道、肛門周圍肌肉,腹部及臀部肌肉注意放松;可用不同的姿勢(躺、坐成站)練習;癥狀改善者仍需要堅持鍛煉。每周組織1次產婦交流活動,分享自身的康復心得、歷程及經驗,各產婦之間相互鼓勵及安慰,不斷提高護理及治療的依從性;③就診結束后回收路徑化護理表,并收集產婦對護理及治療的評價、意見,針對性的提出整改措施;同時根據產婦就診時間,就診后定期通過電話、上門隨訪來了解產婦的情況,并做出護理方案的調整。
1.4 觀察指標
1.4.1 比較2組的盆底肌力:應用盆底神經肌肉刺激治療儀進行測壓,Ⅰ級:肌肉收縮1 s且重復1次或不收縮;Ⅱ級:肌肉收縮2 s且重復2次;Ⅲ級:肌肉收縮3 s且重復3次;Ⅳ級:肌肉收縮4 s且重復4次;Ⅴ級:肌肉收縮5 s且重復≥5次。應用自制的滿意度調查問卷評估滿意率,總分100分,滿意:≥80分,基本滿意:60~79分,不滿意:<60分[5]。
1.4.2 干預前后應用尿失禁ICIQ(ICIQ-SF)調查表評估2組的癥狀,總分21分,分數越高,尿失禁越嚴重;應用盆底障礙影響簡易問卷7(PFIQ-7)、盆底功能障礙問卷(PFDI-20)評估疾病對生活狀態的影響,分數越高,影響越嚴重[6]。
1.4.3 應用WHOQOL-BREF(量表)測定生活治療,包括5個領域,總得分越高,生活質量越高[7]。

2 結果
2.1 2組盆底肌力恢復情況及護理滿意度比較 研究組盆底肌力恢復情況≥Ⅲ級率、滿意率高于對照組,差異有統計學意義(P>0.05)。見表1。

表1 2組盆底肌力恢復情況及護理滿意度比較 n=82,例
2.2 2組盆底功能及尿失禁評分比較 2組干預前PFIQ-7、PFDI-20、ICIQ-SF評分比較差異無統計學意義(P>0.05),干預后均低于干預前,且研究組干預后PFIQ-7、PFDI-20、ICIQ-SF評分均低于對照組,差異均有統計學意義(P<0.05)。見表2。
2.3 2組生活狀態比較 2組干預前生理健康、心理健康、社會關系、周圍環境、獨立能力比較,差異無統計學意義(P>0.05),2組干預后各項評分均高于干預前,且研究組高于對照組(P<0.05)。見表3。
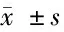
表2 2組盆底功能及尿失禁評分比較 n=82,分,
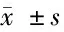
表3 2組生活狀態比較 n=82,分,
3 討論
盆腔具有維持盆腔器官的解剖位置、陰道松緊度、排尿排便、性快感的功能,當盆底功能損傷后會引起盆底功能障礙的發生,其中妊娠、分娩是獨立的誘發因素,主要是于以下幾種原因有關:(1)妊娠期激素水平的變化會引起盆底結締組織的代謝異常,不能有效支持正常的盆底結構[8]。(2)隨著子宮的不斷增重,盆腔肌肉長期處在受壓狀態而引起盆底肌肉擴張異常,導致神經異常改變、結締組織分離而引發尿道閉合下降[9]。(3)生產時胎兒的娩出會影響盆腔及陰道,不斷擴大陰腔而松弛陰道壁,最終引起各種癥狀。
盆底功能障礙治療的方法有多種均能有效使會陰及尿道的肌肉收縮,緩解臨床癥狀[10]。路徑化康復護理目的是針對性的指導某一疾病的護理工作來產生病情恢復、降低并發癥發生的效果[11]。路徑化康復護理是依據循證醫學理念,成立臨床護理路徑小組并對組內成員進行相關培訓,通過結合患者的相關資料、臨床文獻及臨床經驗而制定出適合其自身的路徑化康復護理表,在臨床中嚴格按照表內內容實施的一種護理模式[12]。
盆底肌肉鍛煉又稱為“凱格爾運動”,其治療的關鍵是可準確掌握鍛煉方法并能堅持完成鍛煉。部分患者在鍛煉一段時間后癥狀會明顯改善,認為不需要繼續鍛煉,終止鍛煉導致效果達不到理想目標。在本次研究中,給予2組產婦相同對癥治療的基礎上,對照組實施常規護理,而研究組則實施路徑化康復護理,結果顯示:干預后與對照組相比,研究組盆底肌力恢復≥Ⅲ率、護理滿意率高(P<0.05);提示路徑化康復護理的實施可更好改善實驗室指標,提高盆底肌力的恢復效果。分析其原因是由于路徑化康復護理在產婦接受治療前通過多種方法進行健康指導及宣傳,改變產婦對疾病錯誤的認知,消除內心的“羞恥感”,且在治療中為產婦提供生理護理、心理疏導,進而有效穩定產婦治療的心態,保證后期治療的順利進行。
在路徑化康復護理實施前,對組內成員進行系統化的培訓,保證護理人員自身具有專業的護理意識及操作技能,進而為護理工作的實施提供有效保障[13]。路徑化康復護理工作的實施,使護理工作更具有計劃性、預見性。同時產婦能夠了解自身的護理計劃及目標,可增強其主動護理意識[14]。在護理中根據產婦的情緒變化來給予針對性的心理疏導,通過注意力轉移、行為認知、情感支持及組織交流會等方式來不斷增強產婦康復的信心[15]。本次研究結果顯示:干預后與對照組比較,研究組PFIQ-7、PFDI-20、ICIQ-SF評分低(P<0.05);干預后與對照組相比,研究組各項WHOQOL-BREF評分高(P<0.05);提示在門診盆底功能障礙產婦治療中應用路徑化康復護理能夠更好的緩解臨床癥狀,降低疾病對產婦生活狀態的影響,進而可提高術后的生活質量。
綜上所述,門診盆底功能障礙產婦治療中,應用路徑化康復護理取得滿意效果,可更好改善患者的盆底功能,改善生活狀態,護理滿意度較高,值得臨床進一步推廣應用。

